Blog de RSM: Perspectivas sobre medicina deportiva y masajes
Manejo de la fatiga después de un masaje: una guía de medicina deportiva
La fatiga experimentada tras un masaje de tejido profundo correctamente realizado va más allá del cansancio habitual por esfuerzo o del letargo asociado a una enfermedad. Los clientes suelen describir esta sensación como "agotamiento", "extenuación" o como si su cuerpo finalmente hubiera cesado un conflicto interno. Los profesionales especializados en medicina deportiva conocen bien esta respuesta y reconocen lo inadecuada que suele ser su explicación. Con frecuencia, los clientes reciben garantías vagas sobre la "liberación de toxinas" o simplemente se les aconseja hidratarse; explicaciones que no satisfacen ni a fisioterapeutas ni a entrenadores deportivos que buscan una comprensión más profunda de los procesos fisiológicos involucrados.
El cambio autonómico: comprender la fatiga posmasaje
La causa principal de la fatiga después del masaje es neurológica más que muscular.
El masaje de presión moderada desencadena de forma constante una respuesta del sistema nervioso parasimpático, que puede cuantificarse mediante el análisis de la variabilidad de la frecuencia cardíaca. A los pocos minutos de tratamiento, se observa un aumento de la actividad eferente vagal y una reducción de la dominancia simpática. El cuerpo pasa de un estado operativo activo a un estado de reposo y digestión: los niveles de cortisol y noradrenalina disminuyen, mientras que los de serotonina y dopamina aumentan. Para las personas que experimentan estrés crónico o bajo entrenamiento, este cambio representa una regulación fisiológica a la baja significativa, más que un ajuste sutil. El cuerpo, a menudo por primera vez en horas o días, cesa realmente su tensión defensiva.
Este estado se percibe subjetivamente como agotamiento, pero no es patológico; más bien, indica una fase de curación, una distinción de importancia clínica. Los profesionales que malinterpretan la fatiga posmasaje como un efecto adverso pueden reducir la presión o acortar las sesiones para evitar inducirla. Sin embargo, en medicina deportiva, esto suele ser contraproducente. El cambio autonómico es precisamente la condición que facilita la reparación y recuperación tisular efectiva. Informar a los clientes de que el cansancio posmasaje suele indicar éxito terapéutico, más que una complicación, constituye una valiosa intervención clínica.
Subproductos metabólicos, ácido láctico y desmitificación del mito de las toxinas
La narrativa generalizada de la "liberación de toxinas" en la cultura del masaje persiste porque ofrece a los clientes una explicación intuitiva de un fenómeno fisiológico genuino. En realidad, el masaje modifica la circulación y el flujo linfático, facilitando el movimiento de subproductos metabólicos normales a través de los tejidos. Estas sustancias incluyen lactato, iones de hidrógeno y mediadores inflamatorios como las citocinas y las prostaglandinas. Ninguna de ellas se considera tóxica en ningún contexto clínico; más bien, el cuerpo las produce y elimina rutinariamente.
La función del ácido láctico suele malinterpretarse. El lactato funciona como sustrato energético y molécula de señalización, no como un producto de desecho que requiere eliminación. Tras un masaje intensivo en grupos musculares sometidos a mucha carga, pueden producirse elevaciones transitorias en las concentraciones locales de metabolitos a medida que se reperfunden los tejidos comprimidos. Esto, combinado con respuestas microinflamatorias localizadas, puede producir síntomas similares a los gripales, que algunos clientes han reportado después de sesiones intensas, como dolor leve, pesadez en las extremidades o náuseas leves. Estos síntomas son autolimitados, suelen resolverse en un plazo de 12 a 24 horas y son más comunes después de las sesiones iniciales o con intervalos prolongados entre sesiones.
La hidratación sigue siendo una recomendación clínica sólida después del masaje, independientemente de la explicación sobre las toxinas. Una ingesta adecuada de líquidos favorece la depuración renal de subproductos metabólicos, mantiene una viscosidad sanguínea óptima durante el aumento de la circulación y garantiza una función linfática eficiente. La justificación fisiológica de este consejo es sólida; solo se requiere precisión en la terminología.
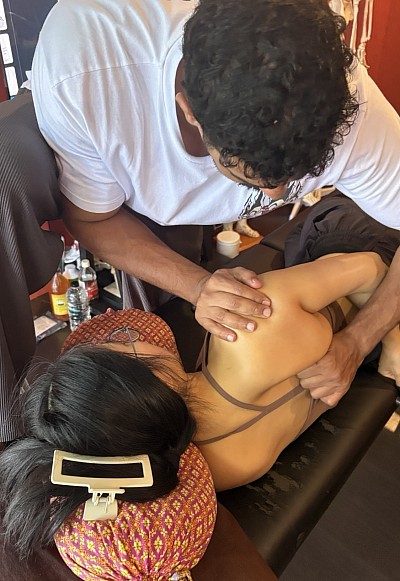
Masaje de tejido profundo, dolor muscular y proceso de curación
El masaje de tejido profundo requiere un marco de recuperación específico. Cuando la manipulación estructural altera adherencias persistentes o restablece la perfusión de tejidos isquémicos, el cuerpo inicia una cascada inflamatoria. Los niveles de creatina quinasa pueden aumentar transitoriamente en el torrente sanguíneo, de forma similar a las respuestas observadas tras el ejercicio excéntrico. Esto explica por qué el dolor muscular tras el masaje de tejido profundo suele alcanzar su punto máximo entre 24 y 48 horas después del tratamiento, similar a la trayectoria del dolor muscular de aparición tardía. Dichas molestias indican una adaptación fisiológica más que una lesión.
En medicina deportiva, este conocimiento orienta la programación de las sesiones. El trabajo intensivo de tejido profundo en las 48 horas previas a la competición puede inducir dolor muscular y reducciones temporales en la fuerza máxima. Por consiguiente, el consenso clínico favorece un masaje más ligero que favorezca la circulación durante las 48 a 72 horas previas a los eventos, reservando las intervenciones estructurales más profundas para la recuperación posterior al evento o para períodos de entrenamiento bien separados de la competición. El Curso de Masaje de Tejido Profundo de RSM ofrece una guía completa sobre estas consideraciones, incluyendo la evaluación fisiológica del cliente antes de las sesiones y la integración de técnicas de tejido profundo en los planes de entrenamiento periodizados.
Cuando la fatiga persistente después del masaje justifica una evaluación adicional
Por lo general, la fatiga posterior al masaje desaparece en 24 horas. Si la fatiga se prolonga más allá de este tiempo, es señal de un problema clínico diferente.
Los clientes inmunodeprimidos, con un bajo rendimiento físico significativo o que experimentan sobreesfuerzo pueden presentar demandas de recuperación desproporcionadas después de sesiones estándar. El agotamiento prolongado en estos casos refleja una capacidad de adaptación excesiva, más que un problema inherente a la terapia de masaje. Un manejo adecuado implica la recalibración (sesiones más cortas, menor intensidad o ajuste de la duración) en lugar de la interrupción del tratamiento.
Los médicos deben vigilar patrones como la fatiga que persiste más de 24 horas acompañada de alteración del sueño o dolor muscular continuo; clientes que informan un empeoramiento de los síntomas en los dos o tres días posteriores al tratamiento en lugar de una mejoría; y trastornos emocionales como irritabilidad o pesadez que se extienden más allá del día del tratamiento, a menudo indicativos de un estrés preexistente elevado que interactúa con las respuestas del sistema nervioso autónomo a la terapia intensiva.
Estrategias eficaces para controlar la fatiga y la recuperación después del masaje
Los consejos convencionales sobre el cuidado postmasaje suelen ser genéricos. Un enfoque más matizado reconoce los distintos mecanismos implicados.
La recuperación del sistema nervioso es fundamental en las horas posteriores al tratamiento. Los pacientes con predominio parasimpático se benefician de movimientos suaves en lugar de la participación inmediata en tareas cognitivamente exigentes o el consumo de estimulantes. La deambulación ligera promueve el retorno venoso y el drenaje linfático sin reactivar el sistema nervioso simpático.
La recuperación muscular tras un trabajo estructural intenso se alinea con los principios de recuperación del ejercicio. Una ingesta adecuada de proteínas favorece la reparación de los tejidos sometidos a estrés mecánico. Un sueño reparador durante la noche posterior a sesiones intensivas es fundamental, ya que este período consolida la remodelación de los tejidos blandos y la resolución de la inflamación. La terapia de contraste con agua fría puede aliviar el dolor localizado y acelerar la recuperación inflamatoria.
La hidratación es la base de todos estos procesos y, para los atletas, mantener el equilibrio electrolítico es esencial después de sesiones que implican una limpieza significativa de grupos musculares muy entrenados.
La importancia de una comunicación precisa en la recuperación
La terminología empleada por los terapeutas influye profundamente en la percepción que los clientes tienen de su recuperación. Enmarcar el cambio autonómico posterior al masaje en términos neurológicos, en lugar de recurrir a toxinas, proporciona a los clientes un marco claro para reducir la ansiedad y mejorar la adherencia a las recomendaciones de cuidados posteriores. Los fisioterapeutas valoran esta precisión; los entrenadores deportivos la relacionan con la planificación de las sesiones; los instructores de yoga reconocen el estado parasimpático similar a savasana.
En RSM, dedicamos gran atención a este aspecto. La comunicación clínica es una habilidad fundamental, no secundaria. En medicina deportiva, la capacidad de articular con precisión los procesos fisiológicos posteriores al tratamiento determina cómo perciben el masaje los colegas y si se convierte en un componente integral de los protocolos de recuperación o permanece como algo secundario. Los profesionales que anticipan las experiencias de los clientes en las 24 a 72 horas posteriores al tratamiento, las comunican eficazmente y adaptan su enfoque en consecuencia, establecen una credibilidad clínica duradera. Este nivel de precisión es nuestro objetivo profesional.
Estiramiento tras la liberación de puntos gatillo: Por qué la secuencia lo es todo
A menudo observo que los terapeutas que trabajan con puntos gatillo centran su atención exclusivamente en la compresión: la profundidad del contacto, el vector de presión, la respuesta de la banda tensa y el patrón de dolor referido que confirma la ubicación. Esta atención es necesaria, pero la compresión representa solo la mitad del tratamiento. Lo que el músculo requiere en los sesenta segundos inmediatamente posteriores a la liberación de un punto gatillo es lo que la mayoría de los protocolos no especifican, lo que la mayoría de las sesiones pasan por alto rápidamente y lo que la fisiología realmente demanda. Estirar tras la liberación de un punto gatillo no es un gesto de enfriamiento; es el mecanismo mediante el cual un evento neurológico transitorio se convierte en un cambio mecánico duradero.
Qué sucede realmente en el sitio de activación
El modelo actual describe el punto gatillo miofascial como un conjunto de sarcómeros hipercontraídos concentrados cerca de una placa motora terminal disfuncional. Cuando el ATP local se agota debido a una contracción sostenida de bajo nivel, una sobrecarga excéntrica o un traumatismo agudo, el calcio se acumula en el citosol y los sarcómeros se bloquean en un estado acortado. La zona contraída comprime los capilares locales, restringiendo el flujo sanguíneo y creando un entorno isquémico localizado. El tejido se acidifica, con valores de pH en los puntos gatillo activos registrados hasta por debajo de 4,5 en estudios de microdiálisis realizados por Shah y sus colegas. Este entorno químico, rico en sustancia P, bradicinina y citocinas inflamatorias, sensibiliza los nociceptores locales y mantiene el ciclo del dolor.
La consecuencia estructural es un nudo de contracción palpable: un segmento de fibra muscular con sarcómeros acortados al máximo, flanqueado por porciones anormalmente estiradas de la misma fibra, tensadas para acomodar el acortamiento. La banda tensa que recorre el músculo no está contraída uniformemente. Es un sistema bajo tensión mecánica interna, con algunos sarcómeros en crisis y otros en sobreestiramiento compensatorio. Liberar un punto gatillo mediante compresión sostenida o punción seca altera ese entorno bioquímico y permite que los sarcómeros bloqueados se liberen, pero no restaura automáticamente la fibra a su longitud de reposo. El tejido conectivo circundante impone inercia estructural. El estiramiento es lo que corrige esa inercia.
La ventana de la plasticidad: donde el alivio del dolor se convierte en cambio estructural
Travell consideraba esencial el estiramiento posterior a la liberación, y su técnica de pulverización y estiramiento se basó en el principio de que la activación neurológica y el alargamiento tisular deben combinarse para lograr una desactivación duradera. La misma lógica se aplica a la liberación manual: la compresión desensibiliza el punto y permite un breve periodo durante el cual el tejido muscular acepta el alargamiento que normalmente resistiría.
Inmediatamente después de la liberación, el flujo sanguíneo local aumenta en una hiperemia reactiva que elimina los desechos metabólicos de la zona y restaura el pH a la neutralidad. La activación nociceptiva disminuye. La protección muscular disminuye. El tejido fascial, sometido a una carga mecánica sostenida durante la compresión, presenta una reducción transitoria de la rigidez. Estos efectos son temporales, probablemente de uno a tres minutos. Un estudio que examinó la compresión isquémica seguida de estiramiento FNP en sujetos con puntos gatillo latentes en el pectoral menor reveló que la combinación produjo aumentos significativamente mayores en la longitud muscular que la compresión sola. La ventana de oportunidad es real y se cierra.
¿Qué estiramientos funcionan mejor después de la liberación y por qué?
Tres enfoques cuentan con el mayor respaldo clínico tras la terapia de puntos gatillo: estiramiento pasivo sostenido, relajación post-isométrica (PIR) y PNF de contracción-relajación.
El estiramiento pasivo sostenido es apropiado cuando el tejido está muy sensibilizado o cuando el músculo liberado se encuentra en una región como el cuello o la zona lumbar, donde una carga agresiva conlleva riesgo. El músculo se lleva lentamente hasta el primer punto de resistencia y se mantiene, permitiendo que las propiedades viscoelásticas del tejido conectivo respondan. El estiramiento pasivo con relajación post-isométrica (PIR) sigue una ruta diferente: el paciente realiza una breve contracción isométrica del músculo recién liberado contra la resistencia del terapeuta, luego se relaja en un estiramiento pasivo más profundo. La contracción activa los órganos tendinosos de Golgi, inhibiendo las neuronas motoras del músculo y creando una ventana de mayor receptividad al alargamiento. El PNF de contracción-relajación opera con principios neurológicos similares, con mayor precisión de focalización, y la investigación que compara estos métodos tras la compresión isquémica encontró que produjo las mayores mejoras en la longitud muscular. Para la mayoría de los escenarios clínicos, el PIR inmediatamente después de la liberación, seguido por el paciente moviéndose activamente a través de todo el rango de movimiento tres veces, captura tanto el beneficio neurológico como el mecánico.
Cuello, espalda y hombros: cómo aplicar la liberación de puntos gatillo donde más importa
Los músculos que presentan con mayor frecuencia puntos gatillo activos, incluidos el trapecio superior, el elevador de la escápula, el cuadrado lumbar y el infraespinoso, requieren consideraciones específicas para el estiramiento posterior a la liberación.
En el cuello y la parte superior del hombro, el error más común es estirar antes de que la liberación sea completa. La presión sostenida sobre un punto gatillo del trapecio superior produce dolor referido a la zona lateral del cuello y la región temporal; la liberación se indica mediante un ablandamiento al contacto y una reducción de dicha referencia. Estirar antes de que aparezca esta señal implica trabajar sobre un músculo que aún se encuentra en estado de alerta. En la zona lumbar, los puntos gatillo del cuadrado lumbar remiten dolor a la cresta ilíaca y al glúteo, y dado que el QL se inhibe neurológicamente de forma temporal inmediatamente después de la liberación, el estiramiento posterior debe realizarse en decúbito lateral, donde la gravedad favorece la recuperación, en lugar de un estiramiento de pie que exige estabilidad espinal del mismo músculo que se está trabajando.
Automasaje, herramientas para puntos gatillo y práctica en casa
El beneficio del trabajo de puntos gatillo se extiende más allá de la mesa de tratamiento únicamente cuando los clientes comprenden la secuencia. Las herramientas de automasaje para puntos gatillo permiten a los clientes aproximarse a la compresión isquémica en casa, pero la mayoría no puede controlar simultáneamente la intensidad de la presión, mantenerla adecuadamente y luego pasar al siguiente estiramiento sin un entrenamiento específico. Los clientes a quienes se les ha mostrado el estiramiento específico para cada músculo tratado y que han practicado la transición en sesión lo replican en casa con una utilidad clínica genuina.
Secuencia práctica para el hogar: presión sostenida sobre el músculo objetivo hasta que el dolor local y referido comience a disminuir, generalmente en 60 a 90 segundos, seguida de un estiramiento pasivo mantenido de 30 a 60 segundos, seguido de movimiento activo con amplitud completa de tres a cinco repeticiones. Frecuencia de dos a tres veces al día para casos agudos, reduciéndose a una vez al día a medida que los síntomas se estabilizan. El orden es innegociable. Estirar antes de la compresión produce resultados inferiores: el tejido protegido resiste y el paciente experimenta molestias sin un alivio del dolor proporcional.
Presión, duración y completitud de una liberación puntual
La eficacia de cualquier estiramiento posterior depende de lo que se haya logrado durante la compresión. Una liberación puntual superficial o breve, que no se mantiene lo suficiente como para que el dolor referido disminuya, deja al músculo en un estado de protección parcial, lo que reduce la ventana de plasticidad posterior. Una liberación completa se indica mediante un ablandamiento palpable de la banda tensa, una reducción del patrón de dolor referido y una relajación visible del músculo. Estos cambios no son instantáneos: dependiendo de la cronicidad y la profundidad, la liberación puede requerir entre 30 segundos y varios minutos.
Observo esto constantemente en terapeutas que son técnicamente precisos pero clínicamente impacientes. La posición de contacto es correcta. El vector es correcto. Pero la sujeción termina antes de que el tejido haya respondido, lo que significa que el estiramiento posterior se encuentra con un músculo que solo está parcialmente listo para aceptarlo. La sujeción debe finalizar cuando el tejido indica que está listo, no cuando el reloj alcanza una cifra preestablecida.
Protocolo de sesión completa para liberar músculo
Integrar el estiramiento después de la liberación de puntos gatillo requiere una mayor consciencia secuencial más que un tiempo adicional. Una liberación seguida inmediatamente de un estiramiento toma quizás noventa segundos más por zona. En una sesión que aborda cuatro o cinco puntos gatillo activos, esto supone siete u ocho minutos adicionales. La recuperación, en un rango de movimiento duradero, la reducción de la recurrencia del dolor y el aumento del valor del tratamiento lo justifican.
En RSM, este es el principio que retomamos en el Curso de Terapia de Puntos Gatillo: la técnica es la secuencia completa, desde la palpación hasta la liberación, el estiramiento y el movimiento activo, no solo la compresión. La compresión desactiva el punto gatillo. El estiramiento consolida el cambio. Si se omite cualquiera de los dos, el resultado se ve reducido.
Investigación actual sobre masaje terapéutico: qué significa realmente la evidencia para la práctica clínica
Existe una frustración particular al observar cómo un campo que se respeta es tergiversado, ya sea por sus críticos o por sus defensores más entusiastas. Para quienes trabajamos en la intersección de la medicina deportiva y el masaje, dicha frustración se ha vuelto familiar. El masaje es una de las intervenciones físicas más antiguas en la medicina humana y, en las últimas dos décadas, ha acumulado una base de evidencia suficientemente sustancial como para merecer una lectura atenta. Las revisiones a gran escala más recientes han impulsado una conversación más honesta y, en última instancia, más útil sobre lo que la investigación en terapia de masaje puede y no puede informarnos.
Una amplia base de evidencia con un inconveniente importante
En julio de 2024, JAMA Network Open publicó el mapa de evidencia más completo sobre la terapia de masaje para el dolor realizado en los últimos años. Investigadores de la Administración de Salud de Veteranos revisaron sistemáticamente 129 revisiones sistemáticas que abarcaban el masaje para afecciones dolorosas en adultos en 13 categorías, desde dolor lumbar crónico y dolor de cuello hasta dolor relacionado con el cáncer y fibromialgia. De estas revisiones, solo 17 cumplieron los criterios del mapa de evidencia. El hallazgo principal fue contundente: ninguna conclusión se calificó como evidencia de alta certeza. Siete conclusiones alcanzaron una certeza moderada, y las siete respaldaron la postura de que la terapia de masaje es beneficiosa para el dolor.
Esto no significa que la terapia de masaje no funcione, y esa distinción es fundamental. Una certeza baja implica que nuestra confianza en la estimación del efecto es limitada, no que este sea inexistente. El problema es metodológico. Cuando la investigación agrupa el masaje sueco de relajación, la liberación miofascial, el trabajo de tejido profundo y protocolos específicos de masaje clínico en una sola categoría de intervención, los resultados se vuelven difíciles de interpretar para quienes intentan tomar decisiones basadas en la evidencia en la práctica. El campo del masaje terapéutico y remedial opera con muchos más matices clínicos de los que la mayoría de los diseños de investigación actuales captan.
Lo que realmente demuestra la investigación sobre terapia de masaje de certeza moderada
Las siete conclusiones de certeza moderada abarcaron el masaje para el dolor de parto, la lumbalgia crónica, el dolor de cuello y otras afecciones musculoesqueléticas. En cada caso, el masaje se asoció beneficiosamente con una reducción de la intensidad del dolor en comparación con las condiciones de control. Para las poblaciones con dolor crónico, esto es clínicamente significativo: el efecto fue lo suficientemente consistente en los estudios independientes y grupos de participantes como para superar una rigurosa evaluación de calidad.
El patrón cuenta una historia coherente, aunque aún incompleta. La masoterapia produce beneficios clínicos significativos para el dolor, el estrés y la función física en una amplia gama de afecciones. La base de evidencia no es demasiado débil para ser aplicada; su estructura es demasiado inconsistente para generar las conclusiones de alta confianza que las revisiones sistemáticas están diseñadas para producir. Un metaanálisis de 2025 publicado en el Journal of Clinical Nursing, que abarcó 36 ensayos controlados aleatorizados con 3,671 participantes, halló que la masoterapia mejoró significativamente el dolor, la calidad de vida y la ansiedad en poblaciones con atención oncológica, con un tamaño del efecto de reducción del dolor agrupado de -0,51. Sin embargo, la certeza de la evidencia se mantuvo muy baja por las mismas razones estructurales.
La neurociencia del masaje terapéutico y lo que explica
Mientras que la literatura sobre ensayos clínicos sortea sus limitaciones metodológicas, la neurociencia del masaje terapéutico ha avanzado considerablemente más. Es aquí donde la investigación actual está produciendo sus hallazgos más relevantes desde el punto de vista práctico.
Oxitocina, receptores de presión y el circuito de la médula espinal
Una preimpresión de 2026 que combina modelos humanos y murinos proporcionó lo que podría ser la explicación mecanísticamente más completa hasta la fecha de cómo el masaje modula simultáneamente el dolor y la recompensa táctil. La investigación demostró que el masaje desencadena la liberación de oxitocina, que actúa en el asta dorsal espinal a través de un circuito dependiente del estado, modulando las vías ascendentes del dolor al actuar sobre neuronas espinales excitatorias e inhibidoras. En participantes humanos, las respuestas de bienestar al masaje se correlacionaron directamente con los niveles endógenos de oxitocina. Esto explica por qué el masaje de presión moderada produce efectos fisiológicos cualitativamente diferentes a los del tacto suave. Un trabajo previo de Tiffany Field y sus colegas del Touch Research Institute estableció que la presión moderada aumenta la actividad vagal, reduce el cortisol y eleva la serotonina y la dopamina, mientras que el tacto suave tiende a producir excitación simpática en lugar de activación parasimpática. Los datos del circuito espinal de oxitocina proporcionan el mecanismo previo para lo que anteriormente se había observado solo a nivel de resultados autonómicos y endocrinos.
La neuroimagen ha aportado mayor detalle estructural. La resonancia magnética funcional en reposo en poblaciones con dolor crónico ha documentado la normalización de la conectividad en las redes neuronales por defecto y de prominencia tras intervenciones de masaje multisesión, con cambios que persisten en el seguimiento posterior. Esto implica que el masaje terapéutico produce cambios neuroplásticos, no solo respuestas fisiológicas transitorias.
Masaje clínico en oncología: qué revela la investigación
La oncología es uno de los contextos clínicos más importantes para la terapia de masaje. El cáncer y sus tratamientos producen dolor, ansiedad, fatiga y daño a la salud musculoesquelética a través de mecanismos que la atención farmacológica convencional a menudo no puede abordar por completo. El metaanálisis de 2025 del Journal of Clinical Nursing, junto con un análisis de 2024 centrado en pacientes con cáncer de mama posquirúrgico, confirmó reducciones significativas en el dolor y la ansiedad después de la terapia de masaje. Sin embargo, ambos reconocieron un alto riesgo de sesgo en la mayoría de los estudios incluidos. La brecha entre la señal clínica y la certeza de la evidencia calificada es una consecuencia directa del diseño del ensayo: poblaciones de participantes heterogéneas, protocolos de masaje subespecificados y medición de resultados inconsistente. Mejorar esto requiere que los terapeutas de masaje participen más en la planificación de la investigación y que los investigadores desarrollen taxonomías más claras de las intervenciones de masaje que realmente reflejen la práctica clínica.
Qué significa esto para la salud y la práctica clínica
Desde mi perspectiva, habiendo capacitado a terapeutas en la aplicación basada en evidencia del masaje terapéutico y clínico durante muchos años, la literatura reciente comunica algo específico y procesable incluso cuando no ofrece la prueba definitiva que prefieren los titulares.
La justificación fisiológica de la terapia de masaje como intervención sanitaria legítima cuenta ahora con un respaldo mecanicista mucho mayor que hace una década. Entendemos cómo la magnitud de la presión determina la respuesta autonómica. Contamos con el circuito espinal oxitocinérgico. Disponemos de datos de neuroimagen que muestran que los efectos del masaje multisesión se extienden a la conectividad cerebral en reposo. Estos hallazgos mecanicistas brindan a la práctica clínica una base sólida, incluso cuando la evidencia de ensayos clínicos a gran escala sigue siendo limitada.
La perspectiva práctica más importante de la literatura reciente es la relación dosis-respuesta. Una presión moderada durante períodos adecuados produce activación parasimpática, liberación de oxitocina y reducción de cortisol. Una presión leve no produce el mismo perfil fisiológico. La frecuencia de las sesiones también es importante: los cambios neuroplásticos y autonómicos sostenidos parecen requerir múltiples sesiones, no evaluaciones individuales. Los terapeutas que trabajan con pacientes que presentan dolor crónico, problemas musculoesqueléticos o síntomas oncológicos cuentan con mayor respaldo empírico del que sugieren las calificaciones de certeza generales. Calibrar con precisión esa conversación sobre la evidencia, sin exagerar la certeza, es en sí misma una habilidad clínica.
El terapeuta que comprende la vía oxitocinérgica, que sabe qué mostró y qué no mostró el mapa de evidencia de JAMA Network Open, es un mejor profesional clínico y un mejor defensor del campo. Esa combinación de profundidad técnica y conocimientos de investigación es lo que nuestro Curso de Masaje Reparador busca desarrollar. La investigación aún no ha alcanzado el nivel necesario. El caso clínico, analizado con atención, es considerablemente más sólido de lo que sugieren los titulares.
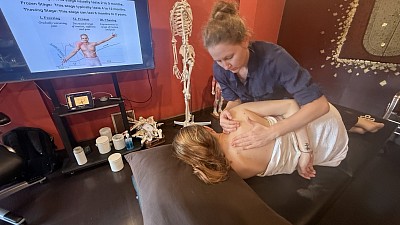
Diferencias entre la liberación miofascial activa y pasiva: Cómo elegir la herramienta adecuada
Los terapeutas suelen encontrarse con la distinción entre activo y pasivo al inicio de su formación y la consideran una simple dicotomía: activo implica que el paciente se mueve; pasivo, que permanece inmóvil. Este enfoque es técnicamente correcto pero prácticamente inútil. La verdadera cuestión clínica no es qué hace el paciente con su cuerpo, sino qué mecanismo fisiológico se busca activar y si el método de liberación terapéutica elegido se ajusta al estado del tejido presente. Equivocarse en esta combinación no solo ralentiza los resultados; en ciertos casos, no produce ningún efecto, y el dolor del paciente permanece exactamente donde comenzó.
Por qué las técnicas de liberación pasiva abordan el dolor miofascial crónico de manera diferente
En la liberación miofascial pasiva, el paciente no realiza ninguna acción. El tejido se lleva hasta un punto de restricción y se mantiene en esa posición entre 90 segundos y tres minutos, esperando la distensión fascial en lugar de un reflejo de protección muscular. La ausencia de esfuerzo por parte del paciente crea un entorno neurológico en el que se atenúan las señales propioceptivas competitivas, lo que permite al terapeuta detectar vectores sutiles de restricción que, de otro modo, la contracción activa enmascararía.
Este enfoque es adecuado para restricciones crónicas y globales, donde los tejidos miofasciales densificados y adherentes requieren una carga mecánica sostenida para experimentar un cambio tixotrópico. Un tejido blando que ha estado restringido durante años no responderá a una aplicación de presión moderada durante 30 segundos. Además, ofrece un beneficio psicofisiológico: un paciente al que se le pide no hacer nada más que respirar tiene mayor probabilidad de disminuir el tono simpático, lo que modifica significativamente la respuesta del tejido al mismo nivel de presión aplicada. Para pacientes que manejan dolor miofascial con una sensibilización central significativa, el entorno pasivo no es un compromiso, sino una verdadera variable terapéutica, y la terapia en sí misma se convierte en parte del restablecimiento neurológico.
Liberación activa y la lógica neuromuscular que la sustenta
La liberación activa se basa en una lógica diferente. El tejido se acorta, el terapeuta establece un contacto específico y el paciente se mueve a través de un arco de alargamiento bajo carga. La fuerza de cizallamiento generada entre el punto de contacto del terapeuta y el tejido en movimiento rompe las adherencias entre capas, no esperando una respuesta de deslizamiento, sino creando una fricción controlada a medida que el músculo se alarga. Liberar las adherencias miofasciales mediante el movimiento, en lugar de una sujeción sostenida, es la característica distintiva de este enfoque.
La Técnica de Liberación Activa, ampliamente utilizada en quiropráctica, medicina deportiva y fisioterapia, formaliza este método en un algoritmo de diagnóstico y tratamiento. Los profesionales identifican las zonas de restricción evaluando la textura, la rigidez y el movimiento, y luego aplican protocolos de contacto y movimiento que abordan el ciclo acumulativo del trauma: la acumulación progresiva de microlesiones que reduce la calidad del tejido sin producir lesiones evidentes. Para los atletas, este enfoque ofrece beneficios que el trabajo pasivo no puede replicar con la misma eficacia. El elongamiento excéntrico bajo las manos del terapeuta entrena el tejido en las mismas condiciones mecánicas que enfrentará durante el entrenamiento, desarrollando la tolerancia funcional que la liberación pasiva por sí sola no genera.
Preparación para la lectura de tejidos: cuándo es adecuado cada enfoque activo o pasivo
He constatado, tras años de trabajo con atletas y pacientes físicamente activos, que el error clínico más común no es elegir la técnica incorrecta, sino aplicar la técnica correcta en el momento inadecuado. La liberación pasiva aplicada durante una respuesta inflamatoria aguda puede irritar aún más el tejido. La liberación activa aplicada antes de que una lesión de tejido blando en proceso de curación tenga suficiente resistencia a la tensión puede alterar la matriz de colágeno inicial. Por ello, comprender el continuo pasivo-activo no es un ejercicio teórico, sino una decisión práctica sobre la técnica de liberación que se toma en la mesa de tratamiento, basándose en las indicaciones del tejido.
Un enfoque más útil que la dicotomía "activo versus pasivo" es la preparación del tejido. En la fase aguda, los enfoques pasivos protegen la estructura mientras abordan las restricciones fasciales que ya se están formando alrededor de la lesión. A medida que progresa la cicatrización, la liberación activa comienza a tratar las adherencias específicas que se forman entre las capas de tejido en recuperación, las cuales, sin tratamiento, se convierten en limitaciones crónicas que reducen el rendimiento meses después.
Los factores clave en esta decisión clínica incluyen la agudeza de la lesión, el umbral de dolor a la presión del paciente en la zona a tratar, si el factor limitante principal es la densificación tisular o la adhesión del tejido cicatricial, y si el paciente puede realizar un movimiento controlado en toda su amplitud sin compensaciones. El dolor que se intensifica con la carga activa suele ser la señal más clara para mantener la pasividad por más tiempo.
Cómo RSM enseña el espectro de la técnica de liberación
En el Curso de Liberación Miofascial de RSM, enseñamos ambos enfoques como herramientas complementarias dentro de una arquitectura de tratamiento coherente. La sesión suele comenzar con trabajo pasivo: se reduce la defensa, se estabiliza el tono general y se aclara la percepción propioceptiva del sistema fascial por parte del terapeuta. La liberación activa puede entonces introducirse con mayor precisión, dado que el tejido blando circundante ya ha sido abordado.
Lo que diferencia estos enfoques no es solo la mecánica, sino lo que se le solicita al sistema nervioso del paciente. El trabajo pasivo indica: relájate, encontraré la restricción. El trabajo activo indica: muévete y permite que el movimiento revele lo que necesita cambiar. Ambos buscan una liberación; simplemente emplean diferentes palancas fisiológicas. La sofisticación clínica reside en saber qué palanca corresponde a cada momento y en poseer la habilidad para palpar y sentir cuándo ha llegado ese momento.
La ciencia detrás de la formación de puntos gatillo: de la crisis energética a la sensibilización central
Encontrar puntos gatillo, comprimirlos y liberarlos está al alcance de la mayoría de los terapeutas experimentados. Sin embargo, pocos pueden explicar con precisión qué son realmente a nivel celular. Esta brecha es significativa, no porque la intuición clínica sea inferior a la biología molecular, sino porque comprender el mecanismo subyacente a la patología transforma la manera de abordar el tratamiento, priorizar a los pacientes para cada técnica y comunicar con confianza sobre el dolor miofascial con médicos deportivos y fisioterapeutas del equipo.
Lo que Travell y Simons establecieron
Janet Travell y David Simons dedicaron décadas a mapear los patrones de dolor miofascial y a codificar lo que denominaron puntos gatillo miofasciales. Su idea fundamental fue que un punto gatillo no es simplemente un punto sensible, sino un nódulo hiperirritable dentro de una banda tensa de músculo esquelético, con un patrón de dolor referido predecible, reproducible a la compresión y capaz de generar síntomas tanto locales como a distancia.
Simons y Travell clasificaron los puntos gatillo en un espectro. Un punto gatillo activo produce dolor espontáneo que generalmente se localiza en una zona distante. Un punto gatillo latente solo es doloroso cuando se estimula mecánicamente, pero aun así restringe el rango de movimiento y altera el reclutamiento motor. Esta distinción es clínicamente relevante: los puntos latentes son mucho más frecuentes que los activos, pueden activarse bajo estrés físico o psicológico y representan una disfunción neuromuscular genuina incluso en ausencia total de dolor.
Su primera explicación mecanicista, la hipótesis de la crisis energética, proponía que una placa motora sobrecargada libera un exceso de acetilcolina (ACh), lo que produce una despolarización sostenida anormal y una contracción persistente del sarcómero alrededor de la zona de la placa. Sin suficiente ATP para devolver el calcio al retículo sarcoplásmico, el músculo no puede relajarse. La demanda metabólica aumenta, la compresión capilar reduce el flujo sanguíneo y el entorno local se vuelve hipóxico e isquémico. El músculo no puede generar suficiente energía para romper la contractura, por lo que esta se autoperpetúa.
Este modelo explicó la banda tensa palpable, la sensibilidad local y por qué el estiramiento o la compresión sostenida pueden interrumpir el ciclo al alargar mecánicamente los sarcómeros contraídos y reducir la demanda de ATP.
El bucle de retroalimentación que mantiene activo el disparador
La hipótesis integrada de los puntos gatillo, ampliada en 2004 por Gerwin, Dommerholt y Shah, reveló una cascada más compleja. La isquemia no solo agota la energía, sino que crea un ambiente local ácido. Esta acidez inhibe la acetilcolinesterasa (AChE), la enzima que normalmente elimina la ACh de la hendidura sináptica. Con la AChE suprimida, la ACh persiste y la actividad de la placa terminal permanece anormalmente elevada. Las condiciones ácidas también estimulan la liberación del péptido relacionado con el gen de la calcitonina (CGRP), que inhibe aún más la AChE y regula positivamente los receptores de ACh en la membrana postjuntiva, amplificando aún más la señal.
El ciclo de retroalimentación se cierra herméticamente: la isquemia provoca acidosis, la acidosis amplifica la señalización de ACh, la señalización amplificada de ACh intensifica la contracción del sarcómero y la contracción intensificada empeora la isquemia. Esto es lo que distingue la formación de puntos gatillo del dolor post-ejercicio. En la mayoría de los músculos, los mecanismos de protección interrumpen esta cascada antes de que se autosostenga. En la formación de puntos gatillo, estos mecanismos fallan.
La actividad del sistema nervioso simpático (SNS) añade un componente importante. Los receptores adrenérgicos en la unión neuromuscular y en el músculo esquelético responden a la activación simpática contrayendo los capilares y potenciando la activación anormal de la placa terminal. Los pacientes sometidos a estrés psicológico sostenido o con una activación autónoma crónicamente elevada parecen ser significativamente más susceptibles a la formación de puntos gatillo, independientemente de la carga biomecánica. La actividad del SNS es un factor perpetuante, no un efecto secundario.
La química del dolor en el punto
La hipótesis ampliada permaneció en gran medida teórica hasta que Jay Shah y sus colegas del NIH desarrollaron una técnica de microdiálisis capaz de tomar muestras de líquido intersticial de músculo humano vivo en tiempo real. Al insertar una aguja fina en el trapecio superior de sujetos con puntos gatillo activos, latentes y sin puntos gatillo, obtuvieron el primer retrato bioquímico directo del dolor miofascial a nivel tisular.
Los puntos gatillo activos mostraron concentraciones significativamente elevadas de sustancia P, CGRP, bradicinina, serotonina, noradrenalina, TNF-α, IL-1β e IL-6, junto con un pH local considerablemente más bajo. Estos hallazgos no son fortuitos. La sustancia P y el CGRP reducen el umbral de activación de los nociceptores musculares, por lo que estímulos que normalmente serían subumbrales comienzan a generar señales de dolor. La bradicinina activa directamente los nociceptores en concentraciones muy bajas. Las citocinas contribuyen a la sensibilización periférica y pueden impulsar cambios estructurales en el tejido dentro de la banda tensa con el tiempo.
Los puntos latentes mostraron un cuadro intermedio: las sustancias sensibilizantes se elevaron por encima de lo normal, pero no al nivel observado en los sitios activos. Esto confirma que los puntos gatillo latentes no son bioquímicamente inertes. Existen en un estado sensibilizado que representa una patología tisular real, no un simple hallazgo palpatorio.
El equipo de Shah también documentó lo que sigue a una respuesta de contracción local (LTR), la breve contracción involuntaria de las fibras de banda tensa que la punción y algunas técnicas manuales provocan de forma fiable. Tras una LTR, las concentraciones de sustancia P y CGRP disminuyeron significativamente en el sitio activo, desplazando el entorno bioquímico hacia el perfil latente. Esta es una de las explicaciones mecanicistas más claras de por qué las técnicas que provocan de forma fiable una LTR tienden a producir mejores resultados: alteran la química que impulsa la sensibilización periférica, no solo la mecánica del tejido.
Cómo los puntos gatillo impulsan la sensibilización central y el dolor referido
La sensibilización periférica en un punto activo no permanece localizada. La entrada nociceptiva sostenida que llega a la médula espinal reorganiza el procesamiento central del dolor. Las neuronas del asta dorsal que reciben una entrada prolongada del segmento muscular afectado se vuelven hiperexcitables: sus umbrales de activación disminuyen, sus campos receptivos se expanden y las neuronas que antes respondían solo al segmento directamente afectado comienzan a responder a la estimulación de las regiones adyacentes.
Esta es la base neurofisiológica del dolor referido. Los patrones característicos de dolor referido que Travell y Simons mapearon de forma tan sistemática no son un misterio; son la consecuencia predecible de la sensibilización central en el asta dorsal. Un punto gatillo en el infraespinoso genera dolor anterior del hombro que puede simular una patología del manguito rotador. Un punto en los músculos glúteos profundos puede reproducir los síntomas de la ciática. El terapeuta que comprende este mecanismo tiene muchas menos probabilidades de tratar la zona del dolor reportado y muchas más de localizar la causa real.
El CGRP desempeña un papel particularmente importante en la transición del dolor miofascial agudo al crónico. Potencia la actividad de la acetilcolina (ACh) en la placa motora terminal (perpetuando el punto gatillo periférico), a la vez que mejora las respuestas del asta dorsal a la sustancia P a través del receptor NK-1. Esta doble acción, tanto a nivel periférico como central, convierte al CGRP en un mediador clave del porqué algunos pacientes desarrollan dolor generalizado a partir de lo que inicialmente era un problema muscular localizado.
Lo que esto significa en la mesa
Enseño a los estudiantes de la Academia Internacional RSM a considerar cada punto gatillo como evidencia del estado general del sistema del paciente. El punto activo revela información sobre el historial de carga del músculo, el estado autonómico del paciente, la calidad de su recuperación y el grado de sensibilización central ya establecida. Un paciente con sensibilización central bien establecida requiere un enfoque fundamentalmente diferente al de un atleta sano que se recupera de una sobrecarga de entrenamiento. Eliminar la fuente periférica puede ser necesario, pero rara vez será suficiente por sí solo.
El síndrome de dolor miofascial provocado por puntos gatillo activos se encuentra entre las presentaciones más comunes e infradiagnosticadas en medicina deportiva. Los pacientes con MPS presentan dolor difuso y migratorio que empeora con el estrés, no se resuelve con el reposo como lo haría una lesión ligamentosa y presenta imágenes anodinas. La ciencia que sustenta la formación de puntos gatillo proporciona al clínico un marco explicativo preciso para estas presentaciones.
En la población deportiva, los puntos gatillo latentes merecen especial atención. Suprimen la producción de fuerza, alteran los patrones de reclutamiento y sobrecargan las estructuras adyacentes de forma que producen lesiones secundarias recurrentes, sin generar dolor espontáneo. Identificar y tratar los puntos gatillo latentes en estos pacientes constituye una labor profiláctica esencial.
El panorama mecanicista también aclara por qué las técnicas manuales funcionan cuando lo hacen. La compresión, la energía muscular y el estiramiento asistido tienen como objetivo elongar mecánicamente los sarcómeros contraídos y restaurar la perfusión capilar, basándose en el mismo principio básico que la punción seca. Saber que el entorno local en un punto activo es un auténtico entorno inflamatorio, y no simplemente un foco de disfunción mecánica, debería ayudar a los terapeutas a reflexionar sobre la selección de la técnica, la dosis y la frecuencia del tratamiento.
Tratamiento de puntos gatillo con precisión
El Curso de Terapia de Puntos Gatillo de RSM International Academy se basa en este fundamento mecanicista. El programa abarca toda la evidencia sobre la formación de puntos gatillo, protocolos de evaluación para distinguir entre puntos activos y latentes, la importancia clínica de los patrones de dolor referido en los principales grupos musculares y una técnica práctica basada directamente en la fisiología descrita aquí.
Simons y Travell construyeron el marco. La investigación en microdiálisis proporcionó la sustancia bioquímica. En RSM, traducimos esto en habilidades clínicas precisas y reproducibles. La ciencia detrás de la formación de puntos gatillo no es una simple lectura de fondo; es el razonamiento lo que distingue a un terapeuta que logra resultados duraderos de uno que simplemente aplica presión y espera lo mejor.
Consejos de estudio para estudiantes de masaje de nivel avanzado
La mayoría de los consejos para estudiar masajes que circulan en línea están dirigidos a estudiantes de nivel inicial que intentan aprobar los exámenes de anatomía. Si se consulta cualquier foro de escuelas de masaje, los consejos son, por necesidad, genéricos: tome buenos apuntes, utilice fichas didácticas y duerma lo suficiente. Para un fisioterapeuta, un entrenador deportivo, un médico o un masajista experimentado que se matricula en un programa clínico avanzado, este consejo no es tan erróneo como irrelevante. El reto en este nivel no es absorber nueva información, sino integrar un nuevo marco clínico en un conjunto de conocimientos, hábitos y memoria muscular ya consolidados. Se trata de una tarea cognitiva fundamentalmente diferente que requiere un enfoque de estudio distinto.
Por qué la experiencia puede complicar el aprendizaje de la terapia de masaje
Los profesionales experimentados aportan ventajas reales a cualquier programa avanzado: intuición clínica, comprensión de la calidad del tejido y una percepción del cuerpo que ninguna clase puede replicar. Sin embargo, la experiencia también puede generar un hábito arraigado. Cuando se ha aplicado una técnica con éxito durante años, el sistema nervioso ha consolidado ese patrón profundamente. Introducir un nuevo modelo, ya sea carga miofascial o un enfoque diferente de la mecánica articular, implica trabajar contra el esquema motor y conceptual existente.
Las investigaciones en medicina deportiva demuestran sistemáticamente que los atletas expertos que aprenden un patrón de movimiento corregido inicialmente tienen un rendimiento inferior al de los principiantes que lo aprenden desde cero. El patrón existente compite. Lo mismo ocurre con los estudiantes de terapia avanzada: su estructura previa resistirá la nueva antes de que finalmente se integre. La respuesta más eficaz es tratar el nuevo material como un sistema paralelo en lugar de como un sustituto. Estúdielo primero en sus propios términos, construya la nueva estructura por separado y luego busque los puentes.
La doble vía: separar el trabajo terapéutico cognitivo del práctico
Los programas avanzados de terapia de masaje se mueven entre dos tipos de aprendizaje fundamentalmente diferentes: el conocimiento declarativo (biomecánica, anatomía, patología, lógica de evaluación) y el conocimiento procedimental (ejecución técnica, palpación, razonamiento clínico en condiciones reales). Mezclar estos conocimientos en el enfoque de estudio es uno de los errores más comunes que se observan en estudiantes con una sólida formación previa.
El contenido declarativo responde bien a la repetición espaciada y a la recuperación activa. Utilice fichas, resúmenes breves o exámenes de práctica que elabore usted mismo. Obligue a su cerebro a recuperar la información en lugar de releer; releer resulta productivo, pero genera poca retención duradera. El conocimiento procedimental, en cambio, se construye mediante la repetición en el tejido. Ningún recurso de estudio, por muy bueno que sea, reemplaza las horas presenciales. Para los componentes prácticos de cualquier curso de masaje, las sesiones cortas y frecuentes superan a los bloques largos: veinte minutos de trabajo técnico concentrado, repetidos a diario, superarán a una sesión de tres horas el fin de semana. Si una clase introduce un nuevo protocolo de evaluación, el objetivo no es dominarlo en la sala, sino ensayarlo suficientes veces durante la semana siguiente para que el movimiento se pueda recuperar en condiciones reales.
Leer el cuerpo antes de leer el libro de texto
Una de las estrategias de estudio más contraintuitivas para estudiantes de terapia avanzada es usar la mesa de tratamiento como recurso principal de aprendizaje. Antes de leer el capítulo sobre el manguito rotador, palpe las estructuras. Sienta cómo cambia el tejido cuando el hombro está en rotación interna o externa. Luego, lea el capítulo.
Esta secuencia aprovecha la forma en que el cerebro consolida la información espacial y táctil. Al encontrar la anatomía posteriormente en forma escrita o esquemática, se le asigna una etiqueta a una sensación ya codificada. La retención es considerablemente mayor. Así es también como funciona el razonamiento del masaje clínico: la información sobre los tejidos llega primero, y el marco conceptual organiza lo que las manos han encontrado. Las secuencias de evaluación de nuestro Curso de Masaje Reparador se basan precisamente en este principio, con la técnica y la exposición de los tejidos precediendo al marco explicativo.
Consejos de estudio para el masaje: Priorizar como profesional en ejercicio
La mayoría de los estudiantes de un programa avanzado también son profesionales clínicos en activo. Un plan de estudios realista no se basa en maximizar las horas, sino en proteger la calidad de un número reducido de horas. Priorice el material que conecte la teoría con la toma de decisiones clínicas. En un programa de masaje terapéutico, comprender la lógica biomecánica de las pruebas de evaluación es más importante para la competencia a largo plazo que memorizar los nombres de las pruebas. Los nombres se pueden repasar antes de un examen; el razonamiento, una vez comprendido, reestructura la forma en que se evalúa a cada cliente durante el resto de la carrera.
Inicié RSM porque creía que existía una brecha entre lo que ofrece la formación estándar en masaje y lo que realmente exige el trabajo clínico en medicina deportiva. Cada estudiante que pasa por esta escuela aporta conocimientos previos realmente valiosos, y cada uno se encuentra con material que desafía lo que creía saber. El consejo de estudio más fiable que puedo ofrecer a cualquier profesional con experiencia es este: tómese en serio lo que aún no sabe. Las lagunas en el conocimiento de un experto suelen ser menos visibles que las de un principiante y, con frecuencia, más significativas. La formación avanzada en terapia de masaje no se trata de acumular más técnicas. Se trata de construir la arquitectura conceptual que le permita comprender por qué funciona una técnica, cuándo está indicada y qué hacer cuando no.
La historia de la terapia de masaje ortopédico: cómo un linaje clínico transformó la profesión
Existe un momento particular en la trayectoria profesional de la mayoría de los terapeutas experimentados en el que comprenden que lo aprendido en la escuela no lo abarcaba todo. Las manos se entrenaban y los movimientos se memorizaban, pero el razonamiento y la lógica diagnóstica que explicaban por qué una técnica específica se aplicaba a un tejido determinado en una dirección concreta, a menudo estaban ausentes. Esta brecha refleja una división histórica genuina: la prolongada separación entre el masaje y la medicina, y el proceso lento y arduo de reconciliarlos.
Durante la mayor parte de la historia registrada, dicha separación no existió. Tanto los médicos griegos como Galeno integraron el masaje explícitamente en la práctica clínica. Fue el auge de la medicina institucional en la Europa moderna temprana lo que relegó las técnicas manuales al ámbito de los curanderos populares, separando el masaje terapéutico del pensamiento científico. La "Cura del Movimiento Sueco" de Per Henrik Ling, en el siglo XIX, inició la reversión de esta tendencia, fundamentando la intervención física en la anatomía y la fisiología. El giro clínico decisivo llegó posteriormente, y desde una dirección más inesperada.
El giro diagnóstico en la terapia de tejidos blandos
James Cyriax nació en Londres en 1904, en una familia que parecía estar destinada para él: su abuelo materno fue una figura prominente en el Real Instituto Central de Gimnasia de Estocolmo, y sus padres eran médicos. Tras graduarse en el Hospital St. Thomas en 1929, Cyriax identificó tempranamente un problema que la medicina había ignorado en gran medida: la ortopedia podía diagnosticar lesiones visibles en radiografías, pero carecía de un sistema fiable para la gran cantidad de afecciones de tejidos blandos que producían dolor y disfunción sin hallazgos radiográficos. Los tendones, ligamentos y cápsulas eran invisibles para el diagnóstico según los estándares de la época. A pacientes con afecciones legítimas, a menudo discapacitantes, frecuentemente se les decía que sus problemas eran intratables o imaginarios.
Su respuesta fue la prueba de "tensión tisular selectiva": un método sistemático que aplica movimientos pasivos y activos para identificar qué tejido generaba los síntomas. El dolor reproducido con el movimiento activo en una dirección y el pasivo en la opuesta indicaba una lesión tisular contráctil. El dolor en la misma dirección, tanto con movimiento activo como pasivo, señalaba una estructura inerte: ligamento o cápsula. Al aislar el tejido mediante el análisis del movimiento, Cyriax podía localizar una lesión sin necesidad de imágenes y dirigir el tratamiento en consecuencia.
Cyriax y la ciencia de la manipulación de tejidos blandos
En 1938, fundó el primer Departamento de Medicina Ortopédica en el Hospital St. Thomas. Su enfoque terapéutico se centraba en tres métodos no quirúrgicos: manipulación articular, fricción transversal profunda en la dirección de las fibras del tendón o ligamento afectado e inyección. La técnica de fricción se aplicaba perpendicularmente a las fibras tisulares para romper las adherencias fibrosas y mantener la movilidad tisular en el lugar preciso de la lesión. La eficacia del tratamiento dependía de una evaluación previa rigurosa.
Su Manual de Medicina Ortopédica, publicado por primera vez en 1947, se convirtió en una referencia fundamental en fisioterapia durante décadas. Más significativamente, el modelo de Cyriax reposicionó al terapeuta como un clínico diagnóstico en lugar de un mero ejecutor de protocolos. La Federación Internacional de Fisioterapeutas Manipulativos Ortopédicos, fundada en 1974, fue una consecuencia institucional directa de este enfoque.
El masaje deportivo y su linaje médico
La integración del masaje clínico en la medicina deportiva se desarrolló en paralelo. Los entrenadores deportivos habían utilizado el masaje de forma empírica durante mucho tiempo, pero el masaje deportivo, como disciplina clínica, requería una base teórica que conectara la técnica con la fisiología tisular y el mecanismo de la lesión. A mediados del siglo XX, los profesionales que trabajaban con atletas de competición aplicaban los principios de evaluación de Cyriax al contexto deportivo. Un velocista con dolor lateral de rodilla necesitaba un diagnóstico específico del tejido antes de recibir cualquier tratamiento. Las lesiones deportivas que afectaban a tendones y ligamentos se convirtieron en una aplicación principal de las técnicas transversales dirigidas, y el campo incorporó la orientación diagnóstica que hizo que estas técnicas fueran racionalmente aplicables en lugar de meramente empíricas.
Janet Travell y David Simons reforzaron esta dirección con su trabajo fundacional sobre los puntos gatillo miofasciales en 1983, proporcionando a los profesionales un vocabulario y un mecanismo fisiológico para el dolor referido y la disfunción muscular que durante mucho tiempo se habían resistido a una descripción sistemática. Los beneficios de centrarse en lesiones neuromusculares específicas, en lugar de tratar los músculos globalmente, fueron respaldados cada vez más por la evidencia clínica.
Lo que heredaron los masajistas
El trabajo de Whitney Lowe a principios de la década de 2000 acercó el marco de evaluación ortopédica directamente a los masajistas, abordando una brecha que se había ampliado durante décadas: quienes contaban con formación diagnóstica a menudo carecían de habilidades manuales avanzadas, mientras que quienes las poseían carecían del marco de evaluación para aplicarlas adecuadamente. Esta convergencia representa la esencia de la masoterapia rigurosa: técnica manual basada en el razonamiento clínico, aplicada a lesiones tisulares identificadas específicamente.
Considero que lo que este linaje enseña, en última instancia, es que la separación entre evaluación y tratamiento siempre ha sido el problema central del campo. La contribución de Cyriax fue insistir en que la técnica debía dirigirse con precisión al tejido patológico, lo que implicaba que primero debía identificarse dicho tejido. Cada avance posterior ha profundizado este principio.
En RSM International Academy, enseñamos desde esta perspectiva clínica. El Curso de Masaje Ortopédico que ofrecemos es una formación en razonamiento y evaluación clínica, no una colección de técnicas avanzadas. La salud del paciente se beneficia más cuando se razona adecuadamente qué tejido requiere tratamiento, por qué produce síntomas y qué intervención abordará con mayor eficacia la patología subyacente. Esta secuencia —¿Dónde está la lesión? ¿Qué tejido? ¿Qué necesita?— es la herencia que cualquier persona que se tome en serio esta disciplina debe asumir.
El papel de las técnicas de respiración durante la liberación miofascial
La interacción entre las manos de un terapeuta y el tejido de un paciente rara vez constituye una conversación silenciosa. Los profesionales de la medicina deportiva reconocemos que la eficacia de nuestro trabajo depende de algo más que vectores mecánicos; se fundamenta en el sistema nervioso autónomo. Cuando observo a un especialista realizando una terapia manual compleja, primero evalúo las costillas. Si la caja torácica permanece inmóvil, es probable que el tejido se encuentre en un estado defensivo.
La terapia manual es una intervención tanto neurológica como mecánica. Si el paciente contiene la respiración, se opone a la técnica, generando una barrera neurológica que impide la liberación. En RSM International Academy, enseñamos que para que un paciente transite de un estado simpático de "lucha o huida" a un estado parasimpático de "descanso y digestión", el terapeuta debe controlar la respiración. Por consiguiente, la integración de técnicas respiratorias durante la liberación miofascial es un requisito clínico indispensable para obtener resultados de alto nivel.
La conexión miofascial del diafragma
El diafragma no es simplemente una bomba de aire; es un eje central de la continuidad fascial. Anatómicamente, las cruras del diafragma se extienden inferiormente para unirse a las vértebras lumbares, donde se entrelazan con las fibras del psoas mayor. Esta relación miofascial implica que cada respiración ejerce una influencia mecánica directa sobre el core profundo y la columna lumbar. Cuando un terapeuta aborda la cintura pélvica, interactúa indirectamente con el sistema respiratorio.
En mi experiencia, numerosos casos de dolor crónico de cadera o espalda se perpetúan debido a una disfunción diafragmática. Si el músculo está hipertónico, limita la excursión torácica y obliga al cuerpo a depender de los músculos accesorios del pecho y la garganta. Este desplazamiento mecánico genera patrones respiratorios ascendentes, reforzando la tensión en los escalenos. Al tratar el diafragma mediante intervención manual, influimos en la fascia visceral y parietal de todo el tronco.
Cambio de estados autónomos mediante la respiración nasal
La distinción entre la respiración bucal y la nasal tiene un peso fisiológico significativo. La respiración nasal incrementa la producción de óxido nítrico, un vasodilatador que mejora el flujo sanguíneo local. Fundamentalmente, promueve el reclutamiento de los lóbulos pulmonares inferiores, donde se encuentran los receptores sensibles al parasimpático. Por el contrario, la respiración oral rápida suele asociarse con la respiración torácica, lo que indica al hipotálamo mantener el tono simpático.
Con frecuencia, indico al paciente que mantenga la boca cerrada para liberar la tensión. Esto induce lo que Gellhorn denominó "sintonización trofotrópica". Desde una perspectiva bioquímica, la respiración nasal lenta facilita el efecto Bohr. A medida que el paciente retiene una cantidad ligeramente mayor de dióxido de carbono mediante exhalaciones más lentas, el pH sanguíneo disminuye, reduciendo la afinidad de la hemoglobina por el oxígeno. Esto permite que el oxígeno se libere eficientemente en los tejidos periféricos que estamos manipulando.
Integración de ejercicios de respiración en la terapia manual
La maestría clínica requiere sincronizar la presión con el ritmo del paciente. Un profesional experimentado utiliza ejercicios respiratorios para estimular la apertura del tejido en lugar de forzarla. Por ejemplo, durante una presión longitudinal profunda, podría solicitar una inhalación de cuatro segundos seguida de una exhalación de seis segundos. La exhalación prolongada es el momento en que la influencia inhibitoria del nervio vago es más intensa.
- Liberación coordinada: aplicar el contacto inicial durante la inhalación para "detectar" la tensión.
- Fase de fusión: aumentar la profundidad durante la exhalación a medida que los husos musculares se vuelven menos reactivos.
- Pausa y reinicio: mantener la posición estática durante varios minutos para permitir que la fascia transite de un estado de gel a un estado de sol.
Estas técnicas miofasciales son esenciales para pacientes con antecedentes de trauma que se resisten al masaje tradicional.
Optimización de la salud tisular y el dominio profesional
La salud musculoesquelética depende de la capacidad para transicionar fluidamente entre tensión y relajación. Los profesionales deben reconocer las señales sutiles de este cambio. Cuando la piel se abre con una ligera respuesta histamínica o el paciente traga, la garganta y las estructuras viscerales se relajan.
Para quienes estén interesados en estas intersecciones avanzadas de fisiología y habilidad, el Curso de Liberación Miofascial de RSM proporciona la base anatómica profunda necesaria para dominar estas intervenciones.
Aunque los pacientes pueden intentar la autoliberación miofascial en casa, a menudo carecen de la conciencia necesaria para controlar su respiración, lo que les impide tolerar el dolor de la herramienta. Como terapeutas, proporcionamos la regulación externa que permite al paciente, con el tiempo, autorregularse. Integrar la respiración sincronizada ofrece beneficios específicos:
- Desensibilización: las inhalaciones profundas reducen la activación nociceptiva en los receptores intersticiales.
- Dinámica de fluidos: los cambios de presión movilizan la linfa a través de los tejidos blandos.
- Propiocepción: centrarse en la respiración mejora los mapas sensoriales cerebrales de áreas específicas.
En definitiva, integrar prácticas respiratorias garantiza que los cambios logrados sean duraderos. No solo movilizamos el tejido blando; recalibramos su control por parte del sistema nervioso.
Integración del movimiento con la terapia manual para lograr eficacia clínica
La tradicional división entre la mesa de tratamiento y el gimnasio constituye una restricción artificial que ha regido la práctica clínica durante largo tiempo. En el modelo convencional, el paciente recibe una técnica de terapia manual de manera pasiva y posteriormente es remitido a un espacio separado para realizar ejercicios correctivos. Esta separación presupone que el sistema nervioso procesa la manipulación estructural y el control motor como eventos independientes. Mi experiencia en medicina deportiva indica lo contrario. Al segmentar el organismo en compartimentos pasivo y activo, se ignora una realidad biológica fundamental: la adaptación celular y el mapeo neurológico se optimizan cuando la acción dinámica y el tacto ocurren simultáneamente.
En la Academia Internacional RSM de Chiang Mai, nuestra filosofía se basa en la premisa de que el profesional no es únicamente un especialista en estructuras blandas, sino un facilitador del cambio neurológico. Mi experiencia demuestra que los atletas más resilientes son aquellos cuyos terapeutas logran equilibrar la liberación estática con la carga funcional. Integrar la terapia manual con la participación activa no es una cuestión estilística, sino una necesidad fisiológica para una recuperación duradera.
La evolución de la fisioterapia y las modalidades pasivas
La transición de modalidades puramente pasivas a protocolos integrados refleja una comprensión más profunda de la mecanotransducción. Durante décadas, la fisioterapia dependió frecuentemente de que el profesional clínico actuara sobre el paciente. Aunque estas intervenciones proporcionan alivio temporal, a menudo no modifican los patrones motores subyacentes que originaron la disfunción debido a la falta de integración sensoriomotora.
Cuando un profesional aplica presión sobre un músculo, se comunica con el sistema nervioso central. Si el paciente permanece inmóvil, el cerebro recibe una señal de seguridad, útil para el manejo del dolor agudo. Sin embargo, si se aplica la misma intervención terapéutica manual mientras el paciente realiza una contracción excéntrica lenta y controlada, el cerebro se ve obligado a reorganizar su mapa de esa estructura bajo tensión. Esta información simultánea genera un cambio más robusto en la corteza motora, asegurando que las mejoras estructurales se transfieran a la vida cotidiana. Debemos modificar nuestro enfoque para reconocer que, si el cerebro no percibe la utilidad de un nuevo rango de movimiento durante una acción intencionada, simplemente restablecerá el tono muscular a su estado previo una vez que el paciente se ponga de pie.
Reeducación neuromuscular mediante técnicas refinadas
Las técnicas estándar suelen centrarse en la liberación mecánica de la fascia. Aunque las estructuras biológicas cambian bajo carga, el principal factor que impulsa la mejora del rango de movimiento es la disposición del sistema nervioso para permitir dicho rango. Al incorporar acciones intencionadas, aprovechamos los principios de facilitación neuromuscular propioceptiva e inhibición recíproca en tiempo real.
Considere una cadena posterior restringida. Un terapeuta podría dedicar veinte minutos a realizar deslizamientos longitudinales profundos sobre los isquiotibiales, lo que probablemente mejoraría temporalmente el flujo sanguíneo local. Sin embargo, si modificamos este tratamiento para incluir extensión y flexión activa de la rodilla durante la aplicación de presión, involucramos con mayor eficacia las células fusiformes y los órganos tendinosos de Golgi. Esto crea un estado de "liberación activa" donde el paciente aprende a controlar el nuevo rango de movimiento a medida que se genera.
La sofisticación de este trabajo requiere un alto nivel de conocimiento anatómico. Es necesario comprender no solo el origen e inserción de una estructura, sino también su comportamiento bajo diversos parámetros de carga. Este nivel de detalle es un componente fundamental de nuestro Curso de Masaje de Tejido Profundo, donde trascendemos los protocolos simples para considerar al sistema humano como una entidad integrada y dinámica.
Abordar el dolor crónico mediante la participación activa
El dolor crónico suele implicar una borrosidad cortical, en la que la representación cerebral de una parte del cuerpo se vuelve difusa. En estos casos, la sensación dolorosa está menos relacionada con un daño tisular real y más con una amenaza percibida. La terapia pasiva puede reforzar este ciclo al confirmar la creencia del paciente de que está "dañado" y necesita que alguien lo "arregle".
Al integrar la acción con propósito, devolvemos el control al paciente. Cuando los pacientes experimentan movimientos indoloros mientras un profesional clínico les brinda apoyo táctil, el cerebro recibe una señal correctiva potente. El contacto táctil actúa como una "señal de seguridad", permitiendo al paciente explorar rangos de movimiento previamente evitados. Esto resulta particularmente efectivo para:
- Reducir las creencias de miedo-evitación asociadas con lesiones de disco lumbar.
- Restaurar la propiocepción en la inestabilidad crónica del tobillo.
- Mejorar la mecánica de deslizamiento y movilidad nerviosa en atrapamientos periféricos.
- Normalizar el tono de reposo de una estructura mantenida en guarda protectora.
- Restablecer la conexión entre la respiración y la estabilización del core durante la carga.
El objetivo es alejarse de la "desintegración de adherencias" y avanzar hacia la "reeducación del sistema". Las estructuras biológicas no se "deshacen" simplemente bajo nuestras manos; más bien, el sistema nervioso opta por relajar la tensión porque el entorno se percibe seguro y el movimiento se siente apoyado.
Diseño de un tratamiento para la longevidad cinética
Un plan de tratamiento exitoso debe considerar que los seres humanos somos organismos dinámicos. Al observar a los pacientes, me concentro en su potencial cinético. Para mejorarlo, debemos emplear técnicas que reflejen las demandas de su vida. Si una persona corre maratones, su terapia manual debería incluir cargas excéntricas y patrones rítmicos inherentes a la carrera.
Esto requiere que el profesional clínico se desplace con comodidad alrededor de la mesa. Ya no es suficiente que los pacientes permanezcan inmóviles durante sesenta minutos. Podemos comenzar con trabajo pasivo para reducir la alta guardia, pero la sesión debe evolucionar hacia la participación activa. Estas técnicas de movimiento garantizan que el paciente salga de la clínica no solo sintiéndose más relajado, sino también más estable y capaz. La intervención manual actúa como catalizador, pero la acción dinámica cristaliza el cambio, esencialmente "guardando" el nuevo rango de movimiento en la memoria a largo plazo del sistema.
Integración de la terapia manual en el rendimiento deportivo
En la medicina deportiva profesional, la eficiencia es primordial. Se requieren intervenciones que produzcan resultados funcionales inmediatos. El trabajo manual ayuda a eliminar desechos metabólicos, pero si es demasiado pasivo, puede generar que el atleta se sienta desconectado de su potencia. Mediante técnicas manuales basadas en la acción, mantenemos la integridad de la conexión neuromuscular, abordando las restricciones sin interrumpir el impulso motor del atleta.
Nuestro rol es utilizar las manos para proporcionar la estabilidad que el cerebro busca y luego solicitar al atleta que aplique fuerza. Una vez que el cerebro percibe seguridad, se libera el freno y el rendimiento mejora instantáneamente.
- Evaluar la restricción motora primaria mediante cribado funcional.
- Aplicar presión táctil dirigida a las estructuras hiperactivas.
- Indicar al individuo que realice un movimiento lento y decidido a través del rango restringido.
- Aumentar progresivamente la velocidad o la carga de la acción conforme el sistema nervioso se adapta.
- Reevaluar el patrón funcional para confirmar la integración neurológica.
Este razonamiento clínico es precisamente lo que enseñamos en RSM. Deseamos que nuestros estudiantes comprendan el porqué del qué. No solo aplicamos un masaje; afinamos una máquina compleja.
El papel de la terapia manual en la práctica moderna
El panorama de la fisioterapia y el trabajo manual está evolucionando. Nos alejamos de la era del "gurú" hacia una época de atención basada en la evidencia y centrada en el paciente. En este contexto moderno, el especialista debe ser en parte anatomista, en parte neurocientífico y en parte entrenador de movimiento.
Integrar el trabajo táctil con la acción dinámica constituye el puente entre estos roles. Nos permite respetar la complejidad biológica a la vez que ofrecemos resultados tangibles. El entorno clínico debe considerarse un laboratorio de exploración neurológica. Cada vez que tocamos a un paciente, realizamos un experimento: «Si proporciono esta información aquí, ¿cómo responde el sistema allá?». Al añadir movimiento a ese experimento, los datos obtenidos son mucho más valiosos. Observamos cómo se comporta el tejido bajo tensión y cómo varían los patrones respiratorios en respuesta a la presión.
Esta filosofía integradora es el sello distintivo de la Academia Internacional RSM. No enseñamos masaje de forma aislada, sino como un componente vital de un marco integral de medicina deportiva. El futuro del trabajo manual no reside en técnicas más vigorosas, sino en la sinergia entre las manos del profesional y el movimiento intencionado del paciente. Esta sinergia genera una experiencia indolora, el objetivo final de cualquier intervención clínica. Dominar este equilibrio potencia la capacidad humana para un movimiento sin esfuerzo, eficiente y resiliente.
Instrucciones para el cuidado posterior a una sesión de masaje: Lo que realmente dice la evidencia
La mayoría de los profesionales entregan a sus clientes una hoja impresa de cuidados posteriores sin reflexionar detenidamente. Beber agua. Descansar. Evitar el ejercicio extenuante. Las instrucciones se han fotocopiado tantas veces que se pierde la referencia a la fuente original. Lo que se omite en esa repetición es el razonamiento clínico que sustenta cada recomendación y, aún más importante, las diferencias entre los consejos habituales y la evidencia científica.
El período posterior al masaje no es pasivo para el cuerpo. La orientación que se brinda al finalizar la sesión determina cuánto beneficio retiene realmente una persona. Enmarcar el cuidado posterior como una simple lista de verificación implica perder el objetivo; es, en efecto, la fase final del tratamiento.
Por qué es importante el período postmasaje para la recuperación muscular
La terapia manual genera una cascada de cambios fisiológicos. La presión mecánica sobre los tejidos blandos promueve la circulación local, favorece el drenaje linfático y atenúa la señalización inflamatoria que provoca el dolor muscular posterior al ejercicio. Una revisión sistemática de 2017 publicada en Frontiers in Physiology reveló que el masaje redujo los niveles séricos de creatina quinasa (CK), un marcador de daño muscular. Un estudio en Science Translational Medicine demostró que el masaje posterior al ejercicio aumentó la expresión de PGC-1α a la vez que redujo el NF-κB, un factor clave en la señalización inflamatoria.
Estos hallazgos sugieren que el masaje, cuando se aplica correctamente, cumple una función biológica significativa. La cuestión de si las decisiones que toma una persona en las horas posteriores a su sesión refuerzan o debilitan dicha función es precisamente lo que el cuidado posterior aborda directamente.
Hidratación: útil, pero no por las razones comúnmente citadas
La recomendación de "beber agua para eliminar toxinas" es uno de los mitos más arraigados en el ámbito del masaje. El hígado y los riñones eliminan los subproductos metabólicos de forma continua, sin necesidad de líquidos adicionales. La hidratación contribuye a la fisiología normal de los tejidos; los músculos y las estructuras fasciales dependen de un contenido adecuado de líquidos para mantener su flexibilidad, y el aumento de la actividad circulatoria tras una sesión de masaje hace que la hidratación sea relevante. Esta es una razón válida para mantenerse hidratado después de la sesión, sin caer en confusiones.
La ingesta normal basada en la sed es suficiente para la mayoría de las personas. Los atletas con entrenamiento intenso, o quienes hayan realizado un trabajo físico exigente en un clima cálido, podrían requerir una ingesta más planificada. La recomendación sigue siendo válida; solo es necesario actualizar la explicación.
Terapia de calor, baños de sales de Epsom y cuidados basados en la temperatura
El tiempo es un factor más importante de lo que la mayoría de las hojas de cuidados posteriores reconocen. Inmediatamente después de un masaje de tejido profundo o deportivo, los tejidos locales suelen presentar una ligera reacción. Aplicar calor intenso en una zona ya hiperémica puede intensificar dicha reacción. Un baño o ducha tibia, en lugar de caliente, es adecuado para la primera noche. Un baño con sales de Epsom es una opción razonable: la inmersión en agua tibia favorece la relajación y es poco probable que el sulfato de magnesio cause daño, aunque la evidencia sobre su absorción sistémica a través de la piel no sea concluyente.
La terapia de calor adquiere mayor relevancia al segundo día, una vez que la reactividad inicial se ha estabilizado y cualquier tensión muscular residual puede beneficiarse de un calor suave. Por el contrario, las aplicaciones de frío rara vez están justificadas después de un masaje no relacionado con lesiones. El frío reduce la circulación y atenúa la respuesta tisular local que el tratamiento pretendía promover específicamente.
Cómo controlar el dolor muscular después de un masaje
El dolor muscular postmasaje sigue un patrón casi idéntico al dolor muscular de aparición tardía por ejercicio: suele alcanzar su punto máximo alrededor de las 24 horas y desaparecer en 48. La respuesta adecuada no es farmacológica. El uso de AINE para aliviar las molestias musculares después de una sesión es contraproducente, ya que las prostaglandinas forman parte de la señalización de reparación normal que el tratamiento busca promover. El movimiento suave es la mejor intervención; una caminata de 20 minutos o un ejercicio ligero de movilidad a la mañana siguiente mantiene activa la circulación y el rango de movimiento obtenido con el tratamiento sin provocar más dolor.
En cuanto al ejercicio, la instrucción estándar de "no actividad extenuante" es razonable, pero imprecisa. Lo que se debe evitar es la carga excéntrica de alta intensidad dentro del período de 24 horas, no el movimiento en general. Esta distinción es importante: una indicación de descanso general puede ser contraproducente para un atleta que tiene una sesión de entrenamiento esa misma tarde. El contexto determina la recomendación, por lo que un terapeuta competente comunica los cuidados posteriores de forma específica y no genérica.
Se recomienda desaconsejar el consumo de alcohol inmediatamente después de la sesión. Como vasodilatador, agrava la elevada actividad circulatoria tras el masaje y perjudica la calidad del sueño, que es una de las actividades más productivas que una persona puede realizar después del tratamiento.
El sueño, las citas posteriores y el marco más amplio
Si hay una instrucción de cuidados posteriores a la que se le otorga poca importancia de forma crónica, es el sueño. El cambio parasimpático que produce un masaje bien realizado es un estado fisiológico, no una impresión subjetiva, y abre un período favorable para los procesos de reparación tisular que operan principalmente durante la noche. Acostarse a una hora razonable después de una sesión es una extensión del tratamiento.
Para programar citas posteriores, la respuesta en un plazo de 48 a 72 horas es la señal más útil. El dolor que persiste más allá de 48 horas sugiere una intensidad excesiva o un intervalo demasiado corto entre sesiones. Una mejoría que se siente de forma aguda pero desaparece a los pocos días indica la necesidad de sesiones más frecuentes a corto plazo o la presencia de factores contribuyentes, como la carga de entrenamiento, la postura o el sueño, que el masaje por sí solo no puede resolver.
La comunicación de los cuidados posteriores como parte de la interacción clínica
Para los terapeutas, brindar orientación postratamiento forma parte integral del tratamiento, no una nota administrativa al final de la consulta. Las instrucciones vagas y genéricas minan la confianza. Una orientación específica y fundamentada fisiológicamente refuerza la relación terapéutica y aumenta la probabilidad de seguimiento, especialmente con pacientes de medicina deportiva o atletas de alto rendimiento que desconfían de cualquier información que parezca parte de un folleto de bienestar.
Las habilidades necesarias para comprender cómo el masaje interactúa con el tejido, cómo la liberación de puntos gatillo afecta los patrones de dolor local y referido, y cómo el cuidado postratamiento prolonga los efectos de una sesión son expresiones de la misma competencia clínica y son fundamentales para el Curso de Terapia de Puntos Gatillo de RSM. El cuidado posterior no es un folleto. Es medicina deportiva aplicada.
Masaje deportivo para diferentes tipos de cuerpo: Por qué un solo protocolo nunca es suficiente
Un remero de competición y un corredor de trail de larga distancia pueden presentar flexores de cadera tensos y cadenas posteriores sobrecargadas. Si se tratan de la misma manera, es casi seguro que no se atenderá adecuadamente a uno de ellos. La mecánica que provoca su fatiga, los patrones compensatorios adoptados por sus sistemas nerviosos y las características del tejido que se encuentran bajo las manos del terapeuta se moldean tras años de carga específica del deporte. El masaje deportivo, cuando se practica correctamente, comienza aquí: con el reconocimiento de que la variación estructural no es una complicación, sino el hecho clínico central.
Fundé RSM International Academy basándome en el principio de que las manos de un terapeuta son tan inteligentes como el modelo que las respalda. Interpretar el tejido es inseparable de comprender cómo llegó a ser como es. A continuación, se presenta un marco que explica cómo interactúan la morfología, la fase de entrenamiento y la técnica, y por qué adaptar el enfoque al cuerpo que se tiene frente a uno no es una personalización en sí misma, sino un requisito fundamental para una terapia eficaz.
Tipos de cuerpo y la arquitectura de la carga atlética
Diversas composiciones corporales crean entornos mecánicos fundamentalmente distintos. Un atleta predominantemente mesomórfico, con una masa muscular densa y acostumbrado a altas exigencias de fuerza, presenta tejidos que responden a la presión de forma muy distinta a los de un atleta de resistencia delgado, cuyos músculos se entrenan para la eficiencia aeróbica en lugar de la fuerza máxima. Estas diferencias van más allá del volumen: la distribución del tipo de fibra, la densidad fascial, la hidratación tisular y el umbral neurológico en el que un músculo se protege contra la carga aplicada varían significativamente.
En la práctica, la profundidad de la presión y la velocidad de la técnica deben ajustarse a la capacidad real del tejido. Aplicar un trabajo intensivo de tejido profundo a un corredor de complexión delgada, cuya cadena posterior ya está al límite de su capacidad de recuperación, no constituye una terapia más exhaustiva; constituye un traumatismo tisular. Por el contrario, una presión insuficiente en un atleta de fuerza con mucha musculatura deja intactas las capas más profundas, proporcionando calor, pero sin un alivio significativo.
La preparación deportiva previa al evento y la recuperación deportiva posterior al evento no son la misma intervención
El masaje deportivo precompetición es una preparación neurológica y mecánica. El objetivo es aumentar la temperatura tisular, facilitar la activación muscular y agudizar la retroalimentación propioceptiva sin inducir la respuesta parasimpática que produce el trabajo más profundo y lento. Las técnicas son enérgicas, superficiales y rítmicas. No buscan resolver restricciones crónicas; ese trabajo debe realizarse en otra etapa del ciclo de entrenamiento.
El masaje deportivo postcompetición opera sobre un sustrato fisiológico completamente diferente. Los músculos se encuentran en un estado de estrés metabólico, y el objetivo se centra en favorecer la circulación, reducir la hipersensibilidad neuronal e iniciar la recuperación muscular. Aplicar la intensidad previa a un cuerpo postcompetición es un error común que puede retrasar significativamente la recuperación. Un atleta de potencia, tras una competición intensa, puede haber sufrido un daño muscular considerable que requiera un manejo mucho más suave de lo que sugiere la categoría del evento.
Técnicas de masaje que se adaptan a la realidad del tejido
La decisión sobre qué técnicas implementar se basa en algunas preguntas fundamentales: ¿Cuál es el estado actual del tejido (tono, temperatura, reactividad)? ¿Cuál es el objetivo del tratamiento para esta sesión? ¿Y cuál es el contexto estructural, el tipo de cuerpo, el deporte y la fase de entrenamiento que determinan el comportamiento de este tejido bajo carga?
Para músculos de tono alto y protegidos en atletas de fuerza, la presión sostenida a lo largo de la dirección de las fibras tiende a superar inicialmente los enfoques de percusión o transfibra. A medida que el tono disminuye y el tejido se abre, la gama de técnicas útiles se amplía. En atletas de resistencia con cadenas miofasciales crónicamente acortadas, el énfasis suele centrarse en restaurar la extensibilidad a lo largo de toda la cadena en lugar de enfocarse en músculos aislados. Los músculos rara vez son la clave; sus conexiones fasciales y la mecánica articular adyacente determinan si el alivio tisular se traduce en un cambio funcional.
Bienestar deportivo personalizado y una visión a largo plazo
Los atletas que integran el masaje deportivo en un plan de entrenamiento estructurado, en lugar de considerarlo una intervención ocasional cuando algo les duele, acumulan beneficios con el tiempo. El trabajo regular durante los ciclos de entrenamiento permite al terapeuta establecer normas tisulares. Las desviaciones de esa línea base (aumentos repentinos de tono muscular, nuevos patrones de defensa) se hacen visibles en ese contexto. La detección temprana de restricciones emergentes permite intervenir antes de que un problema funcional se convierta en estructural.
La relación terapéutica, forjada a lo largo del tiempo con el mismo atleta, genera información clínica que ninguna evaluación individual puede proporcionar. Permite al terapeuta monitorizar cómo responde el cuerpo a diferentes cargas, la rapidez con la que se recupera de la competición y qué patrones de restricción son habituales y cuáles situacionales. Esta perspectiva longitudinal es, en mi experiencia, la mayor ventaja que un terapeuta de masaje deportivo experto ofrece sobre cualquier técnica aislada.
Los profesionales de fisioterapia, entrenamiento atlético, medicina deportiva y quiropráctica ya poseen la base anatómica que permite aplicar la formación avanzada en masaje deportivo de inmediato. Si este enfoque práctico le interesa, el Curso de Masaje Deportivo de RSM ofrece la profundidad clínica que este tipo de trabajo requiere.
Lesiones de Tejidos Blandos y Técnicas de Masaje: Leer la Biología Antes de Tocar
La decisión más importante que toma un terapeuta experto rara vez está relacionada con la técnica, sino con el momento oportuno. Dos pacientes pueden presentar lo que parece ser la misma lesión de isquiotibiales, la misma postura antiálgica y la misma restricción en la flexión de cadera, pero la respuesta manual adecuada puede variar completamente según el estadio biológico de curación. Un mal timing puede retrasar la recuperación, agravar el dolor o desestabilizar un tejido que, sin manifestar síntomas evidentes, cumplía perfectamente su función.
Fundé la Academia Internacional RSM porque frecuentemente encontraba profesionales cualificados que habían aprendido técnicas sin comprender la biología subyacente. Podían ejecutar effleurage profundo, compresión de puntos gatillo y fricción entre fibras con precisión, pero no les habían enseñado cuándo estas herramientas eran apropiadas y cuándo resultaban activamente perjudiciales.
Lo que las lesiones de tejidos blandos revelan sobre la curación
El músculo, el tendón, el ligamento y la fascia poseen propiedades mecánicas y tiempos de curación distintos. Confundirlos conduce a tratamientos genéricos que no satisfacen las necesidades específicas de cada paciente.
El músculo está altamente vascularizado, lo que implica que se recupera más rápido que el tendón o el ligamento. Una distensión muscular de grado I generalmente completa su fase inflamatoria inicial en 72 horas. En cambio, los tendones son hipovasculares y metabólicamente lentos. La tendinopatía crónica es una afección degenerativa caracterizada por la desorganización del colágeno y la casi ausencia de células inflamatorias. Tratarla como si fuera una lesión inflamatoria aguda es un error diagnóstico que ninguna habilidad técnica puede compensar.
La fascia transmite la carga a través de los compartimentos anatómicos. Cuando una zona se altera, los efectos mecánicos se propagan. Por ejemplo, un corredor con restricción de la fascia plantar puede desarrollar tensión sintomática en los flexores de la cadera meses después, siendo el pie el último punto que un terapeuta inexperto examina.
Las tres fases de la reparación de tejidos blandos: un mapa clínico para el terapeuta
La curación se desarrolla en tres fases superpuestas. El estado del tejido en cada fase determina cómo se debe administrar la terapia manual.
Fase inflamatoria (días 1 a 5)
La vasoconstricción es seguida por vasodilatación; el plasma llena el espacio intersticial; la bradicinina estimula los nociceptores. Este proceso no debe suprimirse, ya que es el entorno en el que los fagocitos eliminan los restos celulares y los fibroblastos se movilizan. El trabajo profundo prematuro amplifica esta fase en lugar de acortarla. Una intervención manual adecuada en esta etapa es ligera y circulatoria: un roce suave proximal a la lesión para favorecer el drenaje linfático, nada más.
Fase proliferativa (días 5 a aproximadamente 6 semanas)
Los fibroblastos colonizan la zona lesionada y sintetizan colágeno tipo III, una matriz fina y aleatoria que carece de resistencia a la tensión. Se percibe como una resistencia débil y sin resiliencia, claramente diferente del tejido muscular sano. Esta fase representa tanto una oportunidad como un riesgo. El tejido responde a la acción mecánica, lo que significa que el masaje localizado puede comenzar a influir en la organización del colágeno. Sin embargo, aún no es lo suficientemente fuerte para tolerar una carga agresiva. La fricción entre fibras, aplicada con cuidado en la fase proliferativa tardía, puede orientar las fibras de colágeno a lo largo de las líneas de estrés funcional. Si se aplica demasiado pronto, provoca microtraumatismos en una estructura ya comprometida.
Fase de remodelación (3 semanas a 12 meses)
El colágeno tipo III se reemplaza gradualmente por colágeno tipo I, más fuerte y organizado. El tejido cicatricial se remodela tridimensionalmente, extendiéndose a través de los planos fasciales y uniendo estructuras que deberían deslizarse de forma independiente. En una distensión de isquiotibiales, la vaina reparada puede adherirse a las capas miofasciales adyacentes, produciendo un dolor sordo en la parte posterior del muslo en un atleta que, por lo demás, ha retomado completamente su entrenamiento. Las técnicas de masaje de tejido profundo, liberación miofascial y movilización específica de tejidos blandos durante la remodelación abordan directamente estas adherencias. El objetivo del terapeuta es restaurar el movimiento independiente entre las capas de tejido, no simplemente reducir el dolor generalizado.
Selección de la técnica para el tratamiento de tejidos blandos: adaptación de la herramienta a la fase
No existe una técnica universalmente superior. Hay técnicas que son apropiadas o inapropiadas para un tejido determinado, en una etapa específica y en un paciente concreto.
El roce longitudinal dirigido proximalmente es la técnica circulatoria fundamental para las lesiones subagudas, ya que mejora el retorno venoso y proporciona retroalimentación palpatoria continua. El roce es adecuado para el vientre muscular una vez resuelta la fase aguda, ya que se centra en la extensibilidad fascial en lugar de en la zona lesionada.
La fricción transversal profunda, aplicada correctamente, introduce una fuerza mecánica precisa perpendicular a la dirección de la fibra, promoviendo la organización del colágeno, reduciendo la formación de adherencias y produciendo analgesia localizada mediante la estimulación de mecanorreceptores. Las condiciones para una aplicación adecuada son específicas: la fase inflamatoria aguda debe haber concluido, la lesión debe estar localizada con precisión y la fricción debe alcanzar el tejido diana con suficiente profundidad. Si se aplica en la fase o ubicación incorrectas, su efecto es limitado, salvo por la irritación.
La liberación miofascial sostenida aborda directamente las propiedades tensionales de la matriz fascial. Su utilidad clínica en las fases tardías de proliferación y remodelación para restaurar el deslizamiento tisular está bien establecida en la práctica. Los enfoques de movilización asistida de tejidos blandos, incluidas las variantes instrumentales, amplían el alcance palpatorio del terapeuta hacia capas fasciales más profundas. Su valor no reside en el raspado agresivo, sino en la precisión con la que identifican restricciones que las manos por sí solas podrían no detectar.
El problema de la compensación en la recuperación de lesiones
Uno de los errores clínicos más persistentes es tratar la zona del dolor en lugar del sistema que lo genera. Las lesiones provocan patrones de movimiento compensatorios. Cuando un músculo se ve inhibido por el dolor, las estructuras adyacentes asumen su función mecánica, y estos patrones a menudo se autoperpetúan, generando una capa secundaria de disfunción que un enfoque puramente local jamás resolverá.
Todo paciente con una lesión de tejidos blandos requiere una evaluación postural y del movimiento que identifique el patrón de compensación. El terapeuta que reconoce que el síndrome de pinzamiento recurrente del hombro de un paciente se debe a un acortamiento pectoral crónico secundario a una lesión costal protegida hace dos años está realizando un abordaje cualitativamente diferente al terapeuta que masajea el manguito rotador de forma aislada. La técnica sin contexto es simplemente presión.
Palpación, ciencia del dolor y los límites del trabajo con los tejidos locales
La palpación es la interfaz entre el conocimiento del terapeuta y la biología del paciente. La capacidad de distinguir entre un vientre muscular denso e hiperactivo, una fascia deshidratada y restringida, un tendón engrosado y nodular frente a uno uniformemente tenso requiere miles de horas de contacto clínico y una mente inquisitiva. En RSM, enseñamos la palpación como un diálogo con el tejido blando: ¿cuál es el tono de este tejido en relación con sus vecinos? ¿Dónde se pierde el movimiento independiente entre las capas? ¿El dolor es agudo y superficial o profundo y referido?
Estas distinciones son cruciales porque no todo dolor crónico se debe a una patología tisular local. Cuando la nocicepción periférica se mantiene durante un tiempo prolongado, el procesamiento central cambia. El asta dorsal se sensibiliza, el umbral del dolor disminuye y la relación entre el daño tisular y la percepción del dolor se desvincula. Un paciente en estado de sensibilización puede experimentar dolor significativo con la palpación ligera de una zona donde la lesión original se ha remodelado hace tiempo. En estos casos, las técnicas que inhiben el sistema nervioso, como el roce lento de contacto amplio, la compresión suave sostenida y el trabajo guiado por la respiración, son clínicamente más eficaces que el tratamiento dirigido a los tejidos profundos. Esto no constituye una concesión al placebo, sino que refleja la neurociencia actual de la nocicepción, y cualquier programa serio de medicina deportiva debería abordarlo directamente.
Por qué el razonamiento clínico es tan importante como la habilidad técnica
Un profesional puede tener manos excelentes y obtener malos resultados si no se guía por un razonamiento clínico preciso. Fricción profunda en un tendón con inflamación aguda. Roce agresivo en un tejido en remodelación activa. Compresión de puntos gatillo en un paciente sensibilizado que necesitaba regulación negativa. Las técnicas en sí no eran incorrectas; la aplicación sí lo fue.
Lo que distingue a un técnico competente de un clínico experto es la capacidad de leer el tejido, interpretar lo que indica y seleccionar la intervención adecuada a partir de esa lectura, no por costumbre. Esta capacidad se basa en la anatomía, la fisiología, la patología y el tiempo clínico supervisado. No se adquiere aprendiendo más técnicas, sino comprendiendo a fondo las que ya se dominan para saber cuándo no utilizarlas.
Esta es la orientación que desarrollamos en cada módulo de nuestro curso de masaje terapéutico: anatomía y fisiología como base, habilidad palpatoria desarrollada a través de la práctica y razonamiento clínico probado con tejido real en lugar de un protocolo idealizado.
Afecciones ortopédicas comunes tratadas con masajes: Una perspectiva clínica
La mayoría de los terapeutas abordan la patología ortopédica de manera inadecuada: un cliente presenta un dolor de hombro que ha persistido durante dos años, con un diagnóstico que cambia constantemente y un conjunto de imágenes que apenas varían, salvo los códigos de facturación. Esta es la realidad clínica del trabajo ortopédico, y es por ello que el masaje aplicado con auténtica precisión anatómica difiere significativamente del masaje realizado con buenas intenciones.
A continuación, se presenta una visión estructurada de las afecciones que observo con mayor frecuencia, tanto en mi práctica personal como en el trabajo clínico de los estudiantes de RSM. No se trata de diagnósticos exóticos, sino de los pilares de la práctica musculoesquelética, cuya correcta ejecución es fundamental.
Tendinopatía del manguito rotador: origen del dolor de hombro
Pocas dolencias ortopédicas generan mayor confusión terapéutica que la tendinopatía del manguito rotador. Los médicos especializados en métodos más antiguos aún recurren al lenguaje antiinflamatorio, pero la patología tisular en las presentaciones crónicas es predominantemente degenerativa, no inflamatoria. La desorganización del colágeno y la falta de respuesta cicatricial caracterizan al tendón. Tratar un tendón degenerativo como si estuviera inflamado es uno de los errores más persistentes en el tratamiento del dolor de hombro.
El valor clínico del masaje radica en reducir la hipertonía de los músculos del manguito rotador y los estabilizadores de la escápula, en particular el pectoral menor, que altera la mecánica y estrecha el espacio subacromial. Las técnicas de cruce de fibras en las uniones musculotendinosas, combinadas con un trabajo cuidadoso de movilidad glenohumeral, ayudan a restaurar la amplitud sin dolor. El objetivo no es fijar el tendón mediante presión, sino modificar el entorno mecánico para que la carga vuelva a ser tolerable.
Síndrome de la banda iliotibial y complejo lateral de la cadera
La banda iliotibial no se estira de forma clínicamente significativa. El dolor lateral de rodilla en corredores rara vez se debe a una tensión en la banda; se debe a fuerzas compresivas en el epicóndilo femoral lateral, impulsadas por una alteración de la mecánica de la cadera y debilidad de la musculatura posterior de la cadera. Rodar la banda iliotibial hasta que el atleta manifieste dolor no beneficia al tejido.
El enfoque más productivo del masaje ortopédico aborda primero los impulsores proximales: tensor de la fascia lata, glúteo medio y cuádriceps lateral. La parte distal de la rodilla suele ser la zona de dolor y rara vez la causa de la disfunción. Los terapeutas experimentados reconocen esta diferencia. Es el principio organizador que separa el trabajo ortopédico competente de la mera búsqueda de síntomas.
Fascitis plantar: manejo de la carga mediante terapia ortopédica
La fascia plantar funciona como un cable de tensión pasivo durante la fase propulsiva de la marcha. Su disfunción se presenta como rigidez matutina que disminuye con el movimiento, para luego empeorar con una carga prolongada. Al igual que en la tendinopatía del manguito rotador y la rotuliana, los casos crónicos presentan cambios degenerativos en el tejido, no inflamación activa.
El masaje dirigido a los músculos intrínsecos del pie reduce la tensión pasiva sobre la fascia, pero el complejo gastrocnemio-sóleo merece la misma atención. La dorsiflexión limitada del tobillo es uno de los factores más frecuentemente asociados con la patología de la fascia plantar, y reducir la rigidez posterior de la pierna suele ser más efectivo que el tratamiento directo del pie. La remisión del punto gatillo del sóleo al talón con frecuencia simula el dolor de la fascia plantar; pasar por alto esto confunde tanto la evaluación como los resultados.
Tratamientos para el dolor lumbar y por qué el trabajo tisular por sí solo nunca es suficiente
El dolor lumbar es la queja musculoesquelética más común en adultos a nivel mundial y la que se trata con mayor frecuencia mediante intervenciones pasivas. El masaje tiene una función legítima, pero el terapeuta que trata la espalda sin examinar la cadera, la pelvis y la columna torácica trabaja con una imagen parcial.
El multífido presenta atrofia e inhibición funcional tras una lesión discal o dolor prolongado, mantenida por una programación motora alterada más que por una pérdida estructural. El masaje no puede rehabilitarlo directamente. Sin embargo, puede reducir la hiperactividad del erector espinal superficial que acompaña a la inhibición del multífido, disminuir el dolor general y mejorar la movilidad en las regiones adyacentes, evitando una carga compensatoria. Enseño a los estudiantes de RSM a realizar una evaluación ortopédica antes de cualquier tratamiento lumbar, ya que las contraindicaciones en esta región tienen un peso clínico real.
Codo de tenista: cómo las afecciones comunes se vuelven crónicas
La epicondilalgia lateral presenta un cuadro clínico que cambió significativamente tras el examen directo del tejido por parte de los investigadores. El tendón del extensor radial corto del carpo muestra los mismos cambios degenerativos observados en la patología del manguito rotador y la fascia plantar. La compresión sostenida y la carga excéntrica son los factores desencadenantes de esta afección.
El masaje reduce la carga compresiva sobre la inserción del ECRB al abordar la masa extensora circundante y el braquiorradial. La afectación de la columna cervical se subestima sistemáticamente en las presentaciones crónicas del codo: la derivación desde C5-C6 puede sensibilizar la parte lateral del codo y el tejido blando circundante, y cualquier terapeuta que trate el dolor de codo sin evaluar la movilidad cervical y la tensión neural está pasando por alto una parte importante del problema.
Lo que realmente requiere el masaje ortopédico
El hilo conductor de todas las afecciones mencionadas es el siguiente: el masaje ortopédico no es un conjunto de técnicas aplicadas a una región sintomática. Es un proceso de razonamiento clínico que utiliza la terapia manual como una herramienta dentro de una comprensión más amplia de la biología tisular, la mecánica de carga y la disfunción del movimiento.
Esto es lo que intento establecer en el Curso de Masaje Ortopédico de RSM: no una nueva colección de técnicas, sino una forma sistemática de plantear mejores preguntas. ¿Qué tejido está afectado? ¿En qué etapa de la patología se encuentra? ¿Qué estructuras impulsan la carga en la zona sintomática?
Un terapeuta que responde a estas preguntas con precisión antes de intervenir superará constantemente a quien aplica una técnica experta sin dirección clínica. Este marco es lo que distingue al masaje ortopédico del trabajo general de tejidos blandos y marca la diferencia en las presentaciones complejas y crónicas que definen cualquier práctica clínica seria.
Comprender los beneficios clínicos del masaje fascial regular
Cuando Jean-Claude Guimberteau introdujo por primera vez un endoscopio bajo la piel de un ser humano vivo, no encontró las capas nítidas y estratificadas que se representaban en los libros de anatomía del siglo XIX. En cambio, capturó un mundo brillante, caótico y exquisitamente organizado de microvacuolas y fibrillas, un sistema deslizante que desafía los modelos estáticos que suelen enseñarse en la facultad de medicina. Esta matriz viviente, la fascia, es mucho más que un material biológico pasivo de empaquetamiento. Durante mis años desarrollando el currículo en la RSM International Academy, he llegado a considerar este tejido como el órgano principal de la forma y el mediador fundamental del movimiento humano. Para el profesional avanzado, ya sea médico, fisioterapeuta o terapeuta corporal experimentado, cambiar el enfoque de la unidad muscular discreta a la continuidad de la red miofascial es una evolución necesaria para mejorar la eficacia clínica.
La tendencia histórica a diseccionar el cuerpo en partes independientes ha contribuido a nuestra comprensión de la mecánica discreta, pero ha fracasado en gran medida a la hora de explicar la naturaleza sistémica del dolor crónico y el colapso postural. Cuando realizamos un masaje de liberación miofascial, no estamos simplemente frotando un punto dolorido. Nos comunicamos con una red compleja y fluida que responde a la carga mecánica mediante un proceso conocido como mecanotransducción. Esta señalización biológica convierte la presión física de un masaje en señales bioquímicas, estimulando la remodelación de la matriz extracelular. Al abordar el cuerpo como una unidad única e ininterrumpida de tejido conectivo, nos alejamos del tratamiento sintomático y nos acercamos a una lógica estructural que aborda la raíz de la disfunción.
Biotensegridad y dinámica de la fascia
El cambio conceptual hacia la comprensión de la continuidad miofascial se basa en el principio de biotensegridad. En este modelo, el esqueleto no es una estructura portante como los montantes de una casa, sino una serie de puntales resistentes a la compresión suspendidos en un mar continuo de tensión proporcionado por la fascia. Cuando esta tensión está equilibrada, el cuerpo se mueve con una eficiencia sin esfuerzo. Sin embargo, cuando se desarrollan restricciones fasciales debido a traumatismos, esfuerzos repetitivos o comportamiento sedentario, todo el sistema debe compensar. Una restricción en la fascia plantar puede manifestarse como un problema de la columna cervical, ya que el cuerpo intenta mantener un horizonte horizontal nivelado a través de la cadena cinética.
La manipulación manual regular de estas estructuras garantiza que las superficies deslizantes del cuerpo se mantengan hidratadas y móviles. A nivel microscópico, el tejido está lubricado por hialuronano, un glicosaminoglicano que funciona como lubricante molecular. Cuando el cuerpo permanece estático, esta sustancia puede adquirir una consistencia gelatinosa y viscosa, lo que provoca densificación y sensación de rigidez. El calor y las fuerzas de cizallamiento específicas aplicadas durante un masaje miofascial fomentan un efecto tixotrópico, devolviendo este lubricante a su estado fluido. Este intercambio de fluidos es vital para la salud celular, ya que la fascia actúa como sistema de transporte de nutrientes y de drenaje de desechos metabólicos.
Mitigación del dolor crónico mediante la liberación miofascial
El impacto neurológico de una liberación sostenida es quizás su atributo más profundo. Debemos reconocer que la fascia es nuestro órgano sensorial más rico, con seis veces más terminaciones nerviosas sensoriales que los propios músculos. Estas incluyen las terminaciones de Ruffini, que responden a la presión lateral lenta, y los corpúsculos de Pacini, que detectan cambios rápidos de presión y vibración. Al proporcionar un masaje de liberación miofascial dirigido, esencialmente estamos recalibrando la percepción de seguridad y amenaza del sistema nervioso.
En casos de fibromialgia o trauma estructural crónico, el sistema nervioso suele sensibilizarse, manteniendo un estado de alta tensión incluso cuando no existe una amenaza inmediata. Esta armadura fascial crea un ciclo de retroalimentación donde el dolor provoca mayor restricción, y esta a su vez, mayor dolor. Mediante un enfoque miofascial lento y deliberado, podemos regular a la baja el sistema nervioso simpático. El resultado es una reducción significativa del dolor crónico, que a menudo persiste mucho después de la sesión, ya que el tejido comienza a adoptar una postura más funcional y menos defensiva.
Retroalimentación neurológica en el masaje miofascial
Los profesionales comprenden que el objetivo de la terapia de masaje en el contexto clínico es romper estos ciclos autoperpetuantes. Buscamos la relajación, ese momento específico en el que los tejidos fasciales ceden bajo la mano. Esto no es producto de la fuerza, sino del tiempo y la presencia. Debido a que la fascia es viscoelástica, no responde bien a movimientos bruscos y agresivos. En cambio, requiere una carga sostenida para alcanzar la fase de deslizamiento, donde las fibras comienzan a alargarse y reorganizarse.
- Órganos Tendinosos de Golgi: ubicados en las uniones de músculos y tendones, responden a la contracción muscular y a la presión profunda, ayudando a restablecer el tono muscular.
- Terminaciones de Ruffini: son sensibles a las fuerzas tangenciales y al estiramiento lateral sostenido, lo que las convierte en los objetivos principales durante la integración estructural.
- Corpúsculos de Pacini: estos receptores responden a cambios rápidos de presión y son vitales para la propiocepción.
- Receptores intersticiales: están vinculados al sistema nervioso autónomo, influyendo en la frecuencia cardíaca y la presión arterial.
Al activar estos receptores mediante un masaje tisular especializado, logramos mucho más que simplemente aliviar el dolor. Mejoramos el sistema de mapeo interno del cuerpo. Un atleta con un sistema fascial bien hidratado y móvil posee una propiocepción superior, lo que le permite reaccionar con mayor rapidez y reducir el riesgo de lesiones. Esta es una de las principales razones por las que los protocolos de rehabilitación en el deporte de élite se centran cada vez más en la matriz conectiva, en lugar de solo en las fibras musculares contráctiles.
Plasticidad tisular y alivio del dolor
Para el atleta profesional o el deportista de alto rendimiento, la fase de recuperación es tan crucial como la de entrenamiento. Al aplicar técnicas de tejido profundo en el marco de la medicina deportiva, facilitamos la rápida eliminación de los marcadores inflamatorios post-ejercicio. Sin embargo, debemos distinguir entre el masaje de tejido profundo estándar y el trabajo estructural específico que impartimos en RSM. A menudo he explicado a mis alumnos que una mejor movilidad es el resultado natural de un cuerpo que ya no tiene que luchar contra sí mismo. Cuando la fascia se constriñe, los músculos deben trabajar el doble para lograr el mismo resultado.
El masaje regular dirigido a las cadenas conectivas garantiza la preservación de la capacidad de recuperación de la fascia. Esta recuperación elástica es lo que permite a un corredor impulsarse sobre el pavimento o a un golfista generar potencia a través del torso. Sin ella, dependemos exclusivamente del esfuerzo muscular, que es metabólicamente costoso y mecánicamente ineficiente. La aplicación del masaje de tejido profundo en este contexto sirve para hidratar el tejido y disolver las adherencias que se forman en las capas superficiales y profundas.
Masaje profesional y rehabilitación estructural
En el ámbito clínico, a menudo nos encontramos con pacientes que han buscado alivio mediante diversas intervenciones farmacéuticas o quirúrgicas con resultados limitados. Esto suele deberse a que el origen del dolor no reside en los huesos ni en los nervios, sino en las distorsiones de la matriz conectiva. Abordar estas distorsiones mediante masajes regulares proporciona una vía no invasiva hacia la salud sistémica. Los beneficios van más allá de lo físico, ya que la fascia está íntimamente conectada con el sistema nervioso autónomo.
Nuestro Curso de Liberación Miofascial está diseñado para el profesional inteligente que reconoce que los antiguos modelos de trabajo corporal ya no son suficientes. Ya sea que se trate de la compleja fibromialgia, la tensión repetitiva de un atleta profesional o los problemas posturales crónicos del oficinista moderno, la capacidad de trabajar eficazmente con la fascia es una habilidad transformadora.
Mediante el masaje regular, estimulamos el drenaje linfático necesario para eliminar las citocinas inflamatorias, limpiando eficazmente el ambiente interno del cuerpo. El compromiso con la terapia de masaje regular es una inversión en la longevidad del ser humano. A medida que envejecemos, nuestra fascia tiende naturalmente a perder su capacidad de retención de agua y se vuelve más frágil. Aplicando constantemente los principios del trabajo miofascial, podemos ralentizar significativamente este proceso, manteniendo la fluidez y la gracia de movimiento que caracterizan a la juventud. En RSM, enfatizamos que el terapeuta es un facilitador de la inteligencia curativa del propio cuerpo. No estamos reparando al cliente; estamos eliminando las restricciones fasciales que impiden que el cuerpo se repare a sí mismo. Esta perspectiva requiere humildad y dominio técnico, ya que la fascia es la clave para un nuevo paradigma de salud.