Blog de RSM: Técnicas de terapia manual
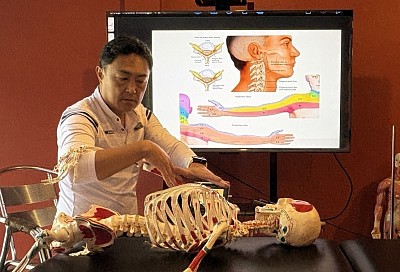
Técnicas avanzadas de masaje ortopédico en la terapia moderna
Precisión clínica en el trabajo corporal
Durante mis años de práctica clínica, he observado con frecuencia que muchos profesionales tratan los síntomas en lugar de abordar los sistemas subyacentes. Se limitan a frotar la zona dolorida. Sin embargo, el dolor rara vez es un fenómeno local; es la señal final de una cadena de fallos biomecánicos. Esta distinción es la que guía nuestro plan de estudios. No solo enseñamos a los estudiantes a manipular tejidos; les formamos para que actúen como investigadores clínicos.
Definición del masaje ortopédico en la práctica
El masaje ortopédico no es una modalidad aislada, sino un sistema integral de evaluación y tratamiento. Se centra en corregir afecciones de los tejidos blandos y disfunciones estructurales que limitan la función. A diferencia de una sesión de spa convencional, cuyo objetivo es la relajación, este enfoque utiliza un marco multidisciplinario que integra anatomía y biomecánica para restaurar el equilibrio.
Cuando un cliente presenta una queja, el masaje es secundario a la evaluación. Por ejemplo, si el glúteo medio está inhibido, el Tensor de la Fascia Lata (TFL) suele compensar, generando dolor lateral en la rodilla. Un terapeuta que solo masajea la rodilla fracasa. La terapia debe abordar tanto el músculo glúteo inhibido como el TFL hipertónico para resolver el problema de forma definitiva.
Esta precisión clínica es lo que diferencia a un proveedor de relajación de un masajista altamente cualificado. Nos enfocamos en la restauración de la capacidad funcional. Al manipular las estructuras que rodean el esqueleto, podemos aliviar patrones crónicos de tensión que conducen a la patología.
Técnicas fundamentales de masaje para la restauración
Para lograr estos cambios estructurales, empleamos intervenciones manuales específicas. Estas técnicas de masaje abordan capas fisiológicas concretas, desde la eliminación de adherencias hasta el restablecimiento del tono neuromuscular.
Utilizamos los siguientes enfoques:
- Masaje de tejido profundo: El verdadero masaje de tejido profundo implica penetrar la fascia superficial para acceder a la musculatura subyacente. Enseñamos a los estudiantes a fundirse a través de las capas, trabajando la estructura sin forzarla.
- Movilización tisular: Consiste en aplicar fuerzas de deslizamiento y cizallamiento para separar capas de tejido adheridas. Una movilización tisular eficaz restaura la capacidad de los músculos individuales para deslizarse entre sí.
- Técnicas de energía muscular (MET): Uso de contracción activa contra resistencia para alargar tejidos acortados sin estiramientos agresivos.
Estas herramientas permiten al terapeuta remodelar el tejido. Esto es especialmente relevante en lesiones deportivas diagnosticadas por especialistas en ortopedia, como la tendinitis. Modificamos físicamente la composición estructural del tendón para favorecer la cicatrización.
Restauración de la movilidad mediante la acción articular
El trabajo sobre tejidos blandos por sí solo a veces resulta insuficiente. La relación entre la unidad contráctil y la articulación es simbiótica. Por ello, el masaje ortopédico debe abordar también la mecánica articular.
En RSM, enfatizamos la movilización articular. No se trata de un ajuste quiropráctico, sino de la oscilación suave de las superficies articulares. Por ejemplo, el “hombro congelado” implica una restricción en la cápsula articular. Aunque trabajar el manguito rotador es útil, no aborda la restricción capsular. Al integrar un trabajo suave de movilidad articular, creamos el espacio necesario para que la mecánica se normalice.
Esta integración define la terapia avanzada que practicamos. Señala al sistema nervioso que el rango de movimiento es seguro, permitiendo al cerebro reducir la protección excesiva.
Estudios de caso: Tratamiento de la zona lumbar
El dolor lumbar es quizás la queja más común que atendemos. En muchos casos, se culpa al cuadrado lumbar (QL). Sin embargo, tratar el QL suele ser tratar a la víctima, no al causante.
El QL suele hipertonicarse debido a la debilidad del glúteo medio. Si este músculo no estabiliza la pelvis, el QL trabaja en exceso. Presionar el QL con el codo solo proporciona alivio temporal. El tratamiento debe incluir la liberación del QL seguida inmediatamente de un trabajo de activación de los glúteos.
Otro factor frecuente es el psoas mayor. Un psoas tenso provoca hiperlordosis en la columna, comprimiendo la región lumbar. En este caso, la terapia implica trabajo abdominal profundo. El alivio suele ser inmediato al alinearse la curva lumbar.
El enfoque RSM para el tratamiento
En RSM, formamos a los estudiantes para que perciban el cuerpo como una estructura de tensegridad. Cuando un puntal falla, toda la red se desplaza. El masaje ortopédico es la ciencia que identifica esa falla primaria.
Nuestro enfoque conecta la terapia manual con la rehabilitación. A menudo recomendamos ejercicios correctivos que complementan el trabajo manual, asegurando que los pacientes no se vuelvan dependientes del terapeuta. Ya sea que tratemos a deportistas o a pacientes en recuperación postquirúrgica, el objetivo es la autonomía.
Los problemas musculoesqueléticos evolucionan según el uso del cuerpo. Por ello, el plan de tratamiento debe adaptarse. Muchos profesionales del masaje ortopédico se centran en los síntomas; nosotros nos enfocamos en las soluciones. Al dominar estas técnicas ortopédicas, los terapeutas se posicionan como profesionales esenciales en el ámbito de la salud. Este es el estándar que promovemos en RSM.
La ciencia de mejorar la movilidad con liberación miofascial
En RSM International Academy, con frecuencia nos encontramos con estudiantes y clientes que confunden la flexibilidad con la movilidad. Suponen que la incapacidad para tocarse los dedos de los pies indica isquiotibiales cortos, lo que los lleva a estirarse de forma agresiva. Sin embargo, la rigidez suele persistir. Esta situación generalmente se debe a una mala comprensión de la arquitectura corporal. La limitación rara vez se debe a la falta de longitud muscular; con frecuencia es una pérdida del potencial de deslizamiento dentro de los tejidos fasciales.
Mi enfoque, fundamentado en mi formación como Máster en Medicina Deportiva, se centra en las cadenas causales que restringen el movimiento. La verdadera movilidad requiere el deslizamiento independiente de músculos, nervios y estructuras vasculares. Cuando estas estructuras se adhieren debido a un trauma o uso excesivo, el estiramiento convencional resulta ineficaz. En su lugar, debemos enfocarnos en aumentar la movilidad abordando directamente la arquitectura conectiva mediante la liberación miofascial.
Comprendiendo los mecanismos de la liberación miofascial
Para entender por qué se pierde la movilidad, debemos analizar los tejidos fasciales. La fascia es una matriz tridimensional continua que lubrica cada músculo y órgano con ácido hialurónico. En condiciones normales, las capas se deslizan sin esfuerzo. Sin embargo, el estrés mecánico transforma este lubricante en una sustancia adhesiva, un proceso conocido como densificación.
Esta adhesión crea una barrera mecánica. Cuando el paciente intenta moverse, las estructuras internas no pueden deslizarse. El cerebro percibe esta resistencia e inhibe la activación muscular. La liberación miofascial actúa aplicando una fuerza de cizallamiento sostenida sobre estas áreas densificadas. La fricción reduce la viscosidad del hialuronano, restaurando el potencial de deslizamiento del tejido blando. Una vez que las capas se separan, el rango de movimiento mejora de inmediato.
Abordando la tensión muscular crónica
Es fundamental distinguir entre rigidez neurológica y restricción mecánica. En nuestra clínica, atendemos a numerosos clientes con rigidez crónica en los hombros que no encuentran alivio duradero con el masaje convencional. Tratan el síntoma —la tensión— sin abordar el contenedor —la fascia—.
La tensión muscular suele ser una respuesta protectora. Cuando la envoltura fascial se vuelve rígida, actúa como una camisa dos tallas más pequeña. Las fibras musculares internas se comprimen, provocando isquemia (falta de flujo sanguíneo). Esta privación de oxígeno induce una mayor contracción muscular, generando un ciclo de dolor. El masaje estándar presiona el músculo contra el hueso, lo que no logra expandir la “camisa”. En cambio, la terapia manual orientada a la integración estructural alarga los planos fasciales. Al expandir el contenedor, eliminamos la compresión mecánica y las señales de dolor se disipan.
El papel de los puntos gatillo
La movilidad también se ve afectada por los puntos gatillo, lesiones fisiológicas específicas del músculo esquelético. Un punto gatillo se forma cuando una crisis metabólica bloquea los filamentos de actina y miosina en una contracción continua. Esto interrumpe el suministro local de oxígeno, creando un ambiente ácido que sensibiliza los receptores del dolor.
Un punto gatillo en la cadera, por ejemplo, puede simular una ciática. En nuestros cursos de terapia, enseñamos a los estudiantes a utilizar la compresión isquémica para tratar estos puntos. Al bloquear temporalmente el flujo sanguíneo y luego liberarlo, oxigenamos el tejido, interrumpiendo la crisis metabólica. Esto restaura la capacidad del músculo para alargarse, mejorando así la movilidad mediante la liberación miofascial.
Autoliberación miofascial vs. terapia manual
La industria del fitness ha popularizado la autoliberación miofascial mediante rodillos de espuma. Aunque el rodillo miofascial es útil para calentar o restablecer el tono neural, presenta limitaciones. Un rodillo de espuma aplica una compresión amplia; no distingue entre atrapamiento nervioso y adherencia fascial.
Las restricciones mecánicas suelen requerir un vector específico (una dirección de tracción) para su liberación. Un terapeuta experto utiliza sus manos para engancharse al cuerpo y aplicar una fuerza de cizallamiento precisa. Además, el uso del rodillo requiere una contracción muscular activa para estabilizar el cuerpo, mientras que la terapia manual permite que el paciente permanezca pasivo. Esta pasividad otorga al terapeuta acceso a capas miofasciales más profundas, inaccesibles cuando los músculos están activos.
Restauración de la capacidad funcional
El objetivo final de cualquier terapia en RSM no es solo el alivio temporal del dolor, sino la restauración de la función. El dolor es solo la señal; la disfunción es el problema.
Consideremos a un corredor con dolor lumbar. La causa suele ser la adherencia de los flexores de la cadera, que impide su extensión. Esto obliga a la columna lumbar a sobreextenderse para compensar. El tratamiento exclusivo de la espalda ofrece solo un alivio temporal. La solución requiere una liberación específica de la fascia del psoas. Al liberar la cadera, protegemos la columna.
En RSM, enseñamos técnicas de liberación que respetan la naturaleza tixotrópica de la fascia. No forzamos el tejido; nos hundimos y esperamos a que el cuerpo ceda. Este enfoque garantiza que no solo relajamos al paciente, sino que mejoramos permanentemente su biomecánica. Mediante la aplicación inteligente de la liberación miofascial, facilitamos el camino hacia una vida móvil, funcional y sin dolor.
Patrones de rotación pélvica y su impacto en el piriforme y el nervio ciático en atletas de dominancia derecha
Los atletas que dependen en gran medida del lado derecho, como golfistas diestros, tenistas y practicantes de deportes de rotación, suelen desarrollar un patrón predecible de tensión muscular alrededor de la pelvis y la parte posterior de la cadera. Estas adaptaciones no son aleatorias; surgen de estrategias de movimiento repetidas que ejercen fuerzas asimétricas sobre los rotadores profundos de la cadera, el músculo piriforme y las estructuras neurales que lo atraviesan. En muchos atletas diestros dominantes, la pelvis tiende a rotar hacia la izquierda durante la fase de swing o golpe, lo que genera una mayor demanda en la cadena posterior derecha, mientras que el lado izquierdo se convierte en el punto de apoyo para la estabilidad y el control direccional.
Desde una perspectiva muscular, el piriforme derecho y la porción lateral del isquiotibial derecho frecuentemente se hiperactivan debido a que deben desacelerar el rápido movimiento de rotación de la pelvis hacia la izquierda. Con el tiempo, esta carga puede producir rigidez o dolor localizado en la región profunda del glúteo. En el lado opuesto, la cadera izquierda suele presentar mayor tensión en el tensor de la fascia lata, los glúteos medio y menor, el grupo aductor y los isquiotibiales mediales. Estos músculos funcionan como estabilizadores durante la rotación y a menudo acumulan tensión al controlar el eje de rotación de la pelvis.
Este patrón es clínicamente relevante porque aproximadamente entre el 10 % y el 17 % de la población general presenta variaciones anatómicas en la relación entre el piriforme y el nervio ciático. En algunas personas, parte del nervio ciático puede pasar por encima, por debajo o incluso a través del piriforme. Cuando esta variación se combina con deportes de rotación, aumenta la probabilidad de compresión o irritación, especialmente a medida que los atletas alcanzan los 35 y 40 años. La reducción de la elasticidad muscular, la fibrosis leve en los rotadores profundos de la cadera y la disminución del deslizamiento neural contribuyen a síntomas como dolor en los glúteos, molestias en la parte posterior del muslo o sensibilidad en la región isquiática.
La evaluación debe comenzar con una secuencia estructurada. La posición FAIR (flexión, aducción y rotación interna de cadera) sigue siendo una de las maneras más prácticas de activar el piriforme y observar los patrones de irritación. Mantener la cadera a una elevación cercana a los sesenta grados es esencial, ya que este ángulo carga al máximo los rotadores externos profundos. La ubicación del dolor del atleta proporciona pistas diagnósticas útiles. Un dolor profundo cerca del isquion o la región lateral de los isquiotibiales puede sugerir la afectación del nervio cluneal inferior. Las molestias en los isquiotibiales mediales o los síntomas más cercanos a la cara interna del muslo suelen indicar tensión en el nervio femorocutáneo posterior. Si el atleta refiere presión aislada en la zona profunda del glúteo, es probable que se trate de un patrón de tensión pura del piriforme.
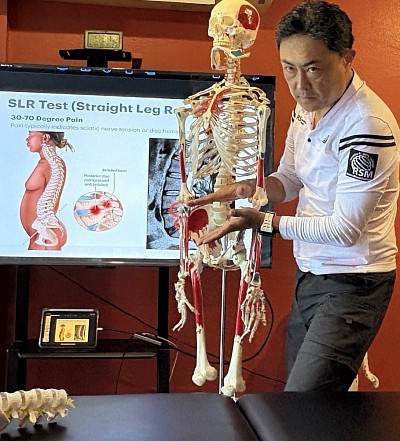
Una segunda etapa consiste en evaluar la movilidad neural. Extender la rodilla desde la posición de prueba aumenta la tensión a lo largo del nervio tibial y el nervio peroneo profundo. Las restricciones en esta zona pueden recrear síntomas en la pantorrilla o incluso cerca del peroneo largo, lo que indica una reducción del deslizamiento neural en lugar de una causa muscular del dolor. La elevación de pierna recta y sus variaciones ayudan a determinar si el problema se origina en el nervio o en el tejido blando circundante.
Si los síntomas mejoran con la liberación miofascial, la terapia de puntos gatillo o las técnicas de deslizamiento neural, el problema principal suele ser funcional. Sin embargo, la persistencia de los síntomas a pesar de la terapia manual adecuada puede indicar un factor estructural subyacente, como una variación anatómica del nervio ciático o un verdadero atrapamiento profundo del glúteo. En estos casos, es adecuado derivar al paciente a un médico. Las inyecciones guiadas por ecografía (realizadas con imágenes en lugar de un enfoque a ciegas) son ahora el estándar clínico cuando el tratamiento conservador es insuficiente. Ofrecen claridad diagnóstica y valor terapéutico sin los riesgos asociados a las inyecciones no guiadas en la cadera profunda.
Este enfoque integrador, que combina el análisis del movimiento, la evaluación de los tejidos blandos y la evaluación neural, proporciona un marco fiable para comprender y tratar el dolor posterior de cadera en atletas rotacionales con dominancia derecha. Respeta tanto la complejidad de la mecánica pélvica como las variaciones individuales que influyen en los síntomas, lo que permite a los médicos y profesionales guiar a los atletas hacia patrones de movimiento más seguros y eficientes.
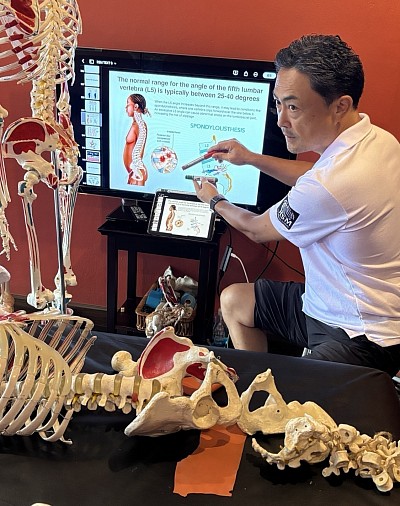
Estrategias seguras de terapia manual para la espondilolistesis lumbar y los síntomas relacionados con la extensión
La espondilolistesis lumbar es una de las afecciones cuyos síntomas suelen intensificarse durante la extensión. Atletas y entrenadores que dedicaron su juventud a levantar pesas, enseñar levantamiento de pesas o a cargar la columna lumbar repetidamente presentan con frecuencia este patrón. Muchos de ellos se sentían "fuertes" a los veinte y treinta años, pero ya presentaban signos tempranos de inestabilidad. Cuando estas personas llegan a los cincuenta y cinco años y comienzan a ganar peso, el segmento de movimiento inestable se vuelve sintomático y la afección progresa a una espondilolistesis clara. He observado esto repetidamente en los últimos tres o cuatro años, especialmente entre exinstructores de halterofilia que ya no pueden realizar ni enseñar levantamientos y ahora dependen del desarrollo de habilidades de terapia manual para mantener sus carreras.
En la espondilolistesis sensible a la extensión, el deslizamiento hacia delante del cuerpo vertebral aumenta las fuerzas de cizallamiento en el nivel afectado, más comúnmente L4-L5 o L5-S1. Incluso un ligero aumento de la lordosis puede provocar ardor, molestias irradiadas, sensación de presión en la unión lumbosacra o irritación que se extiende a la región glútea o a la pierna. Estos pacientes suelen llegar con la guardia baja, e incluso pequeños movimientos de extensión reproducen su dolor.
Para este grupo, el posicionamiento es el primer tratamiento. Una almohada colocada debajo del pecho aumenta la lordosis y casi siempre empeora los síntomas. Una almohada colocada debajo del abdomen tiene el efecto contrario: lleva la columna lumbar hacia una alineación neutra o ligeramente flexionada y reduce la cizalladura anterior en el segmento desplazado. Al acercar suavemente ambas rodillas al pecho y aplicar tracción lentamente, muchos pacientes experimentan un alivio inmediato, no por la fuerza, sino porque el canal se abre lo suficiente para calmar la raíz nerviosa irritada.
La terapia manual debe respetar la inestabilidad mecánica. La presión tisular profunda directamente sobre las facetas lumbares o en el multífido rara vez es beneficiosa en esta etapa y puede desencadenar una mayor protección muscular. El trabajo selectivo es más efectivo. Las técnicas de puntos gatillo pueden aplicarse de forma segura a las regiones miofasciales sintomáticas alrededor de la columna lumbar, el complejo glúteo y la cadera lateral sin sobrecargar el nivel inestable. El contacto manual controlado reduce la tensión periférica a la vez que protege los estabilizadores más profundos de los que aún depende el paciente.
Comprender el nivel segmentario es importante. En el ejemplo clínico, el estrechamiento y el deslizamiento hacia adelante son más consistentes con L4-L5, aunque la anatomía individual puede variar. Independientemente del nivel exacto, el principio se mantiene constante. La flexión reduce los síntomas, mientras que la extensión aumenta la irritación neural y debe evitarse en las primeras etapas.
Lo que se ha vuelto cada vez más evidente en mi propio trabajo clínico es la frecuencia con la que los exentrenadores siguen este patrón. Muchos de ellos levantaron cargas pesadas durante décadas, luego bajaron el ritmo, ganaron peso y ahora se encuentran incapaces de demostrar o enseñar la técnica de levantamiento de pesas. Recurren a la terapia de masaje y al trabajo corporal clínico porque se convierten en su medio de vida. Estos terapeutas no solo deben proteger su propia columna, sino también reconocer los mismos factores de riesgo en sus clientes. La espondilolistesis no es infrecuente entre los exatletas de fuerza, y comprender estrategias manuales seguras es parte de la supervivencia profesional.
Una cuidadosa combinación de posicionamiento con sesgo de flexión, terapia manual controlada según los síntomas y palpación precisa ofrece un método práctico y seguro para el manejo de esta afección. Cuando los síntomas se estabilizan, se puede iniciar el fortalecimiento gradual y el reentrenamiento controlado del movimiento. La prioridad en la atención temprana es siempre proteger el segmento inestable y evitar estrategias que aumenten la tensión de extensión.
Esto no es teoría. Es un patrón que he observado repetidamente a lo largo de mis años de trabajo en medicina deportiva. Los atletas y entrenadores que desarrollaron inestabilidad espinal a temprana edad y aumentaron de peso posteriormente suelen presentar los síntomas más predecibles, agravados por la extensión. Su presentación clínica, respuesta a la terapia manual y patrón de recuperación siguen la misma lógica. Mi objetivo es ofrecer un marco que los terapeutas con uno o dos años de experiencia puedan aplicar con seguridad, a la vez que refleja lo que los profesionales clínicos experimentados encuentran en la práctica.
Referencias
1) Kalichman, L. y Hunter, D. (2008). Espondilolistesis lumbar: Una revisión sistemática de la literatura. Revista Spine.
2) Murtagh, R. (2008). Diagnóstico y tratamiento conservador de la espondilolistesis. Revista Americana de Medicina Física y Rehabilitación.
Enfoque de la medicina deportiva para el dolor de las extremidades superiores y la disfunción de la cadena cinética
Los trastornos de las extremidades superiores, como el síndrome del pronador redondo, el síndrome del túnel carpiano y la tenosinovitis de De Quervain, no pueden comprenderse de forma aislada. En medicina deportiva, estas afecciones surgen de fallos en la cadena cinética: rotación del hombro, mecánica de la pronación del antebrazo, control de la desviación de la muñeca, deslizamiento tendinoso, tensión neural y centralización articular. Cuando un solo eslabón de esta cadena pierde movilidad o alineación, el atleta la compensa y la sobrecarga se manifiesta donde el sistema es más débil.
En la evaluación avanzada, primero examinamos la tríada esencial del movimiento: rotación interna glenohumeral, pronación del antebrazo y acoplamiento entre la flexión de la muñeca y la desviación cubital. Estos movimientos deben funcionar en conjunto en un patrón sincronizado para lanzamientos, golpes de tenis, swings de golf y movimientos de alta velocidad de las extremidades superiores. Cuando la rotación interna glenohumeral está restringida, el atleta se ve obligado a sobreutilizar el antebrazo, especialmente el pronador redondo. Cuando la movilidad de la muñeca, en particular la flexión y la desviación cubital, está limitada, el cuerpo genera potencia mediante la pronación compensatoria del antebrazo en lugar de a través del sistema hombro-tronco. Con el tiempo, esto genera fibrosis, alteración del deslizamiento tendinoso, tensión neural y desalineación articular que finalmente se manifiesta como dolor.
La centralización articular desempeña un papel fundamental en el rendimiento y la prevención de lesiones. Cuando la articulación glenohumeral, la articulación del codo, la articulación radiocarpiana o la articulación CMC del pulgar se desvían de su posición ideal, los tejidos circundantes deben absorber una carga anormal. Sin centralización, la cadena cinética no puede transferir energía eficientemente y el cuerpo responde con patrones de reclutamiento compensatorio. Estos son los patrones que identificamos rutinariamente en la Academia Internacional RSM durante nuestra formación en Masaje de Medicina Deportiva y Terapia de Puntos Gatillo.
En la tenosinovitis de De Quervain, la pérdida de deslizamiento en el primer compartimento dorsal impide que el abductor largo del pulgar (APL) y el extensor corto del pulgar (EPB) se muevan con fluidez debajo del retináculo extensor. La vaina tendinosa se engrosa, el retináculo se vuelve menos distensible y la articulación CMC del pulgar a menudo se desplaza ligeramente de su posición centrada. Esta desalineación aumenta la fricción, amplifica la tensión mecánica y produce el clásico dolor de muñeca radial, comúnmente observado en masajistas, cuidadores y mujeres practicantes de entre cuarenta y cincuenta años. En muchos de estos casos, el problema no es la inflamación, sino una falla en el deslizamiento miofascial, el deslizamiento tendinoso y la centralización articular.
En mi experiencia clínica, una intervención dirigida de cinco a ocho minutos —que restablece la movilidad retináculo, mejora la elasticidad de la vaina, libera las adherencias APL/EPB con técnicas entre fibras y aplica una movilización precisa de alta velocidad y baja amplitud a la articulación CMC del pulgar cuando esté indicado— puede reducir drásticamente el dolor. Esta rápida respuesta demuestra la naturaleza mecánica de la disfunción y la importancia de restaurar el deslizamiento y la centralización.
El síndrome del pronador redondo sigue una lógica similar. Cuando la rotación interna del GH es limitada o el atleta depende excesivamente de la pronación del antebrazo para generar potencia, el pronador redondo se sobrecarga crónicamente. Se forma fibrosis entre sus dos cabezas y el nervio mediano pierde su capacidad de deslizamiento. La tensión neural aumenta, la mecánica del antebrazo colapsa y los músculos que controlan la muñeca trabajan en exceso para compensar. En RSM International Academy, los terapeutas aprenden la Prueba de Provocación del Pronador Redondo, que utiliza la pronación resistida con flexión variable del codo para identificar la compresión nerviosa en el pronador. Esto la diferencia de la compresión distal dentro del túnel carpiano, lo que permite un tratamiento preciso en lugar de un trabajo generalizado del antebrazo.
La evaluación precisa es fundamental en la metodología de RSM. La prueba de Finkelstein sigue siendo el método de provocación más fiable para la enfermedad de De Quervain, mientras que la prueba de provocación del pronador redondo aísla la compresión proximal del nervio mediano. Sin embargo, la evaluación no se limita a la zona de dolor. Los estudiantes están capacitados para examinar la rotación interna del GH, el ritmo escapular, el deslizamiento neural a lo largo del plexo braquial, el acoplamiento entre la flexión de la muñeca y la desviación cubital, y la alineación de la articulación CMC del pulgar. Solo conectando estos elementos, el terapeuta puede identificar la verdadera causa en lugar de centrarse en síntomas superficiales.
El tratamiento en la Academia Internacional RSM integra la Terapia de Puntos Gatillo, el Masaje Deportivo, la movilización articular (HVLA/LVLA), la liberación miofascial y la movilización neural en un único sistema unificado. Los puntos gatillo en los músculos pronador redondo, flexor radial del carpo, braquiorradial y del pulgar se liberan no como técnicas aisladas, sino en coordinación con las correcciones articulares y la restauración del deslizamiento nervioso. Nuestro enfoque considera el dolor como el resultado final de una cadena cinética disfuncional, no como el objetivo principal.
Los atletas que no mantienen la centralización y los patrones de movimiento alineados acaban sobrecargando las estructuras de la muñeca y el pulgar. Cuando la muñeca carece de movilidad, especialmente en flexión o desviación cubital, el cuerpo la compensa con una pronación excesiva durante los golpes o los balanceos. Esta compensación sobrecarga el pronador redondo, tensa el ligamento anterior del ligamento cruzado anterior (LPA) y el ligamento cubital posterior (EPB), aumenta la tensión retinacular y, en última instancia, produce patología nerviosa y tendinosa. Corregir estas fallas de movimiento restablece una distribución eficiente de la carga y permite a los atletas rendir con potencia, velocidad y longevidad.
La formación de RSM se centra fundamentalmente en enseñar a los terapeutas a ver el panorama general. Al combinar los principios de la medicina deportiva con la terapia manual práctica, nuestros programas preparan a los profesionales para identificar la verdadera causa de la disfunción, restaurar la alineación y el deslizamiento en todos los tejidos, y obtener resultados relevantes en el movimiento humano real.
Aviso legal: Este artículo es solo para fines educativos. El entumecimiento, la debilidad o el dolor nocturno persistentes deben ser evaluados por un profesional médico.
Técnicas de evaluación del masaje deportivo: Dominando la precisión clínica
En la terapia manual, la destreza técnica para aplicar los movimientos representa solo la mitad de la ecuación; la verdadera eficacia clínica se fundamenta en una evaluación estructurada basada en la biomecánica, la anatomía funcional y el comportamiento de la cadena cinética. En RSM International Academy, los profesionales aprenden que superar un formulario básico de admisión y realizar una evaluación de nivel ortopédico eleva la precisión del masaje deportivo.
Aunque la investigación sobre la influencia de la terapia manual en la mecánica de la cadena cinética aún está en desarrollo, la práctica clínica y el análisis del movimiento indican consistentemente que comprender la mecánica articular y la capacidad de respuesta tisular antes del tratamiento mejora la pertinencia y exactitud de las intervenciones manuales. Este enfoque fundamentado en la evidencia establece un estándar profesional donde cada sesión es intencional, específica y alineada con las demandas particulares de rendimiento del paciente.
Evaluación subjetiva: la entrevista
La evaluación comienza con la fase investigativa. Mientras que los principiantes pueden limitarse a preguntar "¿Dónde le duele?", el terapeuta de nivel intermedio utiliza un cuestionario estructurado para comprender el mecanismo de la lesión. ¿La afección es aguda, subaguda o crónica? Esta clasificación determina la intensidad del tratamiento; por ejemplo, la fricción profunda está contraindicada en la fase inflamatoria aguda. Para perfilar con precisión el dolor, los terapeutas aplican el marco OPQRST (Inicio, Provocación, Calidad, Región, Gravedad, Momento).
En RSM International Academy, este proceso también incluye la identificación de posturas de evitación del dolor y inclinación antálgica, reconociendo cómo los pacientes modifican inconscientemente su alineación para evitar el dolor. Esto ayuda a determinar qué movimientos en la cadena cinética desencadenan los síntomas y qué articulaciones absorben cargas excesivas. Al integrar estas observaciones, la entrevista trasciende una simple lista de verificación y se convierte en un análisis clínicamente significativo que orienta una terapia manual precisa y dirigida.
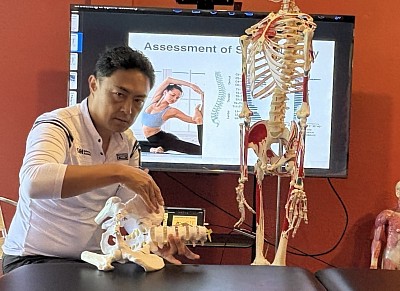
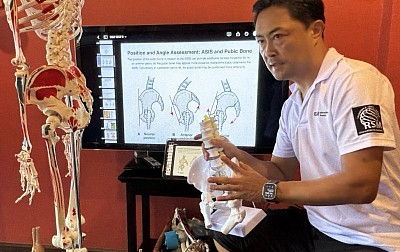
Análisis objetivo y visual
Una vez recopilada la historia clínica, se procede a la observación objetiva mediante el método de la plomada. El análisis visual identifica desequilibrios en la cadena cinética que contribuyen a la disfunción.
- Vista anterior: Verificar la presencia de valgo de rodilla o discrepancias en la longitud de las piernas.
- Vista lateral: Fundamental para la evaluación de la columna vertebral. Observar la postura de cabeza adelantada (CPA) o la inclinación pélvica anterior, lo que indica la necesidad de estirar los flexores de cadera o los isquiotibiales.
- Vista posterior: Observar la posición de las escápulas y la alineación del tendón de Aquiles.
Evaluación funcional: rango de movimiento (ROM)
La postura estática nos proporciona un mapa, pero el cuerpo está diseñado para el movimiento. La evaluación funcional examina la integridad de tejidos específicos:
- ROM activo (AROM): El paciente mueve la articulación sin asistencia. El dolor en esta fase indica distensión muscular o problemas articulares.
- ROM pasivo (PROM): El terapeuta moviliza la extremidad relajada. Si el AROM es doloroso pero el PROM no, probablemente el problema sea muscular (tejido contráctil). Si el PROM también genera dolor, la causa puede ser articular (ligamento/cápsula).
- ROM resistido (RROM): Prueba de fuerza isométrica para identificar lesiones en la unidad músculo-tendón.
Palpación y pruebas especiales
Si bien las pruebas visuales y funcionales aportan información valiosa, la palpación es donde el masajista terapeuta realmente destaca. La palpación clínica requiere diferenciar estados tisulares, distinguiendo entre hipertonía (músculo tenso), fibrosis (tejido cicatricial) y edema (hinchazón).
Para especializarse verdaderamente en el cuidado deportivo, es imprescindible familiarizarse con las “Pruebas Especiales”. Estas maniobras provocativas estresan estructuras específicas para identificar patologías. Algunos ejemplos incluyen:
- Prueba de la lata vacía: Evalúa el tendón supraespinoso para detectar desgarros del manguito rotador.
- Prueba de Thomas: Diferencia la rigidez entre el iliopsoas, el recto femoral y el tensor de la fascia lata (TFL).
- Prueba de Ober: Identifica tensión en la banda iliotibial, crucial para corredores con dolor de rodilla.
Dominar el masaje deportivo mejora el rendimiento y la recuperación
Las técnicas avanzadas de evaluación en masaje deportivo le permiten abordar con confianza problemas musculoesqueléticos complejos. Al vincular los datos de la evaluación directamente con su plan de tratamiento, como la liberación de un TFL fibrótico para tratar el dolor lateral de rodilla, garantiza que su terapia sea intencionada y eficaz.
Para el terapeuta, el proceso implica trascender la intuición y adoptar un enfoque sistemático basado en la evidencia. Al integrar la historia clínica detallada, las pruebas funcionales de rango de movimiento y las evaluaciones ortopédicas específicas, se ofrece una atención de mayor calidad que conduce a una recuperación más rápida y a mejores resultados en el rendimiento de los pacientes.
- Hironori Ikeda, Máster en Medicina Deportiva
Especialista en terapia manual y liberación neuromiofascial
Diferencia entre masaje deportivo y masaje de tejido profundo
Para las personas que padecen dolor crónico, movilidad limitada, flexibilidad reducida o rango de movimiento restringido, la terminología empleada en rehabilitación y bienestar puede resultar confusa. Dos tratamientos que a menudo parecen similares a simple vista son el masaje deportivo y el masaje de tejido profundo, principalmente porque ambos buscan aliviar molestias físicas. Sin embargo, sus objetivos y enfoques fisiológicos son muy distintos. El masaje de tejido profundo aborda desviaciones posturales, patrones crónicos de tensión y las capas más profundas de músculo y tejido conectivo, realizando un trabajo que mejora la calidad del movimiento y la alineación estructural a largo plazo. Por otro lado, el masaje deportivo está estrechamente vinculado con la gestión del acondicionamiento deportivo, la preparación para el rendimiento y el mantenimiento de un movimiento optimizado para personas activas.
En RSM International Academy enfatizamos la importancia de comprender cuándo y por qué debe aplicarse cada modalidad. Utilizar técnicas de tejido profundo para corregir la alineación y resolver adherencias no es lo mismo que emplear masaje deportivo para apoyar la recuperación, gestionar la carga de entrenamiento o mantener la biomecánica funcional. Tanto si es un paciente que busca tratamiento como un terapeuta en formación, reconocer esta distinción permite un manejo más preciso de las lesiones y mejoras más consistentes en la optimización del movimiento y la mecánica corporal general.
¿Qué es el masaje de tejido profundo?
El masaje de tejido profundo es un enfoque de integración estructural que, en el método RSM, también se utiliza para restaurar la centralización articular y mejorar la alineación de la cadena cinética. Aunque a menudo se confunde con un masaje muy intenso, el verdadero trabajo de tejido profundo depende de la precisión, la estratificación miofascial y la comprensión de cómo las estructuras profundas influyen en la postura y el movimiento, no de la fuerza. Su objetivo es resolver la tensión crónica, la desviación postural y la desalineación dentro de la cadena cinética, trabajando las capas más profundas del músculo y tejido conectivo, a la vez que se mejora la calidad general del movimiento.
Durante nuestro Curso de Masaje de Tejido Profundo, el terapeuta emplea movimientos lentos y deliberados para avanzar desde las capas miofasciales superficiales hacia las profundas, enfocándose en el deslizamiento muscular, la movilidad intermuscular y los patrones de tensión sin provocar contracturas protectoras. La presión sostenida con nudillos, codos y antebrazos ayuda a disolver adherencias y tejido cicatricial, mientras que se presta igual atención a la posición del terapeuta, la dirección de la presión aplicada y la mecánica necesaria para alcanzar estructuras más profundas. En el sistema RSM, el trabajo de tejido profundo no solo libera patrones crónicos de retención —como rigidez cervical, tensión lumbar o postura de cabeza adelantada—, sino que también mejora la centralización articular y optimiza la alineación de la cadena cinética, lo que resulta en un movimiento más eficiente y sin dolor.
¿Qué es el masaje deportivo?
El Curso de Masaje Deportivo RSM enseña un método específico y dinámico basado en la biomecánica y las lesiones deportivas, diseñado para cualquier persona que someta su cuerpo a un estrés físico continuo. Este enfoque se centra en la gestión del acondicionamiento deportivo, enfocándose en mantener la movilidad articular, la elasticidad tisular y la correcta alineación de la cadena cinética durante los ciclos de entrenamiento. Las técnicas se adaptan al objetivo: el trabajo previo a la competición activa el sistema neuromuscular, el trabajo posterior elimina los residuos metabólicos y el trabajo de mantenimiento preserva la eficiencia y el rendimiento del movimiento.
Un elemento clave del método RSM es la integración de componentes activos, como estiramientos, movilización articular y técnicas de energía muscular. Estas herramientas se aplican para mejorar la función de la cadena cinética, favorecer la centralización de la mecánica articular, restaurar la elasticidad tisular y mantener el rendimiento corporal eficiente bajo demanda física. El objetivo no es simplemente la relajación, sino mantener el cuerpo como un sistema funcional capaz de un rendimiento constante.
Diferencias clave en la intención y las técnicas de masaje
La divergencia entre ambos radica en la intención de la sesión.
- Velocidad y ritmo: El masaje de tejido profundo es lento. Para penetrar en las capas profundas del cuerpo, el terapeuta debe esperar a que el tejido se relaje. El masaje deportivo varía en ritmo y suele ser enérgico para estimular el flujo sanguíneo y la respuesta del sistema nervioso.
- Enfoque: El masaje de tejido profundo se orienta a resolver problemas relacionados con el dolor crónico y la estructura. Pregunta: "¿Cómo afecta tu postura al dolor?". El masaje deportivo se orienta a resultados. Pregunta: "¿Cómo afecta esta tensión muscular a tu zancada al correr o a tus sentadillas?".
- Pasivo vs. Activo: En el masaje de tejido profundo, el cliente suele ser pasivo. En el masaje deportivo, el cliente suele ser activo, moviendo las extremidades contra resistencia para activar el sistema nervioso.
¿Qué necesitas: masaje deportivo o masaje de tejido profundo?
Si tu objetivo es corregir problemas posturales crónicos, aliviar el dolor lumbar crónico causado por estar sentado o eliminar tejido cicatricial, el masaje de tejido profundo es la opción adecuada. Libera la tensión que desalinean el cuerpo.
Si tu objetivo es recuperarte de un entrenamiento, mejorar tu flexibilidad para un deporte específico o prevenir lesiones durante el entrenamiento, el masaje deportivo es la mejor opción. Se centra en mantener los tejidos blandos elásticos y receptivos.
El enfoque RSM para aspirantes a masajistas terapéuticos
En definitiva, el tratamiento más eficaz suele requerir una combinación de ambos. Un masajista terapéutico formado en RSM International Academy aprende a integrar estos estilos basándose en la evaluación clínica. Enseñamos a nuestros estudiantes que no es posible realizar ninguna modalidad eficazmente sin un profundo conocimiento de la anatomía funcional y la palpación clínica. Al combinar estas técnicas con principios de medicina deportiva, garantizamos que cada masaje sea un paso hacia una mejor salud, postura y rendimiento.
- Hironori Ikeda, Máster en Medicina Deportiva
Especialista en terapia manual y liberación neuromiofascial
¿Neuralgia cluneal o síndrome del piriforme? Cómo diferenciar el dolor de la articulación sacroilíaca, el síndrome glúteo profundo y la ciática.
En la medicina deportiva clínica, no todo dolor en los glúteos se debe a ciática. Una causa relativamente poco reconocida es la neuralgia cluneal, especialmente el atrapamiento del nervio cluneal medio por debajo o a través del ligamento sacroilíaco posterior largo (LPSL). Esto suele generar una sensación superficial de ardor o punzadas alrededor de la cresta ilíaca posterior y la parte superior del glúteo, que se asemeja mucho a la disfunción de la articulación sacroilíaca o a la radiculopatía lumbar, pero sin seguir una distribución dermatomal típica.
Para diferenciar la neuralgia cluneal del síndrome del piriforme y del síndrome glúteo profundo, primero distingo entre dolor cutáneo superficial y dolor mio-neural profundo. La palpación a lo largo de la EPI y el LPSL suele reproducir los síntomas asociados con el atrapamiento del nervio cluneal medio. En cambio, la presión profunda en la escotadura ciática mayor y a lo largo de los rotadores externos cortos provoca un patrón de estiramiento o irradiación más profundo, consistente con la afectación del nervio ciático o del nervio femorocutáneo posterior. La prueba FABER (Patrick) ayuda a determinar si la articulación sacroilíaca es la principal generadora del dolor o si los síntomas provienen de la irritación de ligamentos o nervios periarticulares.
Anatómicamente, el nervio glúteo superior y sus vasos pasan por encima del piriforme a través del foramen suprapiriforme, mientras que el nervio ciático, el nervio glúteo inferior y el nervio femorocutáneo posterior lo hacen por debajo, a través del foramen infrapiriforme. Las variaciones en el trayecto del nervio ciático o del nervio femorocutáneo posterior, como la división o perforación del piriforme, explican por qué algunos deportistas presentan dolor glúteo profundo atípico que no sigue los patrones clásicos. Los puntos de referencia para la palpación, como la línea entre la EPI y el trocánter mayor y la escotadura ciática mayor, son útiles, pero es fundamental no confundir las fibras superiores superpuestas del glúteo mayor y medio con el propio piriforme.
Una vez identificada la fuente principal del dolor, el tratamiento se vuelve más preciso. En la neuralgia cluneal, el enfoque se centra en la palpación exacta del LPSL, liberando las restricciones fasciales superficiales y disminuyendo la irritación alrededor de la vía nerviosa. En el síndrome del piriforme y el síndrome glúteo profundo, la movilización transversal de tejidos blandos, la movilización activa del piriforme y los rotadores externos profundos, así como las técnicas de deslizamiento nervioso para los nervios ciático y femorocutáneo posterior, contribuyen a restaurar la movilidad en la región de la escotadura ciática mayor. Este enfoque anatómico y específico por capas produce resultados consistentemente superiores al masaje generalizado de tejido profundo.
Si desea profundizar en las habilidades de palpación, diferenciación del dolor y estrategias clínicas de tratamiento, puede formarse en nuestros programas de Terapia de Puntos Gatillo y Masaje de Tejido Profundo en RSM International Academy.
- Hironori Ikeda, MSc Medicina Deportiva
Especialista en Terapia Manual y Liberación Neuromiofascial
Referencias
1)Anderson D. Una revisión exhaustiva de la neuralgia cluneal como causa de dolor lumbar. 2022.
2)Martin HD, Reddy M, Gómez-Hoyos J. Síndrome del glúteo profundo: anatomía, imágenes y manejo de atrapamientos del nervio ciático en el espacio subglúteo. 2015.
Dominancia en el apoyo del talón, tensión en las fibras glúteas posteriores y el papel del nervio cluneal superior
Los clientes que aterrizan con fuerza sobre los talones suelen presentar una notable rigidez en las fibras posteriores del glúteo medio y en las fibras superiores del glúteo mayor. Los terapeutas observan este patrón con frecuencia, especialmente en personas cuyo control pélvico depende en gran medida de estos músculos para absorber el impacto generado al apoyar el talón. A medida que estos músculos se tensan con el tiempo, el deslizamiento fascial disminuye, provocando rigidez persistente y puntos gatillo en la región glútea superior y lateral.
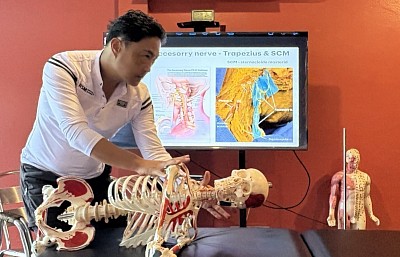
Un factor importante, pero a menudo pasado por alto, en este patrón es el nervio cluneal superior. Originado en las ramas dorsales de L1 a L3, este nervio atraviesa la fascia toracolumbar, cruza el cuadrado lumbar y el multífido, y recorre la cresta ilíaca cerca de la EPI antes de ingresar a la zona glútea superior. Esta región a lo largo de la cresta ilíaca es especialmente propensa a sufrir atrapamientos. Cuando el nervio se ve restringido, el malestar y la tensión irradiada en la región glútea superior pueden intensificarse, especialmente si la musculatura circundante ya está sobrecargada.
Las personas que presentan una leve caída pélvica tipo Trendelenburg durante la marcha suelen mostrar no solo tensión muscular, sino también una disminución de la movilidad neural en esta zona. Esto provoca que la pelvis sea menos estable en cada paso, no solo por debilidad muscular, sino por una combinación de atrapamiento neural y tensión fascial alrededor de la cadera posterior. Este patrón es común en atletas que practican running, golf o deportes que implican movimientos de rotación.
En RSM International Academy, los profesionales estudian en detalle estas interacciones glúteas y neurales mediante la Terapia de Puntos Gatillo y el Masaje de Tejido Profundo. El enfoque incluye la liberación profunda del glúteo medio posterior, el tratamiento específico de los puntos gatillo en la parte superior del glúteo mayor y técnicas destinadas a restaurar la movilidad alrededor del nervio cluneal superior, cerca de la cresta ilíaca. Mejorar el deslizamiento de las capas fasciales profundas en esta región contribuye de manera constante a reducir las molestias lumbares y el dolor en la parte superior del glúteo, convirtiéndola en una zona de tratamiento altamente confiable.
- Hironori Ikeda , Máster en Medicina Deportiva
Especialista en Terapia Manual y Liberación Neuromiofascial
Disfunción de la cadena cinética como causa oculta del dolor en el antebrazo
El dolor en el antebrazo, especialmente el síndrome del pronador redondo y el síndrome del túnel carpiano, suele interpretarse erróneamente como un trastorno localizado en el antebrazo. Sin embargo, desde la perspectiva de la medicina deportiva, estos síntomas suelen originarse por alteraciones en la cadena cinética que conecta la articulación glenohumeral, el antebrazo y la muñeca. La biomecánica esencial de la extremidad superior se organiza en dos vías principales de movimiento:
1. Rotación interna glenohumeral → Pronación del antebrazo → Desviación cubital de la muñeca
2. Rotación externa glenohumeral → Supinación del antebrazo → Desviación radial de la muñeca
Cuando se produce una restricción de movilidad o una disfunción neuromuscular en cualquier punto de estas vías, los músculos profundos del antebrazo, como el pronador redondo, el flexor superficial de los dedos y el flexor profundo de los dedos, se contraen en exceso como estrategia compensatoria. Este patrón incrementa significativamente la probabilidad de disfunción del deslizamiento del nervio mediano, un mecanismo respaldado consistentemente por la literatura en medicina deportiva.
Un hallazgo clínico particularmente frecuente es la disminución de la capacidad de rotación externa del manguito rotador, específicamente del infraespinoso y el redondo menor. Los movimientos que deberían absorberse mediante la rotación externa glenohumeral se desvían hacia una pronación excesiva del antebrazo, lo que conlleva una sobreactivación crónica del pronador redondo y del grupo flexor profundo. Este patrón de compensación —restricción de la rotación externa glenohumeral → aumento del tono de los flexores del antebrazo → alteración de la movilidad neural— es uno de los mecanismos más reproducibles observados en la práctica clínica.
Este fenómeno es claramente visible en diversos entornos deportivos.
Los agarres en judo requieren tracción y rotación repetidas con la muñeca fija, lo que incrementa considerablemente la carga de pronación. Las artes marciales imponen un agarre continuo y aceleración rotacional, produciendo fatiga crónica en el complejo flexor-pronador profundo. Las posturas invertidas de yoga fijan la muñeca bajo carga, aumentando la tensión isométrica en el antebrazo. El lanzamiento en béisbol, el swing descendente en golf y los golpes de derecha en tenis implican una pronación pronunciada combinada con desviación cubital, haciendo que la rigidez del pronador redondo sea muy prevalente entre los atletas.
El denominador común en estas actividades es que la muñeca permanece mecánicamente bloqueada mientras la carga compensatoria se concentra en el antebrazo, lo que provoca adherencias miofasciales progresivas y deterioro de la movilidad del nervio mediano. El tratamiento localizado por sí solo rara vez produce una mejoría duradera, ya que no considera la naturaleza integrada de la cadena cinética de la extremidad superior.
En la Academia Internacional RSM, dirigida por Hironori Ikeda, la evaluación clínica se centra en la cadena cinética hombro-antebrazo-muñeca. La academia enfatiza la evaluación integral de la restricción de la rotación externa glenohumeral, el control del movimiento escapular, la restauración de la movilidad del nervio mediano mediante técnicas de deslizamiento nervioso, la liberación miofascial dinámica de las estructuras fasciales profundas y habilidades avanzadas de palpación, indispensables para diferenciar la orientación de las fibras, la densidad fascial y las vías neurales. El entrenamiento en palpación se integra directamente con la anatomía funcional para permitir la identificación precisa de los complejos pronador redondo, flexor superficial de los dedos (FDS) y flexor profundo de los dedos (FDP).
Cuando mejora la rotación externa glenohumeral, la activación compensatoria del antebrazo disminuye de forma natural, reduciendo la hipertonía incluso durante tareas que requieren fijación de la muñeca. Esto representa la restauración auténtica de la cadena cinética, generando resultados clínicos estables y duraderos.
Estos conceptos y técnicas se exploran sistemáticamente dentro de los cursos:
1) Curso de Masaje Deportivo,
2) Curso de Masaje Terapéutico,
3) Curso de Liberación Miofascial Dinámica en la Academia Internacional RSM.
Cada curso se fundamenta en el principio de la medicina deportiva de que la extremidad superior debe evaluarse como un sistema funcional único de movimiento, en lugar de segmentos anatómicos aislados.
En última instancia, el dolor en el antebrazo, los síntomas neurológicos y la disfunción del hombro pueden parecer no relacionados, pero al analizarlos desde la perspectiva de la cadena cinética, se alinean a lo largo de un mismo continuo. Una perspectiva integral de la cadena cinética ofrece el enfoque más preciso, reproducible y clínicamente válido en medicina deportiva.
- Hironori Ikeda, MSc Medicina Deportiva
Especialista en Terapia Manual y Liberación Neuro-Miofascial
Pinzamiento de la almohadilla grasa rotuliana y restauración de la cadena cinética de deslizamiento: Enfoque clínico del dolor crónico anterior de rodilla
En la práctica clínica, el dolor anterior de rodilla rara vez tiene una causa única. Cuando el tratamiento minucioso del tendón rotuliano o del tendón del cuádriceps ofrece escasa mejoría, el origen suele encontrarse detrás de la rótula, en la almohadilla grasa infrarrotuliana (almohadilla grasa de Hoffa).
Esta almohadilla grasa actúa como amortiguador de la rodilla, pero cuando se comprime repetidamente entre el polo inferior de la rótula y la tibia anterior, puede desarrollar fibrosis y adherencias, dando lugar a una afección conocida como pinzamiento de la almohadilla grasa rotuliana. Los casos crónicos o las lesiones posteriores a traumatismos meniscales suelen presentar este patrón, acompañado de pérdida del deslizamiento superior-inferior de la rótula y molestias profundas en la parte anterior de la rodilla.
Mi evaluación clínica inicial es sencilla pero muy reveladora. Con el pulgar estabilizando el borde inferior de la rótula y el índice sosteniendo el borde superior, movilizo suavemente la rótula en todas las direcciones —movimientos superiores, inferiores y circulares— para valorar la elasticidad del tejido y la resistencia fibrótica.
Cuando se percibe una fricción áspera o una molestia marcada, aplico micromovilización combinada con fricción transversal profunda, manteniendo una ligera flexión de rodilla (15-20°). El objetivo es guiar la almohadilla grasa hacia atrás durante la flexión y permitir un deslizamiento anterior suave durante la extensión. A medida que el tejido se ablanda, el movimiento rotuliano se vuelve más fluido y el paciente suele referir una clara liberación de la sensación profunda de presión detrás de la rodilla.
Un aspecto fundamental es corregir la tensión lateral que perpetúa este problema. En la mayoría de los casos de dolor rotuliano crónico, la tensión excesiva en el tensor de la fascia lata (TFL), la banda iliotibial (BIT) y el vasto lateral conforma una cadena cinética lateral dominante que desplaza la rótula hacia afuera.
Para liberar esta tensión, realizo primero una liberación fascial longitudinal a lo largo de la interfase entre el recto femoral y el vasto intermedio, seguida de una liberación transversal de las fibras en el tercio distal. A continuación, restablezco la movilidad de la bolsa suprarrotuliana mediante la técnica ASTR (Liberación Activa de Tejido Blando). Una vez que estas capas recuperan su deslizamiento, mejora el seguimiento rotuliano y la cadena cinética de deslizamiento se reorganiza de forma natural.
En este punto, también evalúo la función del músculo poplíteo, que contribuye al mecanismo de bloqueo de la rodilla. Al activar suavemente este músculo con una ligera flexión, podemos restablecer la estabilidad rotacional en el rango final de movimiento y centrar el seguimiento rotuliano. Corregir la desviación lateral no solo reduce el dolor, sino que también restaura el equilibrio estructural de la articulación patelofemoral.
En muchos de mis casos clínicos, tras unas cuatro o cinco sesiones (aproximadamente dos semanas), los pacientes muestran una mejoría clara: el dolor al subir escaleras disminuye de NPRS 6 a 2 y el movimiento de flexión-extensión se vuelve suave.
Esto no es una simple “relajación muscular”. Representa la reconstrucción de la cadena cinética de deslizamiento entre el cuádriceps, la rótula, la almohadilla grasa y la membrana sinovial: un sistema dinámico integrado que regula el seguimiento patelofemoral y la mecánica profunda de la rodilla. La almohadilla grasa infrarrotuliana no es solo un cojín blando; es un regulador biomecánico del movimiento anterior de la rodilla. Reconocer su función cambia radicalmente el abordaje del dolor crónico anterior de rodilla.
En la Academia Internacional RSM, tanto el Curso de Masaje de Tejido Profundo como el Programa de Masaje Terapéutico enseñan sistemáticamente esta comprensión biomecánica de la almohadilla grasa rotuliana mediante una combinación de evaluación estructural, movilización y liberación fascial.
Los estudiantes no se limitan a memorizar técnicas; aprenden a determinar qué capa movilizar, en qué orden y en qué dirección. Este razonamiento lógico y basado en la evidencia es la esencia de la terapia manual aplicada a la medicina deportiva que RSM promueve a nivel mundial.
- Hironori Ikeda, MSc Sports Medicine
Manual Therapy & Neuro-Myofascial Release Specialist
References
1)Dye, S.F. (2005). The pathophysiology of patellofemoral pain: A tissue homeostasis perspective. Clinical Orthopaedics and Related Research, 436, 100–110.
2)Stecco, C., Gagey, O., Macchi, V., Porzionato, A., & De Caro, R. (2014). The infrapatellar fat pad and its role in knee biomechanics and pain. Journal of Anatomy, 224(2), 147–155.
Neurofisiología de HVLA y LVLA: mecanismos y enfoque gradual
En el curso de Masaje Ortopédico para la Movilidad de la Columna Vertebral y la Respiración de la Academia Internacional RSM,
se enseñan las técnicas de manipulación articular HVLA (alta velocidad y baja amplitud) y LVLA (baja velocidad y baja amplitud) para la reducción del dolor, la mejora postural, la recuperación funcional y el rendimiento deportivo, con énfasis en la seguridad y la reeducación neuromuscular.
Para optimizar el movimiento articular, el terapeuta primero evalúa la desalineación causada por la tensión muscular, los puntos gatillo y la restricción fascial, palpando durante el masaje y observando la cadena cinética mediante estiramientos guiados para identificar disfunciones del movimiento.
La técnica HVLA nunca se realiza de forma brusca. El tratamiento comienza con liberación miofascial superficial y liberación activa de tejidos blandos, seguida de liberación de tejidos blandos en capas profundas alrededor de la articulación para reducir la tensión. Luego, la movilización articular LVLA restaura el movimiento fisiológico y promueve la centralización articular.
Esta secuencia estimula los mecanorreceptores capsulares (tipos I y II), mejorando el deslizamiento neural, la propiocepción articular y la coordinación. La técnica LVLA facilita específicamente el control postural y la reintegración sensorial. RSM sigue el principio «Liberación → LVLA → HVLA mínima».
- Hironori Ikeda, MSc Medicina Deportiva
Especialista en Terapia Manual y Liberación Neuro-Miofascial
RSM International Academy
Referencias
1) Bialosky JE et al. (2009). Manual Therapy, 14(5), 531–538. [PubMed ID 19539559]
2) Pickar JG. (2002). Spine Journal, 2(5), 357–371. [PubMed ID 14589477]
Reed WR et al. (2020). Clinical Biomechanics, 73, 86–92. [PubMed ID 31958668]
3) Sterling M, Jull G. (2001). Manual Therapy, 6(3), 139–148. [PubMed ID 11414774]
Aplicación clínica de HVLA y LVLA: seguridad y evidencia científica
En RSM International Academy, la seguridad y la especificidad del paciente son prioritarias al elegir entre HVLA y LVLA.
Para clientes mayores o con un IMC elevado que presentan espolones óseos, la HVLA puede desprender microfragmentos e irritar los nervios, por lo que RSM utiliza un protocolo centrado en la liberación miofascial, el masaje de tejido profundo y la movilización predominante con LVLA.
La HVLA nunca se realiza en la columna cervical. En su lugar, la alineación se corrige mediante técnicas de tejido profundo, liberación miofascial y tracción LVLA asistida con toalla para una reeducación segura del movimiento.
En sesiones de manipulación articular organizadas junto con la Facultad de Medicina de la Universidad de Chiang Mai, los profesores compartieron ejemplos clínicos:
“Cuando se aplica HVLA en segmentos con osteofitos, pequeños fragmentos óseos pueden migrar y comprimir nervios, lo que es difícil de detectar en una resonancia magnética y muy complicado de extraer quirúrgicamente.”
Basándose en estos hallazgos clínicos, RSM sigue estrictamente el protocolo progresivo “Liberación → LVLA → HVLA mínima”.
Este enfoque induce de forma natural alivio del dolor, recuperación del rango de movimiento y reeducación neuromuscular,
mejorando la rehabilitación postoperatoria y el rendimiento deportivo con molestias mínimas tras la sesión y resultados duraderos.
- Hironori Ikeda, MSc Medicina Deportiva
Especialista en Terapia Manual y Liberación Neuro-Miofascial
Referencias
1) Puentedura EJ, Louw A. (2012). Physical Therapy, 92(7): 1097–1110. [PubMed ID 22654195]
2) Gorrell LM, Beffa R, Christensen MG. (2019). J Manipulative Physiol Ther, 42(1): 25–33. [PubMed ID 30509569]
3) Bialosky JE et al. (2018). J Orthop Sports Phys Ther, 48(9): 656–664. [PubMed ID 30126184]
Sincronización de los ejes corporales y el centro de gravedad mediante entrenamiento con balón de equilibrio
La esencia del entrenamiento de rendimiento basado en medicina deportiva radica en dominar la sincronización entre el centro de gravedad (CG) del cuerpo y el eje central de superficies inestables, como las pelotas de equilibrio o BOSU. Este proceso define la verdadera alineación postural: al alinear la cadena cinética con el centro fluctuante de la pelota, se establece la estabilidad a través del movimiento, no de la quietud. Es un proceso de calibración neuromuscular, donde cada grupo muscular aprende su contribución precisa al equilibrio corporal total.
Dentro del marco de Evaluación Postural Dinámica de la Academia Internacional RSM, este proceso de sincronización reeduca la cadena cinética mediante transiciones de movimiento: de estático a dinámico y de dinámico a estático. Al refinar la sensibilidad propioceptiva y la distribución de la tensión fascial, los practicantes cultivan una conciencia consciente de la alineación de sus ejes corporales. Esto mejora el control en acciones específicas del deporte, reduce patrones compensatorios y optimiza la eficiencia motora.
Tanto en el ámbito clínico como en el deportivo, esta sincronización es esencial no solo para la corrección postural, sino también para el manejo del dolor y la rehabilitación. Una vez que la cadena cinética se integra funcionalmente, el atleta alcanza eficiencia mecánica y fluidez de movimiento, características distintivas de la práctica avanzada de la medicina deportiva.
- Hironori Ikeda, Máster en Medicina Deportiva
Especialista en neurodinámica y biomecánica deportiva
Referencias:
Willardson, J.M. (2007). Core stability training: applications to sports conditioning programs. Journal of Strength and Conditioning Research, 21(3), 979–985.
Panjabi, M.M. (1992). The stabilizing system of the spine. Part I: Function, dysfunction, adaptation, and enhancement. Journal of Spinal Disorders, 5(4), 383–389.