Blog da RSM: Informações sobre Medicina Esportiva e Massagem
Como Lidar com a Fadiga Após uma Massagem: Um Guia de Medicina Esportiva
A fadiga experimentada após uma massagem profunda e completa transcende o cansaço habitual associado ao esforço físico ou à letargia relacionada a doenças. Os clientes frequentemente descrevem essa sensação como "fraqueza", "exaustão" ou como se o corpo finalmente tivesse cessado um conflito interno. Profissionais especializados em medicina esportiva estão familiarizados com essa resposta e reconhecem que ela é frequentemente explicada de forma inadequada. Os clientes costumam receber explicações vagas sobre a "liberação de toxinas" ou são simplesmente orientados a se hidratar — justificativas que não satisfazem fisioterapeutas nem preparadores físicos que buscam uma compreensão mais aprofundada dos processos fisiológicos envolvidos.
A Mudança Autonômica: Entendendo a Fadiga Pós-Massagem
A principal causa da fadiga após a massagem é neurológica, e não muscular.
A massagem com pressão moderada desencadeia consistentemente uma resposta do sistema nervoso parassimpático, que pode ser quantificada por meio da análise da variabilidade da frequência cardíaca. Poucos minutos após o tratamento, ocorre uma mudança para o aumento da atividade eferente vagal e uma redução da dominância simpática. O corpo transita de um estado operacional ativo para o modo de repouso e digestão: os níveis de cortisol e noradrenalina diminuem, enquanto os de serotonina e dopamina aumentam. Para indivíduos que vivenciam estresse crônico ou falta de treinamento, essa mudança representa uma desregulação fisiológica significativa, e não um ajuste sutil. O corpo, muitas vezes pela primeira vez em horas ou dias, realmente cessa sua tensão defensiva.
Esse estado é percebido subjetivamente como exaustão, mas não é patológico; pelo contrário, indica uma fase de cura, uma distinção de importância clínica. Profissionais que interpretam erroneamente a fadiga pós-massagem como um efeito adverso podem reduzir a pressão ou encurtar as sessões para evitar induzi-la. Na medicina esportiva, entretanto, isso geralmente é contraproducente. A alteração autonômica é justamente a condição que facilita a reparação e a recuperação eficazes dos tecidos. Educar os clientes de que o cansaço pós-sessão frequentemente indica sucesso terapêutico, e não uma complicação, constitui uma intervenção clínica valiosa.
Subprodutos metabólicos, ácido lático e desmistificando o mito das toxinas.
A narrativa difundida sobre a "liberação de toxinas" na cultura da massagem persiste porque oferece aos clientes uma explicação intuitiva para um fenômeno fisiológico genuíno. Na realidade, a massagem modifica a circulação sanguínea e o fluxo linfático, facilitando a movimentação de subprodutos metabólicos normais pelos tecidos. Essas substâncias incluem lactato, íons de hidrogênio e mediadores inflamatórios como citocinas e prostaglandinas. Nenhuma delas se qualifica como toxina em qualquer contexto clínico; pelo contrário, são produzidas e eliminadas rotineiramente pelo organismo.
O papel do ácido lático é frequentemente mal compreendido. O lactato funciona tanto como substrato energético quanto como molécula sinalizadora, e não como um resíduo que necessita de eliminação. Após massagens intensivas em grupos musculares sobrecarregados, podem ocorrer elevações transitórias nas concentrações locais de metabólitos, à medida que os tecidos comprimidos são reperfundidos. Isso, combinado com respostas microinflamatórias localizadas, pode produzir sintomas semelhantes aos da gripe, relatados por alguns clientes após sessões profundas, incluindo leve dor, sensação de peso nos membros ou leve náusea. Esses sintomas são autolimitados, geralmente desaparecendo em 12 a 24 horas, e são mais comuns após as sessões iniciais ou intervalos prolongados entre os tratamentos.
A hidratação continua sendo uma recomendação clínica sólida após a massagem, independentemente da questão das toxinas. A ingestão adequada de líquidos auxilia na eliminação renal de subprodutos metabólicos, mantém a viscosidade sanguínea ideal durante o aumento da circulação e garante o funcionamento eficiente do sistema linfático. A justificativa fisiológica para essa recomendação é robusta; apenas a terminologia precisa ser aprimorada.
Massagem profunda nos tecidos, dores musculares e o processo de cura
A massagem de tecidos profundos exige uma abordagem de recuperação específica. Quando a manipulação estrutural rompe aderências antigas ou restaura a perfusão em tecidos isquêmicos, o corpo inicia uma cascata inflamatória. Os níveis de creatina quinase podem aumentar transitoriamente na corrente sanguínea, paralelamente às respostas observadas após exercícios excêntricos. Isso explica por que a dor muscular após a massagem de tecidos profundos geralmente atinge o pico de 24 a 48 horas após o tratamento, espelhando a trajetória da dor muscular tardia. Tal desconforto sinaliza adaptação fisiológica, e não lesão.
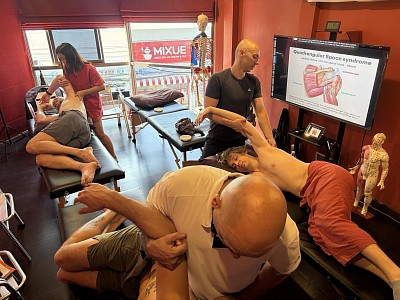
Na medicina esportiva, esse entendimento influencia o planejamento das sessões. Massagens profundas e intensas realizadas nas 48 horas que antecedem uma competição podem causar dores musculares e reduções temporárias na produção de força máxima. Consequentemente, o consenso clínico favorece massagens mais leves e que estimulem a circulação sanguínea durante as 48 a 72 horas que antecedem os eventos, reservando intervenções estruturais mais profundas para a recuperação pós-evento ou para períodos de treinamento distantes da competição. O Curso de Massagem Profunda da RSM oferece orientação completa sobre essas considerações, incluindo a avaliação fisiológica do cliente antes das sessões e a integração de técnicas de massagem profunda em planos de treinamento periodizados.
Quando a fadiga persistente após a massagem justifica uma avaliação mais aprofundada.
Normalmente, a fadiga pós-massagem desaparece em até 24 horas. A fadiga que persiste além desse período indica uma preocupação clínica distinta.
Clientes imunocomprometidos, significativamente debilitados ou que estejam sofrendo de sobrecarga podem apresentar demandas de recuperação desproporcionais após sessões padrão. Nesses casos, a exaustão prolongada reflete uma capacidade adaptativa excedida, e não um problema inerente à massoterapia. O manejo adequado envolve a recalibração — sessões mais curtas, intensidade reduzida ou ajuste de horário — em vez da interrupção do tratamento.
Os profissionais de saúde devem monitorar padrões como fadiga persistente por mais de 24 horas, acompanhada de sono interrompido ou dor muscular contínua; pacientes que relatam piora dos sintomas no segundo ou terceiro dia após o tratamento, em vez de melhora; e distúrbios emocionais, como irritabilidade ou sensação de peso, que se estendem além do dia do tratamento, frequentemente indicativos de estresse pré-existente elevado interagindo com as respostas do sistema nervoso autônomo à terapia intensiva.
Estratégias eficazes para lidar com a fadiga pós-massagem e promover a recuperação.
As recomendações convencionais de cuidados pós-massagem tendem a ser genéricas. Uma abordagem mais detalhada reconhece os mecanismos específicos envolvidos.
A recuperação do sistema nervoso é fundamental nas horas seguintes ao tratamento. Pacientes com predominância parassimpática beneficiam-se de movimentos suaves, em vez de envolvimento imediato em tarefas cognitivamente exigentes ou consumo de estimulantes. A deambulação leve promove o retorno venoso e a drenagem linfática sem reativar o sistema nervoso simpático.
A recuperação muscular após trabalho estrutural profundo está alinhada com os princípios de recuperação pós-exercício. A ingestão adequada de proteínas auxilia na reparação de tecidos submetidos a estresse mecânico. Uma boa noite de sono após sessões intensas é crucial, pois esse período consolida a remodelação dos tecidos moles e a resolução da inflamação. A terapia de contraste com água fria pode aliviar a dor localizada e acelerar a recuperação inflamatória.
A hidratação é fundamental para todos esses processos e, para os atletas, manter o equilíbrio eletrolítico é essencial após sessões que envolvem estimulação significativa dos grupos musculares intensamente treinados.
A importância da comunicação precisa na recuperação
A terminologia empregada pelos terapeutas influencia profundamente a percepção dos clientes sobre sua recuperação. Enquadrar a mudança autonômica pós-massagem em termos neurológicos, em vez de invocar toxinas, proporciona aos clientes uma estrutura clara que reduz a ansiedade, aumentando a adesão às recomendações de cuidados pós-tratamento. Fisioterapeutas valorizam essa precisão; preparadores físicos a relacionam ao planejamento das sessões; instrutores de ioga reconhecem o estado parassimpático semelhante ao savasana.
Na RSM, dedicamos atenção significativa a esse aspecto. A comunicação clínica é uma habilidade essencial, não periférica. Na medicina esportiva, a capacidade de articular com precisão os processos fisiológicos pós-tratamento determina como a massagem é percebida pelos colegas e se ela se torna um componente integral dos protocolos de recuperação ou permanece marginal. Os profissionais que antecipam as experiências dos clientes dentro de 24 a 72 horas após o tratamento, comunicam-nas de forma eficaz e adaptam sua abordagem de acordo, estabelecem uma credibilidade clínica duradoura. Esse nível de precisão é o nosso objetivo profissional.
Alongamento após a liberação miofascial: por que a sequência é fundamental.
Frequentemente, observo terapeutas que trabalham com pontos-gatilho concentrando sua atenção exclusivamente na compressão: a profundidade do contato, o vetor de pressão, a resposta da banda tensa e o padrão de dor referida que confirma a localização. Essa atenção é justificada. Contudo, a compressão representa apenas metade do tratamento. O que o músculo necessita nos sessenta segundos imediatamente após a liberação de um ponto-gatilho é o que a maioria dos protocolos não especifica, o que a maioria das sessões ignora e o que a fisiologia realmente exige. O alongamento após a liberação de um ponto-gatilho não é um gesto de relaxamento; é o mecanismo pelo qual um evento neurológico transitório se transforma em uma mudança mecânica duradoura.
O que realmente acontece no local de acionamento?
O modelo atual descreve o ponto-gatilho miofascial como um aglomerado de sarcômeros hipercontraídos concentrados próximo a uma placa motora disfuncional. Quando o ATP local se esgota devido à contração sustentada de baixa intensidade, sobrecarga excêntrica ou trauma agudo, o cálcio se acumula no citosol e os sarcômeros ficam travados em um estado encurtado. A zona contraída comprime os capilares locais, restringindo o fluxo sanguíneo e criando um ambiente isquêmico localizado. O tecido torna-se ácido, com valores de pH em pontos-gatilho ativos registrados tão baixos quanto 4,5 em estudos de microdiálise realizados por Shah e colaboradores. Esse meio químico, rico em substância P, bradicinina e citocinas inflamatórias, sensibiliza os nociceptores locais e sustenta o ciclo da dor.
A consequência estrutural é um nódulo de contração palpável: um segmento de fibra muscular com sarcômeros extremamente encurtados, ladeado por porções anormalmente esticadas da mesma fibra, tensionadas para acomodar o encurtamento. A faixa tensa que atravessa o músculo não está uniformemente contraída. Trata-se de um sistema sob tensão mecânica interna, com alguns sarcômeros em crise e outros em sobrealongamento compensatório. A liberação de um ponto-gatilho por meio de compressão sustentada ou agulhamento seco interrompe esse ambiente bioquímico e permite que os sarcômeros travados se soltem, mas não restaura automaticamente a fibra ao seu comprimento de repouso. O tecido conjuntivo circundante impõe inércia estrutural. O alongamento é o que combate essa inércia.
A Janela da Plasticidade: Onde o Alívio da Dor se Transforma em Mudança Estrutural
Travell considerava o alongamento pós-liberação essencial, e sua técnica de spray e alongamento baseava-se no princípio de que o controle neurológico e o alongamento do tecido devem ser combinados para uma desativação duradoura. A mesma lógica se aplica à liberação manual: a compressão dessensibiliza o ponto e permite um breve período durante o qual o tecido muscular aceita o alongamento ao qual normalmente resistiria.
Imediatamente após a liberação, o fluxo sanguíneo local aumenta em uma hiperemia reativa que remove os resíduos metabólicos da área e restaura o pH para próximo da neutralidade. A ativação dos nociceptores diminui. A contração muscular protetora cessa. O tecido fascial, tendo sido submetido a uma carga mecânica sustentada durante a compressão, exibe uma redução transitória na rigidez. Esses efeitos são temporários, provavelmente na faixa de um a três minutos. Um estudo que examinou a compressão isquêmica seguida de alongamento PNF em indivíduos com pontos-gatilho latentes no músculo peitoral menor constatou que a combinação produziu aumentos significativamente maiores no comprimento muscular do que a compressão isoladamente. A janela terapêutica é real e se fecha.
Quais alongamentos são mais eficazes após a liberação miofascial e por quê?
Três abordagens possuem maior respaldo clínico após a terapia de pontos-gatilho: alongamento passivo sustentado, relaxamento pós-isométrico (PIR) e PNF de contração-relaxamento.
O alongamento passivo sustentado é apropriado quando o tecido está agudamente sensibilizado ou quando o músculo liberado se encontra em uma região como o pescoço ou a lombar, onde a carga agressiva apresenta riscos. O músculo é levado lentamente até o primeiro ponto de resistência e mantido nessa posição, permitindo que as propriedades viscoelásticas do tecido conjuntivo respondam. A Liberação Miofascial Progressiva (LMP) segue uma abordagem diferente: o paciente realiza uma breve contração isométrica do músculo recém-liberado contra a resistência do terapeuta e, em seguida, relaxa em um alongamento passivo mais profundo. A contração ativa os órgãos tendinosos de Golgi, inibindo os próprios neurônios motores do músculo e criando uma janela de maior receptividade ao alongamento. A LMP opera com princípios neurológicos semelhantes, porém com maior precisão de direcionamento, e pesquisas comparando esses métodos após compressão isquêmica constataram que a LMP produziu as maiores melhorias no comprimento muscular. Para a maioria dos cenários clínicos, a LMP imediatamente após a liberação, seguida por três repetições de movimento ativo em toda a amplitude de movimento, proporciona tanto o benefício neurológico quanto o mecânico.
Pescoço, costas e ombros: aplicando a liberação miofascial onde ela é mais necessária.
Os músculos que apresentam pontos-gatilho ativos com maior frequência, incluindo o trapézio superior, o levantador da escápula, o quadrado lombar e o infraespinhal, exigem cuidados específicos de alongamento após a liberação.
Na região cervical e superior do ombro, o erro mais comum é alongar antes da liberação completa. A pressão sustentada sobre um ponto-gatilho do trapézio superior produz dor referida na região lateral do pescoço e na região temporal; a liberação é sinalizada por um amolecimento sob contato e uma redução dessa dor referida. Alongar antes desse sinal aparecer significa encontrar um músculo ainda em estado de contração. Na região lombar, os pontos-gatilho do quadrado lombar irradiam dor para a crista ilíaca e nádegas, e como o quadrado lombar fica temporariamente inibido neurologicamente logo após a liberação, o alongamento pós-liberação deve ser realizado em decúbito lateral, onde a gravidade auxilia, em vez de um alongamento em pé que exige estabilidade da coluna vertebral justamente do músculo que está sendo trabalhado.
Automassagem, ferramentas para pontos-gatilho e prática domiciliar
Os benefícios do trabalho com pontos-gatilho só se estendem para além da maca quando os pacientes compreendem a sequência. Ferramentas de automassagem para pontos-gatilho permitem que os pacientes simulem a compressão isquêmica em casa, mas a maioria não consegue monitorar a intensidade da pressão, sustentá-la adequadamente e, em seguida, realizar o alongamento subsequente sem treinamento específico. Pacientes que aprenderam o alongamento específico para cada músculo tratado e praticaram a transição durante a sessão conseguem replicá-lo em casa com resultados clinicamente relevantes.
Uma sequência prática para uso domiciliar: pressão sustentada no músculo alvo até que a dor local e referida comece a diminuir, geralmente dentro de 60 a 90 segundos, seguida, em 30 segundos, por um alongamento passivo mantido por 30 a 60 segundos e, em seguida, movimento ativo em toda a amplitude de movimento, de três a cinco vezes. A frequência recomendada é de duas a três vezes ao dia para casos agudos, reduzindo para uma vez ao dia à medida que os sintomas se estabilizam. A ordem não é negociável. Alongar antes da compressão é menos eficaz: o tecido contraído oferece resistência e o paciente sente desconforto sem alívio proporcional da dor.
Pressão, duração e completude de uma liberação pontual
A eficácia de qualquer alongamento subsequente depende do que foi efetivamente alcançado durante a compressão. Uma liberação superficial ou pontual que não se prolonga o suficiente para que a dor referida diminua deixa o músculo em um estado parcialmente contraído, e a janela de plasticidade subsequente é, consequentemente, mais estreita. Uma liberação completa é sinalizada por um amolecimento palpável da banda tensa, uma redução no padrão de dor referida e um relaxamento visível do músculo. Essas mudanças não são instantâneas: dependendo da cronicidade e da profundidade, uma liberação pode levar de 30 segundos a vários minutos.
Observo isso constantemente em terapeutas que são tecnicamente precisos, mas clinicamente impacientes. A posição de contato está correta. O vetor está certo. Contudo, a sustentação termina antes que o tecido responda, o que significa que o alongamento subsequente encontra um músculo que está apenas parcialmente pronto para recebê-lo. A sustentação deve terminar quando o tecido sinaliza prontidão, não quando o cronômetro atinge um número predefinido.
O desenvolvimento muscular se traduz em um protocolo de sessão completo.
Integrar alongamentos após a liberação de pontos-gatilho exige mais atenção à sequência do que tempo adicional. Uma liberação seguida imediatamente por um alongamento leva cerca de noventa segundos a mais por ponto. Em uma sessão que aborda quatro ou cinco pontos-gatilho ativos, isso representa sete ou oito minutos adicionais. O retorno em termos de amplitude de movimento duradoura, redução da recorrência da dor e reforço do valor do tratamento justifica essa prática.
Na RSM, este é o princípio ao qual retornamos no Curso de Terapia de Pontos-Gatilho: a técnica engloba toda a sequência, da palpação à liberação, do alongamento ao movimento ativo, e não apenas a compressão. A compressão desativa o ponto-gatilho. O alongamento consolida a mudança. Se qualquer uma dessas etapas for omitida, o resultado será inferior.
Pesquisa Atual em Massagem Terapêutica: O Que as Evidências Realmente Significam para a Prática Clínica
Existe um tipo específico de frustração que surge ao observar uma área que você respeita ser deturpada, seja por seus críticos ou por seus defensores mais entusiastas. Para aqueles de nós que atuam na interseção entre medicina esportiva e massagem, essa frustração tornou-se familiar. A massagem é uma das intervenções físicas mais antigas da medicina humana e, nas últimas duas décadas, acumulou uma base de evidências substancial o suficiente para merecer uma análise criteriosa. As revisões mais recentes em larga escala promoveram uma conversa mais honesta e, em última análise, mais útil sobre o que a pesquisa em massoterapia pode e não pode nos informar.
Uma ampla base de evidências com uma ressalva importante.
Em julho de 2024, o JAMA Network Open publicou o mapa de evidências mais abrangente sobre massoterapia para dor produzido nos últimos anos. Pesquisadores da Administração de Saúde de Veteranos (Veterans Health Administration) revisaram sistematicamente 129 revisões sistemáticas que abordavam a massagem para condições dolorosas em adultos, distribuídas em 13 categorias, desde dor lombar crônica e cervical até dor relacionada ao câncer e fibromialgia. Dessas revisões, apenas 17 atenderam aos critérios para inclusão no mapa de evidências. A principal conclusão foi direta: nenhuma evidência foi classificada como de alta certeza. Sete conclusões alcançaram certeza moderada, e todas apoiaram a posição de que a massoterapia é benéfica para o alívio da dor.
Isso não significa que a massagem terapêutica seja ineficaz, e essa distinção é extremamente importante. Baixa certeza indica que nossa confiança na estimativa do efeito é limitada, não que o efeito seja inexistente. O problema é metodológico. Quando pesquisas agrupam massagem sueca relaxante, liberação miofascial, trabalho de tecidos profundos e protocolos específicos de massagem clínica em uma única categoria de intervenção, os resultados tornam-se difíceis de interpretar para quem busca tomar decisões baseadas em evidências na prática clínica. O campo da massagem terapêutica e de recuperação opera com nuances clínicas consideravelmente maiores do que a maioria dos estudos atualmente realizados consegue capturar.
O que a pesquisa em massoterapia com certeza moderada realmente demonstra
As sete conclusões de certeza moderada abrangeram massagem para dor durante o parto, dor lombar crônica, dor no pescoço e diversas outras condições musculoesqueléticas. Em cada caso, a massagem apresentou associação benéfica com a redução da intensidade da dor em comparação com as condições de controle. Para populações com dor crônica, isso é clinicamente significativo: o efeito foi suficientemente consistente entre estudos independentes e grupos de participantes para resistir a uma rigorosa avaliação de qualidade.
O padrão revela uma história coerente, ainda que incompleta. A massoterapia produz benefícios clínicos significativos para dor, estresse e função física em uma ampla gama de condições. A base de evidências não é tão frágil a ponto de inviabilizar a prática; sua estrutura é inconsistente demais para gerar as conclusões de alta confiança que as revisões sistemáticas buscam produzir. Uma metanálise de 2025 publicada no Journal of Clinical Nursing, abrangendo 36 ensaios clínicos randomizados com 3.671 participantes, constatou que a massoterapia melhorou significativamente a dor, a qualidade de vida e a ansiedade em populações de pacientes com câncer, com um tamanho de efeito combinado de redução da dor de -0,51; contudo, a certeza da evidência permaneceu muito baixa pelas mesmas razões estruturais.
A neurociência da massagem terapêutica e suas explicações
Embora a literatura sobre ensaios clínicos ainda enfrente limitações metodológicas, a neurociência da massagem terapêutica tem avançado com muito mais vigor. É nesse campo que as pesquisas atuais estão produzindo seus resultados mais relevantes para a prática.
Ocitocina, receptores de pressão e o circuito da medula espinhal
Um estudo preliminar de 2026, que combinou modelos humanos e de camundongos, forneceu a explicação mecanicamente mais completa até o momento sobre como a massagem modula simultaneamente a dor e a recompensa tátil. A pesquisa demonstrou que a massagem desencadeia a liberação de ocitocina, que atua no corno dorsal da medula espinhal por meio de um circuito dependente do estado, modulando as vias ascendentes da dor ao agir tanto em neurônios espinhais excitatórios quanto inibitórios. Em participantes humanos, as respostas de bem-estar à massagem correlacionaram-se diretamente com os níveis endógenos de ocitocina. Isso explica por que a massagem com pressão moderada produz efeitos fisiológicos qualitativamente diferentes do toque leve. Trabalhos anteriores de Tiffany Field e colegas do Touch Research Institute estabeleceram que a pressão moderada aumenta a atividade vagal, reduz o cortisol e eleva a serotonina e a dopamina, enquanto o toque leve tende a produzir excitação simpática em vez de ativação parassimpática. Os dados do circuito espinhal de ocitocina fornecem o mecanismo a montante para o que antes havia sido observado apenas no nível dos resultados autonômicos e endócrinos.
A neuroimagem adicionou detalhes estruturais adicionais. A ressonância magnética funcional em repouso em populações com dor crônica documentou a normalização da conectividade dentro das redes de modo padrão e de saliência após intervenções de massagem com múltiplas sessões, com alterações que persistem em acompanhamentos tardios. A implicação é que a massagem terapêutica produz alterações neuroplásticas, e não apenas respostas fisiológicas transitórias.
Massagem clínica em oncologia: o que a pesquisa revela
A oncologia é um dos contextos clínicos mais relevantes para a massoterapia. O câncer e seus tratamentos causam dor, ansiedade, fadiga e danos à saúde musculoesquelética por meio de mecanismos que o tratamento farmacológico convencional muitas vezes não consegue abordar completamente. A metanálise de 2025 do Journal of Clinical Nursing, juntamente com uma análise de 2024 focada em pacientes com câncer de mama no pós-operatório, confirmou reduções significativas na dor e na ansiedade após a massoterapia. No entanto, ambas reconheceram o alto risco de viés na maioria dos estudos incluídos. A discrepância entre o sinal clínico e a certeza da evidência avaliada é consequência direta do desenho dos ensaios clínicos: populações heterogêneas, protocolos de massagem pouco especificados e mensuração inconsistente dos desfechos. Para aprimorar essa situação, é necessário que os massoterapeutas se envolvam mais no planejamento da pesquisa e que os pesquisadores desenvolvam taxonomias mais claras das intervenções de massagem que reflitam efetivamente a prática clínica.
O que isso significa para a saúde e a prática clínica?
Do meu ponto de vista, tendo treinado terapeutas na aplicação de massagem terapêutica e clínica baseada em evidências por muitos anos, a literatura recente comunica algo específico e prático, mesmo quando não oferece a prova definitiva que as manchetes costumam exigir.
A justificativa fisiológica para a massoterapia como intervenção legítima em saúde está agora substancialmente mais bem fundamentada em nível mecanístico do que há uma década. Compreendemos como a magnitude da pressão determina a resposta autonômica. Temos o circuito espinhal oxitocinérgico. Dispomos de dados de neuroimagem que demonstram que os efeitos de múltiplas sessões de massagem se estendem à conectividade cerebral em repouso. Essas descobertas mecanísticas fornecem à prática clínica uma base sólida, mesmo onde as evidências de grandes ensaios clínicos ainda são limitadas.
A principal descoberta prática da literatura recente é a relação dose-resposta. Pressão moderada por períodos adequados produz ativação parassimpática, liberação de ocitocina e redução do cortisol. Pressão leve não gera o mesmo perfil fisiológico. A frequência das sessões também é relevante: as alterações neuroplásticas e autonômicas sustentadas parecem exigir múltiplas sessões, e não avaliações isoladas. Terapeutas que atuam com pacientes com dor crônica, queixas musculoesqueléticas ou sintomas relacionados ao câncer possuem respaldo científico maior do que sugerem os índices de certeza. Conduzir essa discussão sobre evidências com precisão, sem exagerar na certeza, é uma habilidade clínica em si.
O terapeuta que compreende a via oxitocinérgica, que conhece o que o mapa de evidências abertas da JAMA Network revelou e o que não revelou, é um profissional mais qualificado e um defensor mais eficaz da área. Essa combinação de conhecimento técnico aprofundado e domínio da pesquisa é o que nosso Curso de Massagem Terapêutica visa desenvolver. A pesquisa ainda não atingiu o nível necessário. O caso clínico, quando compreendido cuidadosamente, é consideravelmente mais robusto do que as manchetes sugerem.
Diferenças entre a Liberação Miofascial Ativa e Passiva: Como Escolher a Ferramenta Adequada
Os terapeutas frequentemente se deparam com a distinção ativo/passivo logo no início de sua formação e a classificam como uma simples dicotomia: ativo significa que o paciente se move; passivo significa que ele permanece imóvel. Essa classificação é tecnicamente correta, porém quase totalmente inútil. A verdadeira questão clínica não é o que o paciente faz com o corpo, mas qual mecanismo fisiológico se busca ativar e se a abordagem terapêutica escolhida corresponde ao estado do tecido em questão. Equivocar-se nessa correspondência não apenas resulta em progressos mais lentos, como, em certos casos, não produz resultado algum, mantendo a dor do paciente exatamente onde começou.
Por que as técnicas de liberação passiva tratam a dor miofascial crônica de forma diferenciada?
Na liberação miofascial passiva, o paciente não realiza nenhuma ação. O tecido é levado a um ponto de restrição e mantido nessa posição por 90 segundos a três minutos, aguardando o relaxamento fascial em vez de um reflexo de proteção muscular. A ausência de esforço do paciente cria um ambiente neurológico no qual os sinais proprioceptivos concorrentes são silenciados, permitindo ao terapeuta detectar vetores de restrição sutis que a contração ativa mascararia.
Essa abordagem é adequada para restrições crônicas e globais, nas quais tecidos miofasciais densificados e aderentes requerem carga mecânica sustentada para sofrer alterações tixotrópicas. Um tecido mole que permaneceu restrito por anos não responderá a uma aplicação de pressão moderada por 30 segundos. Há também um benefício psicofisiológico: um paciente instruído a apenas respirar tem maior probabilidade de reduzir o tônus simpático, o que altera significativamente a resposta do tecido ao mesmo nível de pressão aplicada. Para pacientes com dor miofascial e sensibilização central significativa, o ambiente passivo não é mero paliativo, mas uma variável terapêutica genuína, e a própria terapia torna-se parte da reprogramação neurológica.
Liberação ativa e a lógica neuromuscular subjacente
A liberação ativa opera com uma lógica distinta. O tecido é levado a uma posição encurtada, o terapeuta estabelece um contato específico e o paciente se move em um arco de alongamento sob carga. A força de cisalhamento gerada entre o ponto de contato do terapeuta e o tecido em movimento rompe as aderências entre as camadas, não aguardando uma resposta de fluência, mas criando fricção controlada à medida que o músculo se alonga. Liberar as aderências miofasciais por meio do movimento, em vez de sustentação prolongada, é a principal distinção dessa abordagem.
A Active Release Technique (ART), amplamente utilizada em quiropraxia, medicina esportiva e fisioterapia, formaliza esse processo em um algoritmo de diagnóstico e tratamento. Os profissionais identificam zonas de restrição avaliando textura, rigidez e mobilidade, e aplicam protocolos de contato e movimento direcionados ao ciclo de trauma cumulativo: o acúmulo progressivo de microlesões que reduz a qualidade do tecido sem produzir eventos lesivos evidentes. Para atletas, essa abordagem oferece algo que o trabalho passivo não consegue replicar com a mesma eficiência. O alongamento excêntrico sob as mãos do terapeuta treina o tecido nas condições mecânicas que enfrentará durante o treinamento, desenvolvendo a tolerância funcional que a liberação passiva isoladamente não proporciona.
Avaliação da prontidão do tecido: quando cada abordagem, ativa ou passiva, é adequada
Ao longo de muitos anos trabalhando com atletas e pacientes fisicamente ativos, constatei que o erro clínico mais comum não é escolher a técnica errada, mas aplicar a técnica correta no momento inadequado. A liberação passiva aplicada durante uma resposta inflamatória aguda pode irritar ainda mais o tecido. A liberação ativa aplicada antes que uma lesão de tecido mole em processo de cicatrização tenha resistência suficiente pode romper a matriz de colágeno inicial. Compreender o espectro entre técnicas passivas e ativas não é, portanto, um exercício teórico; trata-se de uma decisão prática sobre a técnica de liberação, tomada durante o procedimento, com base nas informações que o tecido apresenta.
Uma estrutura mais útil do que "ativo versus passivo" é a prontidão do tecido. Na fase aguda, as abordagens passivas protegem a estrutura enquanto tratam as restrições fasciais que já se formam ao redor do local da lesão. À medida que a cicatrização progride, a liberação ativa começa a tratar as aderências específicas que se formam entre as camadas de tecido em recuperação, aquelas que, se não tratadas, tornam-se limitações crônicas que reduzem o desempenho meses depois.
Os principais fatores nessa decisão clínica incluem a gravidade da lesão, o limiar de dor à pressão do paciente no local afetado, se o principal fator limitante é a densificação do tecido ou a aderência do tecido cicatricial, e se o paciente consegue realizar movimentos controlados em toda a amplitude de movimento sem compensações. A dor que se intensifica com a carga ativa costuma ser o sinal mais claro para manter o repouso por mais tempo.
Como a RSM ensina o espectro da técnica de liberação
No Curso de Liberação Miofascial RSM, ensinamos ambas as abordagens como ferramentas complementares dentro de uma arquitetura de tratamento coerente. Uma sessão geralmente inicia com trabalho passivo: a tensão muscular diminui, o tônus global se estabiliza e a percepção proprioceptiva do terapeuta sobre o sistema fascial torna-se mais clara. A liberação ativa pode então ser introduzida com maior precisão, pois o tecido mole circundante já foi trabalhado.
O que diferencia as abordagens não é apenas a mecânica; é o que se solicita ao sistema nervoso do paciente. O trabalho passivo indica: solte, eu encontrarei a restrição. O trabalho ativo indica: mova-se e deixe o movimento revelar o que precisa ser modificado. Ambos solicitam uma liberação; utilizam, porém, alavancas fisiológicas distintas. A sofisticação clínica reside em saber qual alavanca corresponde a qual momento e em possuir a habilidade de palpação para perceber quando esse momento chegou.
A Ciência por Trás da Formação de Pontos de Gatilho: Da Crise Energética à Sensibilização Central.
Identificar, comprimir e liberar pontos-gatilho está ao alcance da maioria dos terapeutas experientes. Contudo, poucos conseguem explicar com precisão o que eles realmente são em nível celular. Essa lacuna é significativa, não porque a intuição clínica seja inferior à biologia molecular, mas porque compreender o mecanismo subjacente à patologia transforma a abordagem do tratamento, a priorização dos pacientes para técnicas específicas e a segurança com que se discute a dor miofascial com médicos do esporte e fisioterapeutas da equipe.
O que Travell e Simons estabeleceram
Janet Travell e David Simons dedicaram décadas ao mapeamento dos padrões de dor miofascial e à codificação do que denominaram pontos-gatilho miofasciais. Sua descoberta fundamental foi que um ponto-gatilho não é simplesmente um ponto sensível, mas sim um nódulo hiperirritável dentro de uma faixa tensa de músculo esquelético, com um padrão de dor referida previsível, reproduzível por compressão e capaz de gerar sintomas tanto locais quanto à distância.
Simons e Travell classificaram os pontos-gatilho em um espectro. Um ponto-gatilho ativo produz dor espontânea que geralmente se refere a um local distante. Já um ponto-gatilho latente é doloroso apenas quando estimulado mecanicamente, mas ainda assim restringe a amplitude de movimento e altera o recrutamento motor. Essa distinção é clinicamente relevante: os pontos latentes são muito mais prevalentes que os ativos, podem tornar-se ativos sob estresse físico ou psicológico e representam uma disfunção neuromuscular genuína mesmo na ausência completa de dor.
Sua primeira explicação mecanicista, a hipótese da crise energética, propôs que uma placa motora sobrecarregada libera acetilcolina (ACh) em excesso, produzindo despolarização sustentada anormal e contração persistente do sarcômero ao redor da zona da placa motora. Sem ATP suficiente para retornar o cálcio ao retículo sarcoplasmático, o músculo não consegue relaxar. A demanda metabólica aumenta, a compressão capilar reduz o fluxo sanguíneo e o ambiente local torna-se hipóxico e isquêmico. O músculo não gera energia suficiente para romper a contratura, que assim se mantém.
Esse modelo explicou a faixa tensa palpável, a sensibilidade local e por que o alongamento ou a compressão sustentada podem interromper o ciclo, alongando mecanicamente os sarcômeros contraídos e diminuindo a demanda de ATP.
O circuito de feedback que mantém o gatilho ativo
A hipótese do ponto-gatilho integrado, expandida em 2004 por Gerwin, Dommerholt e Shah, revelou uma cascata mais complexa. A isquemia não se limita a esgotar a energia; ela cria um ambiente local ácido. Essa acidez inibe a acetilcolinesterase (AChE), a enzima que normalmente remove a acetilcolina (ACh) da fenda sináptica. Com a AChE suprimida, a ACh permanece no local e a atividade da placa motora permanece anormalmente elevada. As condições ácidas também estimulam a liberação do peptídeo relacionado ao gene da calcitonina (CGRP), que inibe ainda mais a AChE e aumenta a expressão dos receptores de ACh na membrana pós-juncional, amplificando ainda mais o sinal.
O ciclo de feedback se fecha completamente: a isquemia leva à acidose, a acidose amplifica a sinalização da acetilcolina (ACh), a sinalização amplificada da ACh intensifica a contração do sarcômero e a contração intensificada agrava a isquemia. Essa é a diferença entre a formação de pontos-gatilho e a dor muscular comum após o exercício. Na maioria dos músculos, mecanismos de proteção interrompem essa cascata antes que ela se torne autossustentável. Na formação de pontos-gatilho, esses mecanismos falham.
A atividade do sistema nervoso simpático (SNS) adiciona uma camada significativa. Os receptores adrenérgicos na junção neuromuscular e no músculo esquelético respondem à ativação simpática por meio da constrição dos capilares e da potencialização da atividade anormal das placas motoras. Pacientes sob estresse psicológico contínuo ou com excitação autonômica cronicamente elevada parecem ser significativamente mais suscetíveis à formação de pontos-gatilho, independentemente da carga biomecânica. A atividade do SNS é um fator perpetuador, não um efeito secundário.
A química da dor no ponto
A hipótese ampliada permaneceu em grande parte teórica até que Jay Shah e seus colegas do NIH desenvolveram uma técnica de microdiálise capaz de coletar amostras de fluido intersticial de músculos humanos vivos em tempo real. Inserindo uma agulha fina no trapézio superior de indivíduos com pontos-gatilho ativos, latentes e sem pontos-gatilho, eles produziram o primeiro retrato bioquímico direto da dor miofascial em nível tecidual.
Os pontos-gatilho ativos apresentaram concentrações significativamente elevadas de substância P, CGRP, bradicinina, serotonina, norepinefrina, TNF-α, IL-1β e IL-6, juntamente com um pH local mensuravelmente mais baixo. Esses não são achados incidentais. A substância P e o CGRP diminuem o limiar de ativação dos nociceptores musculares, de modo que estímulos que normalmente seriam sub-limiar começam a gerar sinais de dor. A bradicinina ativa diretamente os nociceptores em concentrações muito baixas. As citocinas contribuem para a sensibilização periférica e podem induzir alterações estruturais no tecido da faixa tensa ao longo do tempo.
Os pontos latentes apresentaram um quadro intermediário: substâncias sensibilizantes elevadas acima do normal, mas não na mesma proporção que nos pontos ativos. Isso confirma que os pontos-gatilho latentes não são bioquimicamente inertes. Eles existem em um estado sensibilizado que representa uma patologia tecidual real, e não apenas um achado palpatório.
A equipe de Shah também documentou o que ocorre após uma resposta de contração local (RCL), a breve contração involuntária de fibras nervosas tensas que a inserção de agulhas e algumas técnicas manuais provocam de forma confiável. Após uma RCL, as concentrações de substância P e CGRP diminuíram significativamente no local ativo, alterando o ambiente bioquímico em direção ao perfil latente. Esta é uma das explicações mecanísticas mais claras para o motivo pelo qual as técnicas que provocam uma RCL de forma confiável tendem a produzir resultados superiores: elas modificam a química que impulsiona a sensibilização periférica, e não apenas a mecânica do tecido.
Como os pontos-gatilho desencadeiam a sensibilização central e a dor referida
A sensibilização periférica em um ponto ativo não permanece local. A entrada nociceptiva sustentada que atinge a medula espinhal reorganiza o processamento central da dor. Os neurônios do corno dorsal que recebem entrada prolongada do segmento muscular afetado tornam-se hiperexcitáveis: seus limiares de ativação diminuem, seus campos receptivos se expandem e os neurônios que antes respondiam apenas ao segmento diretamente afetado passam a responder à estimulação de regiões adjacentes.
Essa é a base neurofisiológica da dor referida. Os padrões característicos de dor referida que Travell e Simons mapearam de forma tão sistemática não são um mistério; são a consequência previsível da sensibilização central no corno dorsal da medula espinhal. Um ponto-gatilho no músculo infraespinhal gera dor anterior no ombro que pode mimetizar a patologia do manguito rotador. Um ponto nos músculos glúteos profundos pode reproduzir os sintomas da ciática. O terapeuta que compreende esse mecanismo tem muito menos probabilidade de tratar o local da dor relatada e muito mais probabilidade de localizar a fonte real da dor.
O CGRP desempenha um papel particularmente importante na transição da dor miofascial aguda para a crônica. Ele potencializa a atividade da ACh na placa motora (perpetuando o ponto-gatilho periférico), ao mesmo tempo em que aumenta as respostas do corno dorsal à substância P via receptor NK-1. Essa dupla ação, tanto periférica quanto central, faz do CGRP um mediador central do motivo pelo qual alguns pacientes desenvolvem dor generalizada a partir de um problema muscular localizado.
O que isso significa à mesa
Na RSM International Academy, ensino meus alunos a tratar cada ponto-gatilho como evidência do estado de todo o sistema do paciente. O ponto ativo revela informações sobre o histórico de carga do músculo, o estado autonômico do paciente, a qualidade de sua recuperação e o grau em que a sensibilização central já se instalou. Um paciente com sensibilização central bem estabelecida requer uma abordagem fundamentalmente diferente daquela utilizada para um atleta saudável se recuperando de sobrecarga de treinamento. Eliminar a fonte periférica pode ser necessário, mas raramente será suficiente por si só.
A síndrome da dor miofascial causada por pontos-gatilho ativos está entre as apresentações mais comuns e subdiagnosticadas na medicina esportiva. Pacientes com SDM apresentam dor difusa e migratória que piora com o estresse, não melhora com o repouso como ocorreria em lesões ligamentares e não apresenta alterações significativas em exames de imagem. A ciência por trás da formação de pontos-gatilho fornece ao médico uma estrutura explicativa precisa para essas apresentações.
Em populações atléticas, os pontos-gatilho latentes merecem atenção especial. Eles suprimem a produção de força, alteram os padrões de recrutamento muscular e sobrecarregam as estruturas adjacentes de maneiras que produzem lesões secundárias recorrentes, sem gerar dor espontânea. Identificar e tratar pontos-gatilho latentes nesses pacientes é um trabalho verdadeiramente profilático.
A compreensão dos mecanismos envolvidos também esclarece por que as técnicas manuais funcionam quando funcionam. Compressão, energia muscular e alongamento assistido visam alongar mecanicamente os sarcômeros contraídos e restaurar a perfusão capilar, operando com o mesmo princípio básico do agulhamento seco. Saber que o ambiente local em um ponto ativo é um verdadeiro ambiente inflamatório, e não meramente um local de disfunção mecânica, deve aprimorar a maneira como os terapeutas pensam sobre a seleção da técnica, a dosagem e a frequência do tratamento.
Tratamento preciso de pontos-gatilho
O curso de Terapia de Pontos-Gatilho da RSM International Academy é construído sobre essa base mecanicista. O currículo abrange toda a base de evidências para a formação de pontos-gatilho, protocolos de avaliação para distinguir pontos ativos de latentes, a importância clínica dos padrões de dor referida nos principais grupos musculares e a técnica prática fundamentada diretamente na fisiologia aqui descrita.
Simons e Travell construíram a estrutura. A pesquisa em microdiálise conferiu-lhe substância bioquímica. O que fazemos na RSM é traduzir isso em habilidade clínica precisa e reproduzível. A ciência por trás da formação de pontos-gatilho não é leitura introdutória; é o raciocínio que diferencia um terapeuta que alcança resultados duradouros daquele que apenas aplica pressão e espera pelo melhor.
Dicas de Estudo para Estudantes de Massagem em Nível Avançado
A maioria das orientações de estudo para massoterapia disponíveis online é direcionada a iniciantes que buscam se preparar para provas de anatomia. Basta consultar qualquer fórum de escolas de massagem para encontrar conselhos genéricos, tais como: faça boas anotações, utilize flashcards e durma adequadamente. Para fisioterapeutas, preparadores físicos, médicos ou massoterapeutas experientes matriculados em programas clínicos avançados, essas recomendações não estão incorretas, porém são irrelevantes. O desafio nesse nível não é absorver novas informações, mas integrar uma nova estrutura clínica a um conjunto de conhecimentos, hábitos e memória muscular já consolidados. Trata-se de uma tarefa cognitiva fundamentalmente distinta, que requer uma abordagem de estudo diferenciada.
Por que a experiência pode dificultar o aprendizado da massoterapia?
Profissionais experientes trazem vantagens genuínas a qualquer programa avançado: intuição clínica, compreensão da qualidade dos tecidos e sensibilidade corporal que nenhuma quantidade de aulas teóricas pode replicar. Contudo, a experiência também pode acarretar hábitos arraigados. Quando uma técnica é aplicada com sucesso por anos, o sistema nervoso consolida esse padrão profundamente. Introduzir um novo modelo, seja de liberação miofascial ou uma abordagem distinta para a mecânica articular, implica trabalhar contra esquemas motores e conceituais já estabelecidos.
Pesquisas em medicina esportiva demonstram consistentemente que atletas experientes que aprendem um padrão de movimento corrigido inicialmente apresentam desempenho inferior ao de iniciantes que o aprendem do zero. O padrão pré-existente entra em conflito com o novo. O mesmo ocorre com estudantes avançados de terapia: sua estrutura prévia resistirá à nova até que esta seja eventualmente integrada. A estratégia mais eficaz é tratar o novo material como um sistema paralelo, e não como um substituto. Estude-o inicialmente em seus próprios termos, construa a nova estrutura separadamente e, posteriormente, busque as conexões.
A Dupla Abordagem: Separando a Terapia Cognitiva da Terapia Prática
Os programas avançados de massoterapia transitam entre dois tipos de aprendizado fundamentalmente distintos: conhecimento declarativo (biomecânica, anatomia, patologia, lógica de avaliação) e conhecimento procedimental (execução de técnicas, palpação, raciocínio clínico em situações reais). Confundir esses dois tipos de aprendizado na abordagem de estudo é um dos erros mais comuns entre alunos com sólida formação prévia.
O conteúdo declarativo responde bem à repetição espaçada e à recuperação ativa. Utilize fichas de estudo, resumos breves escritos ou testes práticos elaborados por você mesmo. Estimule seu cérebro a recuperar informações em vez de apenas reler; a releitura aparenta ser produtiva, mas gera pouca retenção duradoura. O conhecimento procedimental, por sua vez, é construído por meio da repetição prática. Nenhum recurso de estudo, por melhor que seja, substitui as horas de contato. Para os componentes práticos de qualquer curso de massagem, sessões curtas e frequentes são mais eficazes do que blocos longos: vinte minutos de trabalho técnico focado, repetidos diariamente, são mais produtivos do que uma sessão de três horas no fim de semana. Se uma aula introduzir um novo protocolo de avaliação, o objetivo não é dominá-lo na sala, mas praticá-lo repetidamente ao longo da semana seguinte para que o movimento se torne recuperável em condições reais.
Lendo o corpo antes do livro didático
Uma das estratégias de estudo mais contraintuitivas para estudantes avançados de fisioterapia é utilizar a mesa de tratamento como principal recurso de aprendizado. Antes de ler o capítulo sobre o manguito rotador, palpe as estruturas. Sinta como o tecido se altera quando o ombro está em rotação interna versus externa. Em seguida, leia o capítulo.
Essa sequência aproveita a forma como o cérebro consolida informações espaciais e táteis. Quando você se depara posteriormente com a anatomia em formato escrito ou diagramático, está atribuindo um rótulo a uma sensação já codificada. A retenção torna-se substancialmente mais forte. É assim que o raciocínio clínico em massagem funciona na prática: a informação sobre o tecido chega primeiro, e a estrutura conceitual organiza o que as mãos encontraram. As sequências de avaliação em nosso Curso de Massagem Terapêutica são construídas exatamente com base nesse princípio, com a técnica e a exposição do tecido precedendo a estrutura explicativa.
Dicas de estudo para massoterapia: priorizando como profissional clínico
A maioria dos alunos de programas avançados também são profissionais clínicos atuantes. Um plano de estudos realista não se baseia em maximizar as horas de estudo, mas em preservar a qualidade de um número menor de horas. Priorize o conteúdo que conecta a teoria à tomada de decisões clínicas. Em um programa de massoterapia, compreender a lógica biomecânica por trás dos testes de avaliação é mais importante para a competência a longo prazo do que memorizar os nomes dos testes. Os nomes podem ser revisados antes da prova; o raciocínio, uma vez compreendido de fato, reestrutura a forma como você avalia cada cliente pelo restante da sua carreira.
Fundei a RSM porque acreditava que existia uma lacuna entre o que a formação padrão em massoterapia oferece e o que o trabalho clínico em medicina esportiva realmente exige. Cada aluno que passa por esta escola traz consigo um conhecimento prévio genuinamente valioso, e cada um se depara com conteúdo que desafia o que pensava já saber. A recomendação de estudo mais confiável que posso oferecer a qualquer profissional experiente é esta: leve a sério o que você ainda não sabe. As lacunas no conhecimento de um especialista são frequentemente menos visíveis do que as de um iniciante e, muitas vezes, mais impactantes. A formação avançada em massoterapia não consiste em acumular mais técnicas, mas em construir a arquitetura conceitual que permite compreender por que uma técnica funciona, quando ela é indicada e o que fazer quando não funciona.
A História da Massagem Ortopédica: Como uma Linhagem Clínica Remodelou a Profissão
Há um momento específico na carreira da maioria dos terapeutas experientes em que percebem que o que aprenderam na faculdade não abarcava toda a complexidade da prática. As habilidades manuais foram treinadas. Os movimentos, memorizados. Contudo, o raciocínio e a lógica diagnóstica por trás da aplicação de uma técnica específica a um tecido determinado em uma direção específica frequentemente estavam ausentes. Essa lacuna reflete uma divisão histórica genuína: a longa separação entre massagem e medicina, e o processo gradual e laborioso de integrá-las.
Durante a maior parte da história registrada, essa separação não existiu. Médicos gregos e Galeno integraram explicitamente a massagem à prática clínica. Foi a ascensão da medicina institucional no início da era moderna na Europa que relegou as técnicas manuais ao domínio dos curandeiros populares, e a massagem terapêutica se desvinculou do pensamento científico. A "Cura Sueca pelo Movimento", de Per Henrik Ling, no século XIX, iniciou a reversão desse processo, fundamentando a intervenção física na anatomia e fisiologia. A virada clínica decisiva ocorreu posteriormente e a partir de uma direção mais inesperada.
A Virada Diagnóstica na Terapia de Tecidos Moles
James Cyriax nasceu em Londres em 1904, em uma família que parecia destinada a produzi-lo: seu avô materno foi uma figura proeminente no Instituto Real Central de Ginástica de Estocolmo, e seus pais eram ambos médicos. Formado no Hospital St. Thomas em 1929, Cyriax identificou precocemente um problema largamente ignorado pela comunidade médica: os ortopedistas conseguiam diagnosticar lesões visíveis em radiografias, mas não dispunham de um sistema confiável para a vasta categoria de queixas de tecidos moles que causavam dor e disfunção sem evidências radiográficas. Tendões, ligamentos e cápsulas eram invisíveis para os métodos diagnósticos da época. Pacientes com condições legítimas, muitas vezes incapacitantes, frequentemente ouviam que seus problemas eram intratáveis ou imaginários.
Sua resposta foi o teste de "tensão seletiva do tecido": um método sistemático de aplicação de movimentos passivos e ativos para identificar qual tecido estava gerando os sintomas. A dor reproduzida com movimento ativo em uma direção e passivo na direção oposta indicava uma lesão em tecido contrátil. A dor na mesma direção, tanto com movimento ativo quanto passivo, apontava para uma estrutura inerte, como ligamento ou cápsula. Ao isolar o tecido por meio da análise do movimento, Cyriax conseguia localizar a lesão sem exames de imagem e direcionar o tratamento adequadamente.
Cyriax e a Ciência da Manipulação de Tecidos Moles
Em 1938, fundou o primeiro Departamento de Medicina Ortopédica do Hospital St. Thomas. Sua abordagem terapêutica centrava-se em três métodos não cirúrgicos: manipulação articular, fricção transversa profunda na direção das fibras do tendão ou ligamento afetado e injeção. A técnica de fricção era aplicada perpendicularmente às fibras do tecido para romper aderências fibrosas e preservar a mobilidade do tecido no local exato da lesão. O tratamento só poderia ser tão eficaz quanto a avaliação que o precedia.
Seu livro Textbook of Orthopaedic Medicine, publicado pela primeira vez em 1947, tornou-se uma referência fundamental na fisioterapia por décadas. Mais importante ainda, o modelo de Cyriax reposicionou o fisioterapeuta como um profissional de diagnóstico, e não apenas como um executor de protocolos. A Federação Internacional de Fisioterapeutas Ortopédicos Manipulativos, fundada em 1974, foi uma consequência institucional direta dessa abordagem.
Massagem Desportiva e a Linhagem Médica
A integração da massagem clínica na medicina esportiva ocorreu paralelamente. Preparadores físicos já utilizavam a massagem empiricamente há muito tempo, mas a massagem esportiva como disciplina clínica exigia uma base teórica que conectasse a técnica à fisiologia dos tecidos e ao mecanismo da lesão. Em meados do século XX, profissionais que trabalhavam com atletas de competição aplicavam os princípios de avaliação de Cyriax ao contexto esportivo. Um velocista com dor lateral no joelho necessitava de um diagnóstico específico do tecido antes de receber qualquer tratamento. Lesões esportivas envolvendo tendões e ligamentos tornaram-se uma aplicação primária para técnicas transversais direcionadas, e a área incorporou a orientação diagnóstica que tornou essas técnicas racionalmente aplicáveis, em vez de meramente empíricas.
Janet Travell e David Simons reforçaram essa direção com seu trabalho fundamental sobre pontos-gatilho miofasciais em 1983, fornecendo aos profissionais um vocabulário e um mecanismo fisiológico para a dor referida e a disfunção muscular que há muito resistiam a uma descrição sistemática. Os benefícios de tratar lesões neuromusculares específicas, em vez de abordar os músculos de forma global, foram progressivamente corroborados por evidências clínicas.
O que os Massoterapeutas Herdaram
O trabalho de Whitney Lowe, no início dos anos 2000, trouxe a estrutura de avaliação ortopédica diretamente para os massoterapeutas, preenchendo uma lacuna que se ampliava há décadas: aqueles com formação em diagnóstico frequentemente careciam de habilidades manuais avançadas, enquanto aqueles com essas habilidades frequentemente não dispunham da estrutura de avaliação necessária para direcioná-las adequadamente. Essa convergência representa o que a massoterapia rigorosa representa em sua forma mais eficaz: técnica manual fundamentada no raciocínio clínico, aplicada a lesões teciduais especificamente identificadas.
Acredito que o que essa linhagem ensina, em última análise, é que a separação entre avaliação e tratamento sempre foi o problema central da área. A contribuição de Cyriax foi insistir que a técnica precisava ser direcionada precisamente ao tecido patológico, o que implicava que o tecido deveria ser identificado previamente. Cada avanço subsequente tem sido uma elaboração desse princípio.
Na RSM International Academy, ensinamos a partir dessa linhagem clínica. O Curso de Massagem Ortopédica que oferecemos é um treinamento em raciocínio clínico e avaliação, não uma coleção de técnicas avançadas. A saúde do paciente é melhor atendida por um raciocínio mais preciso acerca de qual tecido necessita de tratamento, por que está produzindo sintomas e qual intervenção será mais eficaz para tratar a patologia subjacente. Essa sequência – Onde está a lesão? Qual tecido? Do que ele precisa? – é a herança que qualquer profissional que leve este trabalho a sério deve reivindicar.
O Papel das Técnicas de Respiração Durante a Liberação Miofascial
A interação entre as mãos do terapeuta e o tecido do paciente raramente é uma comunicação silenciosa. Para nós, profissionais da medicina esportiva, sabemos que a eficácia do nosso trabalho depende de mais do que apenas mecanismos mecânicos; depende do sistema nervoso autônomo. Ao observar um profissional realizando um trabalho complexo de terapia manual, minha primeira análise recai sobre as costelas. Se a caixa torácica estiver rígida, é provável que o tecido esteja em estado de defesa.
A terapia manual é uma intervenção tanto neurológica quanto mecânica. Se o paciente prende a respiração, ele resiste à técnica, criando uma barreira neurológica à liberação. Na RSM International Academy, ensinamos que, para conduzir um paciente de um estado simpático de "luta ou fuga" para um estado parassimpático de "repouso e digestão", o terapeuta deve controlar a respiração. Consequentemente, a integração de técnicas respiratórias durante a liberação miofascial é um requisito clínico para alcançar resultados de alto nível.
Conexão Miofascial do Diafragma
O diafragma não é apenas uma bomba de ar; é um centro de continuidade fascial. Anatomicamente, os pilares do músculo diafragma estendem-se inferiormente para se inserirem nas vértebras lombares, onde se interdigitam com as fibras do músculo psoas maior. Essa relação miofascial do diafragma significa que cada respiração exerce uma influência mecânica direta sobre a região profunda do core e a coluna lombar. Quando um terapeuta trata a cintura pélvica, ele está interagindo indiretamente com o sistema respiratório.
Em minha experiência, muitos casos de dor crônica no quadril ou nas costas são perpetuados por um diafragma disfuncional. Se o músculo estiver hipertônico, limita a excursão torácica e força o corpo a depender de músculos acessórios no peito e na garganta. Essa alteração mecânica leva a padrões respiratórios "ascendentes", reforçando a tensão nos músculos escalenos. Ao tratar o diafragma por meio de intervenção manual, influenciamos a fáscia visceral e parietal de todo o tronco.
Alterando os Estados Autonômicos por Meio da Respiração Nasal
A distinção entre respiração bucal e respiração nasal possui um peso fisiológico significativo. A respiração nasal aumenta a produção de óxido nítrico, um vasodilatador que melhora o fluxo sanguíneo local. Crucialmente, ela estimula o recrutamento dos lobos inferiores dos pulmões, onde se encontram receptores sensíveis ao sistema parassimpático. Em contraste, a respiração oral rápida está frequentemente associada à respiração torácica, sinalizando ao hipotálamo para manter o tônus simpático.
Frequentemente, oriento o paciente a manter a boca fechada para aliviar a tensão. Isso induz o que Gellhorn descreveu como "sintonia trofotrópica". Do ponto de vista bioquímico, a respiração nasal lenta facilita o efeito Bohr. À medida que o paciente retém uma quantidade ligeiramente maior de dióxido de carbono por meio de expirações mais lentas, o pH sanguíneo diminui, reduzindo a afinidade da hemoglobina pelo oxigênio. Isso permite que o oxigênio seja liberado de forma eficiente nos tecidos periféricos que estamos manipulando.
Integrando Exercícios Respiratórios à Terapia Manual
O domínio clínico exige a sincronização da pressão com o ritmo do paciente. Um profissional experiente utiliza exercícios respiratórios para estimular a abertura dos tecidos, em vez de forçá-los. Por exemplo, durante uma respiração profunda longitudinal, posso solicitar uma inspiração de quatro segundos seguida de uma expiração de seis segundos. A expiração prolongada é o período em que a influência inibitória do nervo vago é mais intensa.
- Liberação Coordenada: aplique o contato inicial durante a inspiração para "encontrar" a tensão.
- Fase de Fusão: aumente a profundidade durante a expiração à medida que os fusos musculares se tornam menos reativos.
- Pausa e Reinicialização: mantenha a posição estática por alguns minutos para permitir que a fáscia transite de um estado gelatinoso para um estado sólido.
Essas técnicas miofasciais são essenciais para pacientes com histórico de trauma que resistem à massagem tradicional.
Otimizando a Saúde dos Tecidos e o Domínio Profissional
A saúde musculoesquelética depende da capacidade de transitar fluidamente entre tensão e relaxamento. Os profissionais devem reconhecer os sinais sutis dessa mudança. Quando a pele se abre com uma leve resposta histamínica ou o paciente engole, a garganta e as estruturas viscerais estão relaxando.
Para aqueles interessados nessas intersecções avançadas entre fisiologia e habilidade, o Curso de Liberação Miofascial da RSM oferece a base anatômica profunda necessária para dominar essas intervenções.
Embora os pacientes possam tentar a liberação miofascial em casa, muitas vezes não possuem a consciência necessária para monitorar a respiração, resistindo à dor causada pelo instrumento. Como terapeutas, fornecemos a regulação externa que permite ao paciente, eventualmente, autorregular-se. A integração da respiração sincronizada proporciona benefícios específicos:
- Dessensibilização: inalações profundas reduzem a ativação nociceptiva nos receptores intersticiais.
- Dinâmica dos Fluidos: as mudanças de pressão movimentam a linfa através dos tecidos moles.
- Propriocepção: concentrar-se na respiração aprimora os mapas sensoriais do cérebro em áreas específicas.
Em última análise, a integração de práticas de respiração consciente assegura que as mudanças promovidas sejam duradouras. Não estamos apenas mobilizando o tecido mole; estamos recalibrando a forma como o sistema nervoso o controla.
Integração do Movimento com a Terapia Manual para Eficácia Clínica
A tradicional separação entre a maca e o chão da academia representa uma restrição artificial que há muito tempo orienta a prática clínica. No modelo convencional, o paciente recebe uma técnica de terapia manual de forma passiva e, em seguida, é encaminhado para um espaço distinto para realizar exercícios corretivos. Essa separação pressupõe que o sistema nervoso trate a manipulação estrutural e o controle motor como eventos independentes. Minha experiência em medicina esportiva indica o contrário. Ao segmentar o organismo em compartimentos passivos e ativos, negligenciamos uma realidade biológica fundamental: a adaptação celular e o mapeamento neurológico ocorrem com maior eficácia quando a ação dinâmica e o toque acontecem simultaneamente.
Na RSM International Academy em Chiang Mai, nossa filosofia enfatiza que o profissional não é apenas um especialista em estruturas moles, mas um facilitador da mudança neurológica. Minha experiência demonstra que os atletas mais resilientes são aqueles cujos terapeutas estabelecem a conexão entre a liberação estática e a carga funcional. Integrar a terapia manual com o engajamento ativo não é uma escolha estilística; trata-se de uma necessidade fisiológica para a recuperação a longo prazo.
A Evolução da Fisioterapia e das Modalidades Passivas
A transição de modalidades puramente passivas para protocolos integrados reflete uma compreensão mais profunda da mecanotransdução. Durante décadas, a fisioterapia baseou-se frequentemente na intervenção do fisioterapeuta sobre o paciente. Embora essas intervenções proporcionem alívio temporário, muitas vezes não conseguem modificar os padrões motores subjacentes que causaram a disfunção, devido à ausência de integração sensório-motora.
Quando um profissional aplica pressão em um músculo, ele comunica-se com o sistema nervoso central. Se o paciente permanece imóvel, o cérebro recebe um sinal de segurança, o que é valioso para o controle da dor aguda. Contudo, se essa mesma intervenção terapêutica manual for aplicada enquanto o indivíduo realiza uma contração excêntrica lenta e controlada, o cérebro é compelido a reorganizar seu mapeamento daquela estrutura sob tensão. Esse estímulo simultâneo promove uma mudança mais robusta no córtex motor, assegurando que os ganhos estruturais sejam transferidos para a vida diária do paciente. Devemos alterar nossa abordagem para reconhecer que, se o cérebro não perceber a utilidade de uma nova amplitude de movimento durante uma ação intencional, ele simplesmente redefinirá o tônus muscular ao seu estado anterior assim que o paciente se levantar.
Reeducação Neuromuscular por Meio de Técnicas Refinadas
As técnicas convencionais geralmente focam na "liberação" mecânica da fáscia. Embora as estruturas biológicas se modifiquem sob carga, o principal fator que impulsiona a melhora da amplitude de movimento é a receptividade do sistema nervoso a essa amplitude. Ao incorporar ações intencionais, exploramos os princípios da facilitação neuromuscular proprioceptiva e da inibição recíproca em tempo real.
Considere uma cadeia posterior restrita. Um profissional pode dedicar vinte minutos realizando deslizamento longitudinal profundo nos músculos isquiotibiais. Isso provavelmente aumentará temporariamente o fluxo sanguíneo local. Entretanto, se modificarmos esse tratamento para incluir extensão e flexão ativas do joelho durante a aplicação de pressão, ativamos os fusos musculares e os órgãos tendinosos de Golgi de forma mais eficaz. Isso cria um estado de "liberação ativa" no qual o indivíduo aprende a controlar a nova amplitude de movimento à medida que ela é desenvolvida.
A complexidade desse trabalho exige um elevado nível de conhecimento anatômico. É necessário compreender não apenas a origem e a inserção de uma estrutura, mas também seu comportamento sob diferentes parâmetros de carga. Esse nível de detalhamento é um componente essencial do nosso Curso de Massagem Profunda, onde ultrapassamos protocolos simples para analisar o sistema humano como uma entidade integrada e dinâmica.
Abordando a Dor Crônica por Meio do Envolvimento Ativo
A dor crônica frequentemente envolve distorção cortical, na qual a representação cerebral de uma parte do corpo torna-se imprecisa. Nesses casos, a sensação dolorosa está menos relacionada a um dano real ao tecido e mais a uma ameaça percebida. A terapia passiva pode, por vezes, reforçar esse ciclo, confirmando a crença do paciente de que está "quebrado" e necessita que alguém o "conserte".
Ao integrar ações intencionais, devolvemos o controle ao paciente. Quando os pacientes experimentam movimentos sem dor enquanto um profissional de saúde oferece suporte tátil, o cérebro recebe um poderoso sinal corretivo. O toque tátil funciona como um "sinal de segurança", permitindo que o indivíduo explore amplitudes de movimento anteriormente evitadas. Isso é particularmente eficaz para:
- Reduzir crenças de medo e evitação associadas a lesões nos discos lombares.
- Restaurar a propriocepção na instabilidade crônica do tornozelo.
- Melhorar o deslizamento e a mecânica dos nervos em casos de compressão periférica.
- Normalizar o tônus de repouso de uma estrutura mantida em guarda protetora.
- Restabelecer a conexão entre a respiração e a estabilização do core durante a carga.
O objetivo é abandonar a ideia de "romper aderências" e passar a "reeducar o sistema". As estruturas biológicas não se "derretem" simplesmente sob nossas mãos; em vez disso, o sistema nervoso opta por relaxar a tensão porque o ambiente é percebido como seguro e o movimento é sustentado.
Desenvolvendo um Tratamento para a Longevidade Cinética
Um plano de tratamento bem-sucedido deve considerar a realidade de que os seres humanos são organismos dinâmicos. Ao avaliar meus pacientes, observo seu potencial cinético. Para aprimorar esse potencial, devemos utilizar técnicas que reflitam as demandas de suas vidas. Se o paciente é maratonista, sua terapia manual deve, eventualmente, incluir as cargas excêntricas e os padrões rítmicos inerentes à corrida.
Isso exige que o profissional se movimente confortavelmente ao redor da maca. Não é mais suficiente que os pacientes permaneçam imóveis por sessenta minutos. Podemos iniciar com trabalho passivo para reduzir a tensão muscular excessiva, mas a sessão deve evoluir para uma participação ativa. Essas técnicas de movimento garantem que o indivíduo saia da clínica não apenas se sentindo mais "solto", mas também mais estável e funcional. A intervenção manual atua como um catalisador, enquanto a ação dinâmica cristaliza a mudança, essencialmente "fixando" a nova amplitude de movimento na memória de longo prazo do sistema.
Integração da Terapia Manual no Desempenho Atlético
Na medicina esportiva profissional, a eficiência é fundamental. Necessitamos de intervenções que produzam resultados funcionais imediatos. O trabalho manual auxilia na eliminação de resíduos metabólicos, mas se for excessivamente passivo, pode causar desconexão do atleta com sua força. Ao aplicarmos técnicas manuais baseadas na ação, preservamos a integridade da conexão neuromuscular, tratando as restrições sem "desativar" o impulso motor do atleta.
Nosso papel é utilizar as mãos para proporcionar a estabilidade que o cérebro busca e, em seguida, solicitar ao atleta que gere força. Assim que o cérebro percebe segurança, o "freio" é liberado e o desempenho melhora instantaneamente.
- Avalie a principal restrição motora por meio de triagem funcional.
- Aplique pressão tátil direcionada às estruturas hiperativas.
- Oriente o indivíduo a realizar um movimento lento e intencional dentro da amplitude de movimento restrita.
- Aumente progressivamente a velocidade ou a intensidade da ação conforme o sistema nervoso se adapta.
- Realize novo teste do padrão funcional para confirmar a integração neurológica.
Esse raciocínio clínico é exatamente o que ensinamos na RSM. Desejamos que nossos alunos compreendam o porquê por trás do quê. Não estamos apenas aplicando uma técnica; estamos ajustando uma máquina complexa.
O Papel da Terapia Manual na Prática Moderna
O panorama da fisioterapia e do trabalho prático está em transformação. Estamos deixando para trás a era do "guru" e avançando para uma era de cuidados centrados no paciente e baseados em evidências. Nesse contexto moderno, o especialista deve ser, simultaneamente, anatomista, neurocientista e preparador físico.
A integração do trabalho tátil com a ação dinâmica constitui a ponte entre essas funções. Isso nos permite respeitar a complexidade biológica, ao mesmo tempo em que proporcionamos resultados tangíveis. O ambiente clínico deve ser encarado como um laboratório para exploração neurológica. Cada vez que colocamos as mãos em um paciente, realizamos um experimento: "Se eu fornecer este estímulo aqui, como o sistema responderá ali?". Ao adicionarmos movimento a esse experimento, os dados obtidos tornam-se muito mais valiosos. Observamos como o tecido se comporta sob tensão e como os padrões respiratórios do paciente se alteram em resposta à pressão.
Essa filosofia integrativa é a marca registrada da RSM International Academy. Não ensinamos massagem isoladamente; ensinamos como um componente vital de uma estrutura abrangente de medicina esportiva. O futuro do trabalho manual não reside em técnicas mais vigorosas, mas na sinergia entre as mãos do terapeuta e o movimento intencional do paciente. Essa sinergia cria uma experiência sem dor, que é o objetivo final de qualquer intervenção clínica. Dominar esse equilíbrio significa facilitar a capacidade humana de movimento sem esforço, eficiente e resiliente.
Instruções de Cuidados Pós-Massagem: O Que as Evidências Realmente Demonstram
A maioria dos profissionais entrega aos seus pacientes uma folha impressa com instruções de cuidados pós-tratamento sem refletir adequadamente. Beba água. Descanse. Evite exercícios extenuantes. Essas orientações foram fotocopiadas tantas vezes que a fonte original foi esquecida. O que se perde nessa repetição é o raciocínio clínico por trás de cada recomendação e, mais importante, os pontos em que as orientações comuns divergem das evidências científicas.
O período pós-massagem não é passivo para o corpo. As orientações fornecidas ao final da sessão influenciam o quanto do benefício a pessoa realmente retém. Encarar os cuidados pós-massagem como uma mera lista de verificação é perder o ponto principal. Trata-se, na verdade, da fase final do tratamento.
Por que o período pós-massagem é importante para a recuperação muscular
A terapia manual desencadeia uma cascata de alterações fisiológicas. A pressão mecânica sobre os tecidos moles promove a circulação local, auxilia a drenagem linfática e atenua a sinalização inflamatória que causa a dor pós-exercício. Uma revisão sistemática de 2017, publicada na Frontiers in Physiology, constatou que a massagem reduziu os níveis séricos de creatina quinase (CK), um marcador de dano muscular. Um estudo publicado na Science Translational Medicine demonstrou que a massagem pós-exercício aumentou a expressão de PGC-1α e reduziu a de NF-κB, um importante fator da sinalização inflamatória.
Essas descobertas sugerem que a massagem, quando aplicada corretamente, realiza um trabalho biológico significativo. Se as escolhas feitas nas horas seguintes à sessão reforçam ou prejudicam esse trabalho é uma questão que o acompanhamento pós-massagem responde diretamente.
Hidratação: útil, mas não pelos motivos frequentemente citados.
A recomendação de "beber água para eliminar toxinas" é um dos mitos mais persistentes na área da massagem. Os subprodutos metabólicos são eliminados continuamente pelo fígado e pelos rins, sem necessidade de ingestão adicional de líquidos. O que a hidratação realmente promove é a fisiologia normal dos tecidos; músculos e estruturas fasciais dependem de um nível adequado de fluidos para manter a flexibilidade, e o aumento da atividade circulatória após uma sessão de massagem torna isso relevante. Essa é uma razão válida para manter-se hidratado após a sessão, sem qualquer mistério.
A ingestão normal de líquidos, guiada pela sede, é suficiente para a maioria das pessoas. Atletas em treinamento intenso, ou qualquer pessoa que tenha realizado trabalho pesado em clima quente, podem precisar ser mais criteriosos. A recomendação permanece válida; apenas a explicação deve ser atualizada.
Terapia com calor, banhos de sal de Epsom e cuidados baseados na temperatura.
O momento adequado é mais importante do que a maioria das instruções de cuidados pós-massagem reconhece. Imediatamente após uma massagem profunda ou esportiva, os tecidos locais costumam apresentar uma leve reação. Aplicar calor intenso em uma área já hiperêmica pode amplificar essa reação. Um banho morno, em vez de quente, é mais apropriado para a primeira noite. Um banho de imersão com sais de Epsom é uma opção razoável: a água morna promove o relaxamento e o sulfato de magnésio tem baixa probabilidade de causar danos, mesmo que as evidências sobre a absorção sistêmica pela pele ainda sejam inconclusivas.
A terapia com calor torna-se mais relevante no segundo dia, quando a reação inicial diminui e qualquer tensão residual nos músculos pode se beneficiar de um aquecimento suave. Por outro lado, a aplicação de frio raramente é justificada após uma massagem, a menos que haja intenção de tratar uma lesão. O frio reduz a circulação e atenua a resposta tecidual local que a massagem visa especificamente promover.
Como lidar com a dor muscular após a massagem
A dor muscular após a massagem segue um padrão quase idêntico ao da dor muscular tardia causada pelo exercício: geralmente atinge o pico em torno de 24 horas e desaparece em 48 horas. A resposta adequada não é farmacológica. O uso de anti-inflamatórios não esteroides (AINEs) para aliviar o desconforto muscular após a sessão é contraproducente, pois as prostaglandinas fazem parte do processo normal de reparação que o tratamento visa promover. Movimentos suaves são a melhor intervenção; uma caminhada de 20 minutos ou exercícios leves de mobilidade na manhã seguinte mantêm a circulação ativa e preservam os ganhos de amplitude de movimento obtidos com o tratamento, sem provocar mais dor.
Em relação ao exercício, a recomendação padrão de "nenhuma atividade extenuante" é razoável, porém imprecisa. O que se busca evitar é a sobrecarga excêntrica de alta intensidade dentro do período de 24 horas, e não o movimento em geral. Essa distinção é importante: uma orientação de repouso absoluto é contraproducente para um atleta com treino marcado para a tarde. O contexto determina a recomendação, e é por isso que um fisioterapeuta competente comunica os cuidados pós-treino de forma específica, e não genérica.
É importante desencorajar o consumo de álcool no período imediatamente posterior à sessão. Por ser vasodilatador, ele agrava o aumento da atividade circulatória após a massagem e prejudica a qualidade do sono, que é um dos momentos mais produtivos após o tratamento.
Sono, consultas subsequentes e o contexto mais amplo
Se há uma recomendação pós-massagem que é cronicamente subestimada, é a do sono. A ativação parassimpática que uma massagem bem executada produz é um estado fisiológico, não uma impressão subjetiva, e abre uma janela favorável para os processos de reparação tecidual que ocorrem predominantemente durante a noite. Ir para a cama em horário adequado após a sessão é uma continuação do tratamento.
Para agendar consultas subsequentes, a resposta em 48 a 72 horas é o indicador mais útil. Dor que persiste por mais de 48 horas sugere uma massagem muito profunda ou um intervalo muito curto entre sessões. Uma melhora sentida imediatamente, mas que desaparece em poucos dias, indica a necessidade de sessões mais frequentes a curto prazo, ou a presença de fatores como carga de treinamento, postura ou sono que a massagem isoladamente não consegue resolver.
Comunicar os cuidados pós-operatórios como parte da interação clínica.
Para terapeutas, fornecer orientações pós-tratamento faz parte do tratamento, e não é uma nota administrativa ao final da consulta. Instruções vagas e genéricas minam a confiança. Orientações específicas e fundamentadas fisiologicamente reforçam a relação terapêutica e aumentam a probabilidade de adesão, especialmente com pacientes de medicina esportiva ou atletas de alto rendimento que são céticos em relação a qualquer conteúdo que pareça originado de um folheto de bem-estar.
As habilidades envolvidas na compreensão de como a massagem interage com o tecido, como a liberação de pontos-gatilho afeta os padrões de dor local e referida, e como os cuidados pós-tratamento prolongam os efeitos de uma sessão são todas expressões da mesma competência clínica e são fundamentais para o Curso de Terapia de Pontos-Gatilho da RSM. O acompanhamento pós-tratamento não é um folheto informativo. É medicina esportiva aplicada.
Massagem Desportiva para Diferentes Tipos de Corpo: Por Que um Único Protocolo Nunca é Suficiente.
Um remador competitivo e um corredor de trilha de longa distância podem apresentar flexores do quadril encurtados e cadeias posteriores sobrecarregadas. Tratá-los da mesma forma quase certamente resultará em atendimento inadequado para um deles. A mecânica que impulsiona a fadiga, os padrões compensatórios adotados por seus sistemas nervosos e as características dos tecidos que você encontra sob suas mãos são moldados por anos de sobrecarga específica do esporte. A massagem esportiva, quando bem aplicada, começa aqui: com o reconhecimento de que a variação estrutural não é uma complicação, mas sim o fato clínico central.
Fundei a RSM International Academy com base no princípio de que as mãos de um terapeuta são tão inteligentes quanto o modelo por trás delas. Ler o tecido é inseparável de compreender como esse tecido chegou ao seu estado atual. O que se segue é uma estrutura que explica como a morfologia, a fase de treinamento e a técnica interagem – e por que adaptar sua abordagem ao corpo à sua frente não é mera personalização, mas sim um pré-requisito fundamental para uma terapia eficaz.
Tipos de corpo e a arquitetura da carga atlética
Diferentes composições corporais criam ambientes mecânicos fundamentalmente distintos. Um atleta predominantemente mesomórfico, com alta densidade muscular e acostumado a produzir alta força, apresenta tecidos que respondem à pressão de maneira muito diferente daqueles de um atleta de resistência magro, cujos músculos são treinados para eficiência aeróbica em vez de força máxima. Essas diferenças vão além do volume: a distribuição dos tipos de fibras, a densidade fascial, a hidratação dos tecidos e o limiar neurológico no qual um músculo se protege contra a carga aplicada variam significativamente.
Na prática, a profundidade da pressão e a velocidade da técnica devem ser calibradas de acordo com o que o tecido realmente consegue suportar. Aplicar uma massagem profunda agressiva em um corredor de constituição leve, cuja cadeia posterior já está no limite de sua capacidade de recuperação, não é uma terapia mais completa; é trauma tecidual. Por outro lado, pressão insuficiente em um atleta de força com musculatura desenvolvida deixa as camadas mais profundas intocadas, proporcionando aquecimento, mas nenhum alívio significativo.
A preparação pré-evento e a recuperação pós-evento não são a mesma intervenção.
A massagem esportiva pré-evento é uma preparação neurológica e mecânica. O objetivo é aumentar a temperatura dos tecidos, facilitar a ativação muscular e aguçar a propriocepção sem induzir a resposta parassimpática produzida por exercícios mais profundos e lentos. As técnicas são rápidas, superficiais e rítmicas. Não visam resolver restrições crônicas; esse trabalho deve ser realizado em outra etapa do ciclo de treinamento.
A massagem esportiva pós-evento opera em um substrato fisiológico completamente diferente. Os músculos encontram-se em estado de estresse metabólico, e o objetivo passa a ser promover a circulação sanguínea, reduzir a hipersensibilidade neural e iniciar a recuperação muscular. Aplicar a intensidade pré-evento a um corpo já recuperado após um evento intenso é um erro comum, que pode atrasar significativamente a recuperação. Um atleta de força, após uma competição exigente, pode ter sofrido danos musculares consideráveis, necessitando de uma abordagem muito mais suave do que a categoria do evento por si só sugeriria.
Técnicas de massagem que se adaptam à realidade dos tecidos
A decisão sobre quais técnicas utilizar se resume a algumas questões fundamentais: qual é o estado atual do tecido – tônus, temperatura, reatividade? Qual é o objetivo do tratamento nesta sessão? E qual é o contexto estrutural, o tipo de corpo, o esporte e a fase de treinamento que influenciam o comportamento desse tecido sob carga?
Em atletas de força, para músculos tensos e com tônus elevado, a pressão sustentada na direção das fibras tende a ser mais eficaz inicialmente do que abordagens percussivas ou transversais. À medida que o tônus diminui e o tecido se abre, a gama de técnicas úteis se amplia. Em atletas de resistência com cadeias miofasciais cronicamente encurtadas, a ênfase geralmente se desloca para a restauração da extensibilidade em toda a cadeia, em vez de focar em músculos isolados. Os músculos raramente são a única explicação; suas conexões fasciais e a mecânica articular adjacente determinam se o alívio tecidual se traduz em mudança funcional.
Bem-estar esportivo personalizado e a visão de longo prazo
Atletas que integram a massagem esportiva a um plano de treino estruturado, em vez de tratá-la como uma intervenção ocasional quando algo dói, acumulam benefícios cumulativos ao longo do tempo. O trabalho regular durante os ciclos de treino permite ao terapeuta estabelecer normas teciduais. Desvios dessa linha de base – aumentos súbitos de tônus, novos padrões de proteção muscular – tornam-se identificáveis nesse contexto. A detecção precoce de restrições emergentes permite a intervenção antes que um problema funcional se torne estrutural.
A relação terapêutica, construída ao longo do tempo com o mesmo atleta, gera informações clínicas que nenhuma avaliação isolada consegue produzir. Ela permite ao terapeuta acompanhar como o corpo responde a diferentes cargas, a rapidez com que se recupera da competição e quais padrões de restrição são habituais versus situacionais. Essa visão longitudinal é, na minha experiência, a maior vantagem que um massoterapeuta esportivo qualificado possui sobre qualquer técnica isolada.
Profissionais de fisioterapia, treinamento atlético, medicina esportiva e quiropraxia já possuem a base anatômica que torna o treinamento avançado em massagem esportiva imediatamente aplicável. Se essa abordagem de prática lhe interessa, o Curso de Massagem Esportiva da RSM oferece a profundidade clínica que esse tipo de trabalho exige.
Lesões nos Tecidos Moles e Técnicas de Massagem: Compreendendo a Biologia Antes da Aplicação
A decisão mais importante que um terapeuta qualificado toma raramente está relacionada à técnica, mas sim ao momento adequado para sua aplicação. Dois pacientes podem apresentar lesões semelhantes nos músculos isquiotibiais, a mesma postura antálgica e limitação na flexão do quadril, porém a resposta manual apropriada pode variar significativamente conforme o estágio do processo biológico de cicatrização em que se encontram. Errar nesse timing pode fazer com que um trabalho tecnicamente impecável atrase a recuperação, agrave a dor ou desestabilize um tecido que estava silenciosamente cumprindo sua função.
Fundei a RSM International Academy porque frequentemente encontrava profissionais habilidosos que dominavam técnicas, mas não compreendiam a biologia subjacente. Eles realizavam deslizamentos profundos, compressão de pontos-gatilho e fricção transversal com precisão, porém desconheciam quando essas ferramentas eram apropriadas ou quando poderiam ser prejudiciais.
O que as lesões nos tecidos moles revelam sobre a cicatrização
Músculos, tendões, ligamentos e fáscias possuem propriedades mecânicas e tempos de cicatrização distintos. Confundi-los resulta em tratamentos genéricos que não atendem às necessidades específicas de cada paciente.
O músculo é altamente vascularizado, o que permite uma cicatrização mais rápida em comparação a tendões ou ligamentos. Uma distensão muscular de grau I normalmente conclui sua fase inflamatória inicial em 72 horas. Já os tendões são hipovasculares e metabolicamente lentos. A tendinopatia crônica é uma condição degenerativa caracterizada por colágeno desorganizado e quase ausência de células inflamatórias. Tratar essa condição como se fosse uma lesão inflamatória aguda constitui um erro diagnóstico que nenhuma habilidade técnica pode compensar.
A fáscia transmite cargas entre compartimentos anatômicos. Quando uma área é afetada, os efeitos mecânicos se propagam. Por exemplo, um corredor com restrição na fáscia plantar pode desenvolver tensão sintomática nos flexores do quadril meses depois, sendo o pé o último local que um terapeuta inexperiente examina.
As três fases da reparação de tecidos moles: um guia clínico para terapeutas
A cicatrização ocorre em três fases sobrepostas. A condição do tecido em cada fase deve orientar a aplicação da terapia manual.
Fase inflamatória (dias 1–5)
A vasoconstrição é seguida por vasodilatação; o plasma preenche o espaço intersticial; a bradicinina estimula os nociceptores. Essa fase não deve ser suprimida, pois é o ambiente em que fagócitos removem detritos celulares e fibroblastos se mobilizam. Manipulações profundas prematuras ampliam essa fase em vez de encurtá-la. A intervenção manual adequada nesta fase é leve e circulatória: uma suave massagem de deslizamento proximal ao local da lesão para auxiliar a drenagem linfática, nada além disso.
Fase proliferativa (do 5º dia até aproximadamente a 6ª semana)
Fibroblastos povoam a área lesionada e sintetizam colágeno tipo III, uma matriz fina e desorganizada, com baixa resistência à tração. É possível percebê-la como uma leve resistência sem elasticidade, distinta do tecido muscular saudável. Essa fase representa uma oportunidade e um risco: o tecido responde a estímulos mecânicos, permitindo que a massagem direcionada influencie a organização do colágeno. Contudo, o tecido ainda não suporta cargas agressivas. A fricção transversal aplicada criteriosamente no final da fase proliferativa pode orientar as fibras de colágeno ao longo das linhas de tensão funcional. Se aplicada precocemente, provoca microtraumas em uma estrutura já comprometida.
Fase de remodelação (3 semanas a 12 meses)
O colágeno tipo III é gradualmente substituído pelo colágeno tipo I, mais forte e organizado. O tecido cicatricial cicatriza tridimensionalmente, estendendo-se pelos planos fasciais e unindo estruturas que deveriam deslizar independentemente. Em uma distensão muscular na parte posterior da coxa, a bainha reparada pode aderir às camadas miofasciais adjacentes, causando dor surda na região posterior da coxa em um atleta que já retornou aos treinos completos. Técnicas de massagem profunda, liberação miofascial e mobilização específica de tecidos moles durante a remodelação atuam diretamente nessas aderências. O objetivo do terapeuta é restaurar o movimento independente entre as camadas de tecido, não apenas reduzir a dor.
Seleção da técnica para tratamento de tecidos moles: escolha da ferramenta adequada à fase do tratamento
Não existe uma técnica universalmente superior. Existem técnicas apropriadas ou inadequadas para um determinado tecido, estágio e paciente.
A massagem longitudinal com deslizamento proximal é a técnica circulatória fundamental para lesões subagudas, melhorando o retorno venoso e proporcionando feedback palpatório contínuo. A massagem com petrissage é indicada para o ventre muscular após a resolução da fase aguda, visando a extensibilidade da fáscia, não o local da lesão.
A fricção transversal profunda, quando aplicada corretamente, introduz uma força mecânica precisa perpendicular à direção das fibras, promovendo a organização do colágeno, reduzindo aderências e produzindo analgesia localizada por meio da estimulação de mecanorreceptores. As condições para sua aplicação adequada são específicas: a fase inflamatória aguda deve ter passado, a lesão deve estar localizada com precisão e a fricção deve atingir o tecido alvo com profundidade suficiente. Aplicada na fase ou local incorretos, causa apenas irritação.
A liberação miofascial sustentada atua diretamente nas propriedades tensionais da matriz fascial. Sua utilidade clínica nas fases proliferativas tardias e de remodelação para restaurar o deslizamento tecidual está bem estabelecida. As abordagens de mobilização assistida de tecidos moles, incluindo variantes com auxílio de instrumentos, ampliam o alcance palpatório do terapeuta para camadas fasciais mais profundas. Seu valor reside não na raspagem agressiva, mas na precisão para identificar restrições que as mãos sozinhas podem não detectar.
O problema da compensação na recuperação de lesões
Um dos erros clínicos mais persistentes é tratar o local da dor em vez do sistema que a originou. Lesões geram invariavelmente padrões de movimento compensatórios. Quando um músculo é inibido pela dor, estruturas adjacentes assumem sua função mecânica, e esses padrões frequentemente se perpetuam, gerando uma camada secundária de disfunção que uma abordagem puramente local jamais resolverá.
Todo paciente com lesão de tecido mole necessita de avaliação postural e de movimento que mapeie o padrão de compensação. O terapeuta que identifica que a síndrome do impacto do ombro recorrente de um paciente é causada por encurtamento crônico do músculo peitoral, secundário a uma lesão na costela protegida ocorrida dois anos antes, está realizando um trabalho qualitativamente diferente daquele que massageia isoladamente o manguito rotador. Técnica sem contexto é apenas pressão.
Palpação, ciência da dor e os limites do trabalho tecidual local
A palpação é a interface entre o conhecimento do terapeuta e a biologia do paciente. A capacidade de distinguir entre um ventre muscular denso e hiperativo, uma fáscia desidratada e restrita, um tendão espessado e nodular versus um tendão uniformemente tenso requer milhares de horas de contato clínico e uma mente ativamente questionadora. Na RSM, ensinamos a palpação como um diálogo com o tecido mole: qual é o tônus desse tecido em relação aos seus vizinhos? Onde há perda de movimento independente entre as camadas? A dor é aguda e superficial ou profunda e referida?
Essas distinções são essenciais porque nem toda dor crônica decorre de patologia tecidual local. Quando a nocicepção periférica persiste por tempo suficiente, o processamento central se altera. O corno dorsal da medula espinhal torna-se sensibilizado, os limiares de dor diminuem e a relação entre lesão tecidual e percepção da dor se dissocia. Um paciente em estado de sensibilização pode sentir dor significativa com leve palpação em uma área cuja lesão original já se remodelou há muito tempo. Nesses casos, técnicas que regulam negativamente o sistema nervoso, como deslizamentos suaves e amplos, compressão suave e sustentada e trabalho guiado pela respiração, são clinicamente mais eficazes do que o tratamento direcionado a tecidos profundos. Isso não é uma concessão ao efeito placebo, mas sim um reflexo da neurociência atual da nocicepção, tema que qualquer currículo sério de medicina esportiva deve abordar diretamente.
Por que o raciocínio clínico é tão importante quanto a habilidade técnica?
Um profissional pode possuir mãos excelentes e obter resultados insatisfatórios se essas mãos não forem guiadas por raciocínio clínico preciso. Fricção profunda em tendão agudamente inflamado, deslizamento agressivo em tecido em remodelação ativa, compressão de ponto-gatilho em paciente sensibilizado que necessitava de dessensibilização: as técnicas em si não estavam erradas, mas sua aplicação, sim.
O que diferencia um técnico competente de um clínico habilidoso é a capacidade de ler o tecido, interpretar suas indicações e selecionar a intervenção apropriada com base nessa leitura, em vez de agir por hábito. Essa capacidade é construída sobre anatomia, fisiologia, patologia e experiência clínica supervisionada. Não se adquire aprendendo mais técnicas, mas compreendendo tão bem as técnicas existentes a ponto de saber quando não utilizá-las.
Essa é a orientação que incorporamos em cada módulo do nosso Curso de Massagem Terapêutica: anatomia e fisiologia como base, habilidade de palpação desenvolvida por meio da prática e raciocínio clínico testado em tecido real, em vez de protocolos idealizados.
Condições Ortopédicas Comuns Tratadas com Massagem: Uma Perspectiva Clínica
A maioria dos terapeutas enfrenta patologias ortopédicas da forma mais desafiadora: um paciente chega com dor no ombro persistente há dois anos, um diagnóstico que se altera constantemente e uma série de exames de imagem que pouco mudam, exceto pelos códigos de faturamento. Essa é a realidade clínica do trabalho ortopédico, e é por isso que a massagem aplicada com verdadeira precisão anatômica difere significativamente da massagem realizada com boas intenções.
Segue-se uma análise estruturada das condições que observo com maior frequência tanto na minha prática clínica quanto no trabalho dos alunos da RSM. Não se tratam de diagnósticos exóticos, mas sim dos principais diagnósticos da prática musculoesquelética, cujo correto manejo é fundamental.
Tendinopatia do manguito rotador: onde a dor no ombro realmente reside.
Poucas queixas ortopédicas geram tanta confusão terapêutica quanto a tendinopatia do manguito rotador. Clínicos formados em abordagens mais tradicionais ainda utilizam a linguagem anti-inflamatória, embora a patologia tecidual em casos crônicos seja predominantemente degenerativa, e não inflamatória. A desorganização do colágeno e a falha na cicatrização caracterizam o tendão. Tratar um tendão degenerativo como se estivesse inflamado é um dos erros mais persistentes no manejo da dor no ombro.
O valor clínico da massagem reside na redução da hipertonia nos músculos do manguito rotador e nos estabilizadores da escápula, especialmente no peitoral menor, que alteram a mecânica e estreitam o espaço subacromial. Técnicas transversais nas junções musculotendíneas, combinadas com um trabalho cuidadoso de mobilidade glenoumeral, auxiliam na restauração da amplitude de movimento sem dor. O objetivo não é fixar o tendão por meio de pressão, mas modificar o ambiente mecânico para que a carga torne-se novamente tolerável.
Síndrome da Banda Iliotibial e Complexo Lateral do Quadril
A banda iliotibial não se alonga de forma clinicamente significativa. A dor lateral no joelho em corredores raramente é causada pelo encurtamento da banda; resulta de forças compressivas no epicôndilo femoral lateral, decorrentes de alterações biomecânicas do quadril e fraqueza na região posterior do mesmo. Massagear a banda iliotibial com um rolo até o atleta sentir dor não traz benefício ao tecido.
A abordagem mais eficaz da massagem ortopédica foca inicialmente nos músculos proximais responsáveis pela articulação: tensor da fáscia lata (TFL), glúteo médio e quadríceps lateral. A região distal do joelho costuma ser o local da dor, raramente a origem da disfunção. Terapeutas experientes reconhecem essa distinção. Esse princípio diferencia um trabalho ortopédico competente de uma abordagem que visa apenas aliviar os sintomas.
Fascite plantar: gerenciamento da carga por meio da terapia ortopédica
A fáscia plantar atua como um cabo de tensão passiva durante a fase propulsiva da marcha. A disfunção manifesta-se como rigidez matinal que melhora com o movimento, antes de piorar sob carga prolongada. Assim como nas lesões do manguito rotador e na tendinopatia patelar, os casos crônicos apresentam alterações degenerativas do tecido, e não inflamação ativa.
A massagem direcionada aos músculos intrínsecos do pé reduz a tensão passiva na fáscia, mas o complexo gastrocnêmio-sóleo merece atenção equivalente. A dorsiflexão limitada do tornozelo é um dos fatores mais consistentemente associados à patologia da fáscia plantar, e reduzir a tensão na parte posterior da perna costuma ser mais eficaz do que o tratamento direto do pé. A dor referida do sóleo para o calcanhar frequentemente simula a dor da fáscia plantar; não identificar esse sintoma compromete tanto a avaliação quanto os resultados.
Tratamentos para dor lombar e por que o trabalho tecidual isolado nunca é suficiente.
A dor lombar é a queixa musculoesquelética mais comum em adultos no mundo e a mais frequentemente tratada em excesso com intervenções passivas. A massagem possui um papel legítimo, mas o terapeuta que trata as costas sem avaliar o quadril, a pelve e a coluna torácica atua com uma visão incompleta.
O músculo multífido apresenta atrofia e inibição funcional após lesão discal ou dor prolongada, mantidas por alterações na programação motora, e não por perda estrutural. A massagem não pode reabilitá-lo diretamente. O que a massagem pode fazer é reduzir a hiperatividade superficial dos músculos eretores da espinha que acompanha a inibição do multífido, diminuir a intensidade da dor e melhorar a mobilidade em regiões adjacentes, que assumem carga compensatória. Ensino aos meus alunos da RSM a realizarem uma avaliação ortopédica antes de qualquer tratamento lombar, pois as contraindicações nessa região possuem relevância clínica significativa.
Epicondilite lateral (cotovelo de tenista): como condições comuns se tornam crônicas
A epicondilalgia lateral apresenta um quadro clínico que mudou significativamente após pesquisadores examinarem o tecido diretamente. O tendão extensor radial curto do carpo exibe as mesmas alterações degenerativas observadas nas patologias do manguito rotador e da fáscia plantar. A compressão sustentada e a carga excêntrica são os principais fatores que contribuem para a condição.
A massagem reduz a carga compressiva na inserção do ECRB (extensor radial curto do carpo) ao atuar na massa extensora circundante e no braquiorradial. O envolvimento da coluna cervical é consistentemente subestimado em casos de dor crônica no cotovelo: a dor referida de C5-C6 pode sensibilizar a região lateral do cotovelo e os tecidos moles adjacentes. Qualquer terapeuta que trate a dor no cotovelo sem avaliar a mobilidade cervical e a tensão neural negligencia uma parte significativa do quadro clínico.
O que a massagem ortopédica realmente exige
O fio condutor comum a todas as condições acima é o seguinte: a massagem ortopédica não consiste em um conjunto de técnicas aplicadas a uma região sintomática. Trata-se de um processo de raciocínio clínico que utiliza a terapia manual como ferramenta dentro de uma compreensão ampla da biologia dos tecidos, da mecânica da carga e da disfunção do movimento.
É isso que busco estabelecer no Curso de Massagem Ortopédica da RSM: não uma nova coleção de movimentos, mas uma metodologia sistemática para formular perguntas mais precisas. Qual tecido está envolvido? Em que estágio da patologia se encontra? Quais estruturas sobrecarregam o local sintomático?
Um terapeuta que responde a essas perguntas com precisão antes do contato manual terá desempenho consistentemente superior ao daquele que aplica técnicas habilidosas sem orientação clínica. Essa estrutura é o que diferencia a massagem ortopédica do trabalho geral de tecidos moles e faz a diferença nos casos complexos e crônicos que definem qualquer prática clínica séria.
Entendendo os Benefícios Clínicos da Massagem Fascial Regular
Quando Jean-Claude Guimberteau introduziu pela primeira vez um endoscópio sob a pele de um ser humano vivo, não encontrou as camadas organizadas e estratificadas descritas nos livros de anatomia do século XIX. Em vez disso, revelou um mundo cintilante, caótico e primorosamente organizado de microvacúolos e fibrilas, um sistema deslizante que desafia os modelos estáticos frequentemente ensinados nas faculdades de medicina. Essa matriz viva, a fáscia, é muito mais do que um material de preenchimento biológico passivo. Durante meus anos desenvolvendo o currículo da RSM International Academy, passei a considerar esse tecido como o principal órgão da forma e o mediador fundamental do movimento humano. Para o profissional avançado, seja médico, fisioterapeuta ou terapeuta corporal experiente, mudar o foco da unidade muscular discreta para a continuidade da rede miofascial é uma evolução necessária para a eficácia clínica.
A tendência histórica de dissecar o corpo em partes independentes contribuiu para a nossa compreensão da mecânica isolada, mas falhou em grande parte na explicação da natureza sistêmica da dor crônica e do colapso postural. Quando praticamos a massagem de liberação miofascial, não estamos simplesmente massageando um ponto dolorido. Estamos nos comunicando com uma complexa rede de fluidos que responde à carga mecânica por meio de um processo conhecido como mecanotransdução. Essa sinalização biológica converte a pressão física da massagem em sinais bioquímicos, estimulando a remodelação da matriz extracelular. Ao abordar o corpo como uma unidade única e ininterrupta de tecido conjuntivo, afastamo-nos do tratamento sintomático e nos aproximamos de uma lógica estrutural que aborda a raiz da disfunção.
Biotensegridade e a dinâmica da fáscia
A mudança conceitual em direção à compreensão da continuidade miofascial baseia-se no princípio da biotensegridade. Nesse modelo, o esqueleto não é uma estrutura de sustentação como as vigas de uma casa, mas sim uma série de suportes resistentes à compressão, suspensos em um mar contínuo de tensão proporcionado pela fáscia. Quando essa tensão está equilibrada, o corpo se move com eficiência e sem esforço. No entanto, quando restrições fasciais se desenvolvem devido a traumas, esforço repetitivo ou comportamento sedentário, todo o sistema precisa compensar. Uma restrição na fáscia plantar pode se manifestar como um problema na coluna cervical, à medida que o corpo tenta manter um horizonte nivelado ao longo da cadeia cinética.
A manipulação manual regular dessas estruturas garante que as superfícies deslizantes do corpo permaneçam hidratadas e móveis. Em nível microscópico, o tecido é lubrificado pelo hialuronano, um glicosaminoglicano que funciona como um lubrificante molecular. Quando o corpo permanece estático, essa substância pode se tornar gelatinosa e viscosa, levando à densificação e à sensação de rigidez. O calor e as forças de cisalhamento específicas aplicadas durante uma massagem miofascial promovem um efeito tixotrópico, fazendo com que esse lubrificante retorne ao estado fluido. Essa troca de fluidos é vital para a saúde celular, pois a fáscia atua como sistema de distribuição de nutrientes e sistema de drenagem de resíduos metabólicos.
Alívio da dor crônica através da liberação miofascial
O impacto neurológico de uma liberação miofascial sustentada é talvez seu atributo mais profundo. Devemos reconhecer que a fáscia é o nosso órgão sensorial mais rico, contendo seis vezes mais terminações nervosas sensoriais do que os próprios músculos. Estas incluem as terminações de Ruffini, que respondem à pressão lateral lenta, e os corpúsculos de Pacini, que detectam mudanças rápidas de pressão e vibração. Quando realizamos uma massagem de liberação miofascial direcionada, estamos essencialmente recalibrando a percepção de segurança e ameaça do sistema nervoso.
Em casos de fibromialgia ou trauma estrutural crônico, o sistema nervoso frequentemente se torna sensibilizado, mantendo um estado de alta tensão mesmo na ausência de uma ameaça imediata. Essa armadura fascial cria um ciclo vicioso onde a dor leva a uma maior restrição, e a restrição leva a mais dor. Ao aplicar uma abordagem miofascial lenta e deliberada, podemos reduzir a atividade do sistema nervoso simpático. O resultado é uma redução significativa da dor crônica que, muitas vezes, persiste mesmo após o término da sessão, à medida que o tecido começa a adotar uma postura mais funcional e menos defensiva.
Feedback neurológico na massagem miofascial
Profissionais da área entendem que o objetivo da massoterapia em um contexto clínico é quebrar esses ciclos autoperpetuantes. Buscamos o relaxamento, aquele momento específico em que os tecidos fasciais cedem sob a mão. Isso não é resultado da força, mas sim do tempo e da presença. Como a fáscia é viscoelástica, ela não responde bem a movimentos súbitos e agressivos. Em vez disso, requer uma carga sustentada para atingir a fase de fluência, onde as fibras começam a se alongar e se reorganizar.
- Órgãos tendinosos de Golgi: Localizados nas junções entre músculos e tendões, respondem à contração muscular e à pressão profunda, ajudando a restabelecer o tônus muscular.
- Terminações de Ruffini: Sensíveis a forças tangenciais e alongamento lateral sustentado, constituem os principais alvos durante a integração estrutural.
- Corpúsculos de Pacini: Esses receptores respondem a mudanças rápidas de pressão e são vitais para a propriocepção.
- Receptores intersticiais: Ligados ao sistema nervoso autônomo, influenciam a frequência cardíaca e a pressão arterial.
Ao ativar esses receptores por meio de massagem tecidual especializada, fazemos mais do que apenas aliviar a dor. Estamos aprimorando o sistema de mapeamento interno do corpo. Um atleta com um sistema fascial bem hidratado e flexível possui propriocepção superior, permitindo reações mais rápidas e menor risco de lesões. Essa é uma das principais razões pelas quais os protocolos de reabilitação em esportes de elite estão cada vez mais focados na matriz conjuntiva, em vez de apenas nas fibras musculares contráteis.
Plasticidade tecidual e alívio da dor
Para o atleta profissional ou o praticante de atividades físicas de alto rendimento, a fase de recuperação é tão crucial quanto a fase de treinamento. Ao aplicarmos técnicas de massagem profunda dentro de uma estrutura de medicina esportiva, facilitamos a rápida remoção de marcadores inflamatórios pós-exercício. No entanto, devemos distinguir entre a massagem profunda padrão e o trabalho estrutural específico que ensinamos na RSM. Costumo explicar aos meus alunos que a melhora nos movimentos é o resultado natural de um corpo que não precisa mais lutar contra si mesmo. Quando a fáscia está contraída, os músculos precisam trabalhar o dobro para alcançar o mesmo resultado.
A massagem terapêutica regular, direcionada às cadeias de tecido conjuntivo, garante a preservação da elasticidade da fáscia. Essa elasticidade é o que permite a um corredor impulsionar-se do asfalto ou a um jogador de golfe gerar potência através do tronco. Sem ela, dependemos exclusivamente do esforço muscular, o que é metabolicamente dispendioso e mecanicamente ineficiente. A aplicação da massagem profunda, nesse contexto, serve para hidratar o tecido e desfazer as aderências que se formam nas camadas superficiais e profundas.
Massagem profissional e reabilitação estrutural
Na prática clínica, frequentemente encontramos pacientes que buscaram alívio por meio de diversas intervenções farmacêuticas ou cirúrgicas com sucesso limitado. Isso ocorre, muitas vezes, porque a origem da dor não está nos ossos ou nos nervos, mas nas distorções da matriz conjuntiva. Tratar essas distorções por meio de massagens regulares oferece um caminho não invasivo para a saúde sistêmica. Os benefícios vão além do físico, visto que a fáscia está intimamente ligada ao sistema nervoso autônomo.
Nosso Curso de Liberação Miofascial foi desenvolvido para o profissional inteligente que reconhece que os antigos modelos de terapia corporal já não são suficientes. Seja para lidar com a complexidade da fibromialgia, o esforço repetitivo de um atleta profissional ou os problemas posturais crônicos do trabalhador de escritório moderno, a capacidade de trabalhar eficazmente com a fáscia é uma habilidade transformadora.
Por meio de massagens regulares, estimulamos a drenagem linfática necessária para eliminar citocinas inflamatórias, limpando eficazmente o ambiente interno do corpo. O compromisso com a massoterapia regular é um investimento na longevidade do corpo humano. Com o passar dos anos, nossa fáscia tende naturalmente a perder sua capacidade de reter água e torna-se mais frágil. Ao aplicar consistentemente os princípios do trabalho miofascial, podemos retardar significativamente esse processo, mantendo a fluidez e a graciosidade de movimento que caracterizam a juventude. Na RSM, enfatizamos que o terapeuta é um facilitador da inteligência curativa do próprio corpo. Não estamos consertando o cliente; estamos removendo as restrições fasciais que impedem o corpo de se curar. Essa perspectiva exige humildade e proficiência técnica, pois a fáscia é a chave para um novo paradigma de saúde.