RSM-Blog: Einblicke in Sportmedizin und Massage
Umgang mit Müdigkeit nach der Massage: Ein sportmedizinischer Leitfaden
Die nach einer gründlichen Tiefengewebsmassage auftretende Erschöpfung geht über die übliche Anstrengungsmüdigkeit oder die mit Krankheit einhergehende Lethargie hinaus. Klienten beschreiben dieses Gefühl häufig als „knochenlos“, „ausgewrungen“ oder als ob ihr Körper endlich seine inneren Konflikte beendet hätte. Sportmediziner sind mit dieser Reaktion vertraut und wissen, wie unzureichend sie oft erklärt wird. Klienten erhalten häufig vage Beruhigungen über die „Ausscheidung von Giftstoffen“ oder werden lediglich dazu angehalten, ausreichend zu trinken – Erklärungen, die weder Physiotherapeuten noch Sporttrainer zufriedenstellen, die ein tieferes Verständnis der zugrunde liegenden physiologischen Prozesse anstreben.
Die autonome Umstellung: Müdigkeit nach der Massage verstehen
Die Hauptursache für Müdigkeit nach einer Massage ist neurologischer und nicht muskulärer Natur.
Eine Massage mit moderatem Druck löst kontinuierlich eine Reaktion des parasympathischen Nervensystems aus, die sich mittels Herzfrequenzvariabilitätsanalyse quantifizieren lässt. Bereits wenige Minuten nach der Behandlung kommt es zu einer verstärkten Aktivität des Vagusnervs und einer reduzierten Dominanz des Sympathikus. Der Körper schaltet vom aktiven Betriebszustand in den Ruhe- und Verdauungsmodus: Der Cortisol- und Noradrenalinspiegel sinkt, während Serotonin und Dopamin ansteigen. Für Menschen, die unter chronischem Stress oder Trainingsmangel leiden, stellt diese Veränderung eine deutliche physiologische Entlastung und keine subtile Anpassung dar. Der Körper lässt – oft zum ersten Mal seit Stunden oder Tagen – seine Abwehrspannung tatsächlich los.
Dieser Zustand wird subjektiv als Erschöpfung wahrgenommen, ist jedoch nicht pathologisch; vielmehr kennzeichnet er eine Heilungsphase – ein klinisch bedeutsames Merkmal. Therapeuten, die Müdigkeit nach einer Massage fälschlicherweise als Nebenwirkung interpretieren, reduzieren möglicherweise den Druck oder verkürzen die Behandlungen, um diese zu vermeiden. In der Sportmedizin ist dies jedoch in der Regel kontraproduktiv. Die autonome Umstellung ist genau der Zustand, der eine effektive Gewebereparatur und -regeneration fördert. Patienten darüber aufzuklären, dass Müdigkeit nach der Behandlung häufig ein Zeichen therapeutischen Erfolgs und keine Komplikation darstellt, ist eine wertvolle klinische Intervention.
Stoffwechselprodukte, Milchsäure und die Entlarvung des Giftmythos
Die weit verbreitete Vorstellung von der „Entgiftung“ durch Massage hält sich hartnäckig, da sie Klienten eine intuitive Erklärung für ein reales physiologisches Phänomen bietet. Tatsächlich beeinflusst Massage die Durchblutung und den Lymphfluss und fördert so den Abtransport normaler Stoffwechselprodukte aus dem Gewebe. Zu diesen Substanzen gehören Laktat, Wasserstoffionen und Entzündungsmediatoren wie Zytokine und Prostaglandine. Klinisch betrachtet gelten sie nicht als Toxine; vielmehr werden sie routinemäßig vom Körper produziert und abgebaut.
Die Rolle der Milchsäure wird häufig missverstanden. Laktat dient sowohl als Energielieferant als auch als Signalmolekül und ist kein Abfallprodukt, das ausgeschieden werden muss. Nach intensiver Massage stark beanspruchter Muskelgruppen kann es vorübergehend zu einem Anstieg der lokalen Stoffwechselkonzentrationen kommen, da das komprimierte Gewebe wieder durchblutet wird. Dies kann zusammen mit lokalen mikroinflammatorischen Reaktionen grippeähnliche Symptome hervorrufen, die manche Kunden nach intensiven Behandlungen berichten, darunter leichte Schmerzen, Schweregefühl in den Gliedmaßen oder leichte Übelkeit. Diese Symptome sind selbstlimitierend und klingen in der Regel innerhalb von 12 bis 24 Stunden ab. Sie treten am häufigsten nach den ersten Behandlungen oder bei längeren Behandlungsabständen auf.
Unabhängig von der Annahme, dass Toxine im Körper vorhanden sind, bleibt eine ausreichende Flüssigkeitszufuhr nach einer Massage eine sinnvolle klinische Empfehlung. Sie unterstützt die renale Ausscheidung von Stoffwechselprodukten, erhält die optimale Blutviskosität bei erhöhter Durchblutung aufrecht und gewährleistet eine effiziente Lymphfunktion. Die physiologische Begründung für diese Empfehlung ist fundiert; lediglich die Terminologie bedarf einer Präzisierung.
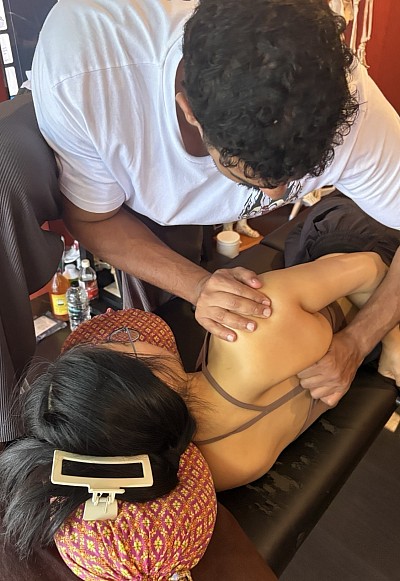
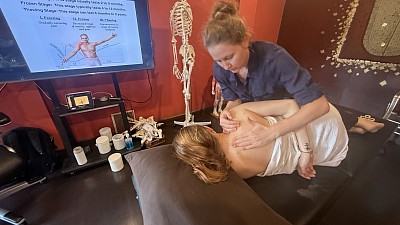
Tiefengewebsmassage, Muskelkater und der Heilungsprozess
Tiefengewebsmassage erfordert einen speziellen Regenerationsplan. Wenn strukturelle Manipulationen langjährige Verklebungen lösen oder die Durchblutung von unterversorgtem Gewebe wiederherstellen, setzt der Körper eine Entzündungskaskade in Gang. Der Kreatinkinase-Spiegel im Blut kann vorübergehend ansteigen, ähnlich wie nach exzentrischem Training. Dies erklärt, warum Muskelkater nach einer Tiefengewebsmassage oft 24 bis 48 Stunden nach der Behandlung seinen Höhepunkt erreicht und dem Verlauf von verzögertem Muskelkater entspricht. Solche Beschwerden sind eher ein Zeichen physiologischer Anpassung als eine Verletzung.
In der Sportmedizin fließt dieses Wissen in die Trainingsplanung ein. Intensive Tiefengewebsmassagen innerhalb von 48 Stunden vor einem Wettkampf können Muskelkater und eine vorübergehende Reduzierung der maximalen Kraftleistung hervorrufen. Daher empfiehlt die klinische Praxis in den 48 bis 72 Stunden vor Wettkämpfen leichtere, durchblutungsfördernde Massagen und reserviert tiefere strukturelle Interventionen für die Regeneration nach dem Wettkampf oder für Trainingsphasen mit ausreichendem Abstand zum Wettkampf. Der Kurs für Tiefengewebsmassage bei RSM bietet umfassende Anleitungen zu diesen Aspekten, einschließlich der physiologischen Beurteilung des Klienten vor den Behandlungen und der Integration von Tiefengewebstechniken in periodisierte Trainingspläne.
Wann anhaltende Müdigkeit nach einer Massage eine weitere Untersuchung erfordert
Die Müdigkeit nach einer Massage klingt in der Regel innerhalb von 24 Stunden ab. Hält die Müdigkeit darüber hinaus an, deutet dies auf ein anderes klinisches Problem hin.
Klienten mit geschwächtem Immunsystem, deutlich reduzierter körperlicher Verfassung oder Überlastung können nach Standardbehandlungen einen unverhältnismäßig hohen Erholungsbedarf aufweisen. Anhaltende Erschöpfung in diesen Fällen ist eher auf eine überzogene Anpassungsfähigkeit als auf ein grundsätzliches Problem der Massagetherapie zurückzuführen. Eine angemessene Behandlung besteht in einer Anpassung – kürzere Sitzungen, reduzierte Intensität oder veränderte Behandlungszeiten – anstatt die Therapie abzubrechen.
Kliniker sollten auf folgende Muster achten: Müdigkeit, die länger als 24 Stunden anhält und mit Schlafstörungen oder anhaltendem Muskelkater einhergeht; Patienten, die am zweiten oder dritten Tag nach der Behandlung eine Verschlechterung der Symptome statt einer Besserung berichten; sowie emotionale Störungen wie Reizbarkeit oder Schweregefühl, die über den Behandlungstag hinaus anhalten und häufig auf einen erhöhten, bereits bestehenden Stress hinweisen, der mit den Reaktionen des autonomen Nervensystems auf die intensive Therapie interagiert.
Wirksame Strategien zur Linderung von Müdigkeit und zur Förderung der Regeneration nach der Massage
Die üblichen Ratschläge zur Nachsorge nach einer Massage sind oft allgemein gehalten. Ein differenzierterer Ansatz berücksichtigt die verschiedenen beteiligten Mechanismen.
Die Regeneration des Nervensystems ist in den Stunden nach der Behandlung von größter Bedeutung. Patienten mit parasympathischer Dominanz profitieren von sanfter Bewegung anstelle von sofortiger kognitiver Belastung oder dem Konsum von Stimulanzien. Leichte Bewegung fördert den venösen Rückfluss und den Lymphabfluss, ohne das sympathische Nervensystem zu reaktivieren.
Die Muskelregeneration nach intensivem Strukturtraining folgt den Prinzipien der Erholung nach dem Training. Eine ausreichende Proteinzufuhr unterstützt die Reparatur mechanisch beanspruchter Gewebe. Ein erholsamer Schlaf in der Nacht nach intensiven Trainingseinheiten ist entscheidend, da in dieser Phase die Weichteilregeneration gefestigt und Entzündungen abgebaut werden. Wechselbäder mit kaltem Wasser können lokale Muskelkater lindern und die entzündungshemmende Regeneration beschleunigen.
Die Flüssigkeitszufuhr bildet die Grundlage all dieser Prozesse, und für Sportler ist die Aufrechterhaltung des Elektrolytgleichgewichts nach Trainingseinheiten, die zu einer starken Durchblutung beanspruchter Muskelgruppen führen, unerlässlich.
Die Bedeutung präziser Kommunikation im Genesungsprozess
Die von Therapeuten verwendete Terminologie beeinflusst maßgeblich die Wahrnehmung des Genesungsprozesses durch die Klienten. Die Beschreibung der autonomen Veränderungen nach der Massage in neurologischen Begriffen anstelle von Erklärungen im Zusammenhang mit Toxinen bietet den Klienten einen klaren, angstlösenden Rahmen, der die Einhaltung der Nachsorgeempfehlungen fördert. Physiotherapeuten schätzen diese Präzision; Sporttrainer beziehen sie in die Trainingsplanung ein; Yogalehrer erkennen den parasympathischen Zustand, der dem von Savasana ähnelt.
Bei RSM legen wir großen Wert auf diesen Aspekt. Klinische Kommunikation ist eine entscheidende, keine nebensächliche Kompetenz. In der Sportmedizin entscheidet die Fähigkeit, physiologische Prozesse nach der Behandlung präzise zu beschreiben, darüber, wie Massage von Kollegen wahrgenommen wird und ob sie ein fester Bestandteil von Regenerationsprotokollen wird oder nur eine untergeordnete Rolle spielt. Therapeuten, die die Reaktionen ihrer Klienten innerhalb von 24 bis 72 Stunden nach der Behandlung antizipieren, diese effektiv kommunizieren und ihre Vorgehensweise entsprechend anpassen, erlangen dauerhafte klinische Glaubwürdigkeit. Diese Präzision ist unser professionelles Ziel.
Dehnung nach der Triggerpunktbehandlung: Warum die Reihenfolge so wichtig ist
Ich beobachte häufig, dass Therapeuten bei der Triggerpunktbehandlung ihre Aufmerksamkeit primär auf die Kompression selbst richten: die Tiefe des Kontakts, die Druckrichtung, die Reaktion des verspannten Muskelgewebes sowie das ausstrahlende Schmerzmuster zur Bestätigung der Lokalisation. Diese Fokussierung ist berechtigt. Dennoch stellt die Kompression lediglich die halbe Behandlung dar. Was der Muskel in den sechzig Sekunden nach der Triggerpunktlösung benötigt, wird in den meisten Behandlungsprotokollen nicht ausreichend berücksichtigt, in den meisten Sitzungen vernachlässigt und ist physiologisch bedingt. Dehnübungen nach der Triggerpunktlösung sind keine bloße Entspannungsübung, sondern der Mechanismus, durch den ein vorübergehendes neurologisches Ereignis in eine dauerhafte mechanische Veränderung überführt wird.
Was geschieht tatsächlich am Auslöser?
Das aktuelle Arbeitsmodell beschreibt den myofaszialen Triggerpunkt als eine Ansammlung hyperkontrahierter Sarkomere in der Nähe einer dysfunktionalen motorischen Endplatte. Bei lokalem ATP-Mangel infolge anhaltender, schwacher Kontraktion, exzentrischer Überlastung oder akutem Trauma reichert sich Kalzium im Zytosol an, wodurch die Sarkomere in einem verkürzten Zustand verharren. Die kontrahierte Zone komprimiert die umliegenden Kapillaren, schränkt die Durchblutung ein und erzeugt ein lokales ischämisches Milieu. Das Gewebe wird sauer; in Mikrodialyse-Studien von Shah et al. wurden in aktiven Triggerpunkten pH-Werte von bis zu 4,5 gemessen. Dieses chemische Milieu, reich an Substanz P, Bradykinin und entzündungsfördernden Zytokinen, sensibilisiert lokale Nozizeptoren und erhält den Schmerzkreislauf aufrecht.
Die strukturelle Folge ist ein tastbarer Kontraktionsknoten: ein Muskelfasersegment mit maximal verkürzten Sarkomeren, flankiert von abnormal gedehnten Abschnitten derselben Faser, die unter Spannung stehen, um die Verkürzung auszugleichen. Der durch den Muskel verlaufende Spannungsstrang ist nicht gleichmäßig kontrahiert. Es handelt sich um ein System unter innerer mechanischer Spannung, wobei einige Sarkomere überdehnt sind und andere kompensatorisch überdehnt werden. Die Lösung eines Triggerpunkts durch anhaltende Kompression oder Dry Needling stört dieses biochemische Milieu und ermöglicht es den blockierten Sarkomeren, sich zu entspannen. Die Faser erreicht dadurch jedoch nicht automatisch ihre Ruhelänge. Das umgebende Bindegewebe bedingt eine strukturelle Trägheit. Dehnung ist der Schlüssel zur Überwindung dieser Trägheit.
Das Plastizitätsfenster: Wo Schmerzlinderung zu struktureller Veränderung wird
Travell betrachtete Dehnübungen nach der Lösung des Blocks als unerlässlich, und ihre Spray-and-Stretch-Technik basierte auf dem Prinzip, dass neurologische Blockade und Gewebedehnung für eine dauerhafte Deaktivierung kombiniert werden müssen. Dieselbe Logik gilt für die manuelle Lösung: Kompression desensibilisiert den Punkt und ermöglicht ein kurzes Zeitfenster, in dem das Muskelgewebe eine Dehnung akzeptiert, der es sich normalerweise widersetzen würde.
Unmittelbar nach der Entlastung steigt die lokale Durchblutung in Form einer reaktiven Hyperämie, die Stoffwechselprodukte aus dem betroffenen Bereich abtransportiert und den pH-Wert in Richtung Neutralisierung normalisiert. Die Aktivität der Nozizeptoren nimmt ab. Die schützende Muskelspannung lässt nach. Das Fasziengewebe, das während der Kompression einer anhaltenden mechanischen Belastung ausgesetzt war, zeigt eine vorübergehende Verringerung der Steifigkeit. Diese Effekte sind zeitlich begrenzt und dauern wahrscheinlich ein bis drei Minuten an. Eine Studie, die ischämische Kompression mit anschließender PNF-Dehnung bei Probanden mit latenten Triggerpunkten im Musculus pectoralis minor untersuchte, ergab, dass die Kombination zu einem signifikant größeren Zuwachs an Muskellänge führte als die Kompression allein. Dieses Zeitfenster ist real und schließt sich.
Welche Dehnübungen sind nach der Entlassung am effektivsten und warum?
Drei Ansätze genießen nach der Triggerpunkttherapie die größte klinische Unterstützung: passives, anhaltendes Dehnen, postisometrische Relaxation (PIR) und Kontraktions-Entspannungs-PNF.
Passive Dehnung ist angezeigt, wenn das Gewebe akut sensibilisiert ist oder der gelöste Muskel in einer Region wie Nacken oder Lendenwirbelsäule liegt, in der starke Belastung ein Risiko darstellt. Der Muskel wird langsam bis zum ersten Widerstandspunkt geführt und dort gehalten, sodass die viskoelastischen Eigenschaften des Bindegewebes reagieren können. PIR verfolgt einen anderen Ansatz: Der Patient führt eine kurze isometrische Kontraktion des gerade gelösten Muskels gegen den Widerstand des Therapeuten durch und entspannt sich anschließend in eine tiefere passive Dehnung. Die Kontraktion aktiviert die Golgi-Sehnenorgane, hemmt die motorischen Neuronen des Muskels und schafft ein Zeitfenster erhöhter Aufnahmefähigkeit für die Dehnung. Kontraktions-Entspannungs-PNF basiert auf ähnlichen neurologischen Prinzipien mit höherer Zielgenauigkeit. Studien, die diese Methoden nach ischämischer Kompression verglichen, zeigten, dass PNF die größten Verbesserungen der Muskellänge erzielte. In den meisten klinischen Fällen erzielt PIR unmittelbar nach der Lösung des Problems, gefolgt von dreimaliger aktiver Bewegung des Patienten über den vollen Bewegungsumfang, sowohl den neurologischen als auch den mechanischen Nutzen.
Nacken, Rücken und Schulter: Triggerpunktbehandlung dort anwenden, wo es am wichtigsten ist
Die Muskeln, die am häufigsten aktive Triggerpunkte aufweisen, darunter der obere Trapezmuskel, der Schulterblattheber, der Quadratus lumborum und der Infraspinatus, erfordern jeweils spezifische Dehnübungen nach der Behandlung.
Im Nacken- und Schulterbereich ist der häufigste Fehler, mit dem Dehnen zu beginnen, bevor die Verspannung vollständig gelöst ist. Anhaltender Druck auf einen Triggerpunkt des oberen Trapeziusmuskels verursacht ausstrahlende Schmerzen im seitlichen Nacken- und Schläfenbereich; die Lösung des Triggerpunkts kündigt sich durch ein Nachlassen des Drucks und eine Verringerung der ausstrahlenden Schmerzen an. Dehnt man vor diesem Signal, trifft man auf einen Muskel, der sich noch in einem angespannten Zustand befindet. Im unteren Rückenbereich strahlen Triggerpunkte des Quadratus lumborum Schmerzen in den Beckenkamm und das Gesäß aus. Da der Quadratus lumborum unmittelbar nach der Lösung neurologisch vorübergehend gehemmt ist, sollte das Dehnen nach der Lösung in Seitenlage erfolgen, wo die Schwerkraft unterstützend wirkt, anstatt im Stehen, da dies die Stabilität der Wirbelsäule des behandelten Muskels beansprucht.
Selbstmassage, Triggerpunkt-Tools und Übungen für zu Hause
Der Nutzen der Triggerpunktbehandlung geht nur dann über die Behandlungsliege hinaus, wenn die Klienten die Abfolge der Übungen verstehen. Selbstmassagegeräte für Triggerpunkte ermöglichen es den Klienten zwar, die durch ischämische Kompression bedingten Muskelverspannungen zu Hause zu simulieren, doch die meisten können ohne gezielte Anleitung die Druckintensität nicht gleichzeitig kontrollieren, angemessen halten und dann zur nächsten Dehnung übergehen. Klienten, denen die spezifische Dehnung für jeden behandelten Muskel gezeigt und der Übergang in der Behandlung geübt wurde, können diese zu Hause mit echtem klinischem Nutzen wiederholen.
Eine praktische Übungsabfolge für zu Hause: Üben Sie anhaltenden Druck auf den Zielmuskel aus, bis die lokalen und ausstrahlenden Schmerzen nachlassen (in der Regel innerhalb von 60 bis 90 Sekunden). Anschließend folgt innerhalb von 30 Sekunden eine passive Dehnung für 30 bis 60 Sekunden, gefolgt von einer aktiven Bewegung über den vollen Bewegungsumfang, die drei- bis fünfmal wiederholt wird. Bei akuten Beschwerden sollte die Anwendung zwei- bis dreimal täglich erfolgen, bei Stabilisierung der Symptome auf einmal täglich reduziert werden. Die Reihenfolge ist zwingend einzuhalten. Dehnübungen vor der Kompression sind weniger wirksam: Das angespannte Gewebe leistet Widerstand, und der Patient verspürt Unbehagen ohne entsprechende Schmerzlinderung.
Druck, Dauer und Vollständigkeit einer Punktfreisetzung
Die Wirksamkeit nachfolgender Dehnübungen hängt davon ab, was während der Kompression tatsächlich erreicht wurde. Eine oberflächliche oder kurzzeitige Punktentspannung, die nicht lange genug anhält, um den ausstrahlenden Schmerz zu lindern, hinterlässt den Muskel in einem teilweise angespannten Zustand, wodurch das anschließende Zeitfenster für Dehnung eingeschränkt ist. Eine vollständige Entspannung zeigt sich durch eine spürbare Lockerung des verspannten Muskelstrangs, eine Reduzierung des ausstrahlenden Schmerzmusters und eine sichtbare Entspannung des Muskels. Diese Veränderungen treten nicht sofort ein: Je nach Dauer und Tiefe der Verspannung kann eine Entspannung zwischen 30 Sekunden und mehreren Minuten dauern.
Ich beobachte dies immer wieder bei Therapeuten, die zwar fachlich korrekt arbeiten, aber klinisch ungeduldig sind. Die Kontaktposition ist korrekt, die Richtung stimmt. Doch die Halteübung endet, bevor das Gewebe reagiert hat. Das bedeutet, die anschließende Dehnung trifft auf einen Muskel, der nur teilweise darauf vorbereitet ist. Die Halteübung endet, wenn das Gewebe Bereitschaft signalisiert, nicht wenn ein voreingestellter Wert erreicht ist.
Aufbau von Muskelentladungen in ein komplettes Trainingsprotokoll
Das Integrieren von Dehnübungen nach der Triggerpunktbehandlung erfordert mehr als nur zusätzlichen Zeitaufwand. Eine Triggerpunktbehandlung mit anschließender Dehnung dauert pro Triggerpunkt etwa 90 Sekunden länger. Bei einer Sitzung mit vier oder fünf aktiven Triggerpunkten summiert sich das auf sieben bis acht zusätzliche Minuten. Der daraus resultierende dauerhafte Bewegungsumfang, die reduzierte Schmerzrezidivrate und der verstärkte Behandlungserfolg rechtfertigen diesen Zeitaufwand.
Bei RSM kehren wir im Triggerpunkt-Therapiekurs stets zu diesem Prinzip zurück: Die Technik umfasst die gesamte Abfolge von der Palpation über die Lösung und Dehnung bis hin zur aktiven Bewegung, nicht nur die Kompression. Die Kompression deaktiviert den Triggerpunkt. Die Dehnung festigt die Veränderung. Wird einer dieser Schritte ausgelassen, verringert sich der Behandlungserfolg.
Aktuelle Forschung in der therapeutischen Massage: Was die Erkenntnisse tatsächlich für die klinische Praxis bedeuten
Es ist frustrierend, mitanzusehen, wie ein Fachgebiet, das man respektiert, falsch dargestellt wird – sei es durch Kritiker oder begeisterte Befürworter. Für uns, die wir an der Schnittstelle von Sportmedizin und Massage tätig sind, ist diese Frustration nichts Neues. Massage zählt zu den ältesten physikalischen Interventionen in der Humanmedizin und hat in den letzten zwei Jahrzehnten eine derart umfangreiche Evidenzbasis aufgebaut, dass sie eine sorgfältige Betrachtung verdient. Die jüngsten groß angelegten Studien haben eine offenere und letztlich zielführendere Diskussion darüber angestoßen, was die Forschung zur Massagetherapie uns vermitteln kann und was nicht.
Eine umfangreiche Evidenzbasis mit einem bedeutenden Befund
Im Juli 2024 veröffentlichte JAMA Network Open die umfassendste Evidenzkarte zur Schmerztherapie durch Massage, die in den letzten Jahren erstellt wurde. Forscher der US-Veteranenbehörde (Veterans Health Administration) werteten systematisch 129 Übersichtsarbeiten aus, die Massagen bei schmerzhaften Erkrankungen Erwachsener in 13 Kategorien untersuchten – von chronischen Rücken- und Nackenschmerzen bis hin zu tumorbedingten Schmerzen und Fibromyalgie. Nur 17 dieser Übersichtsarbeiten erfüllten die Kriterien für die Evidenzkarte. Das Hauptergebnis war ernüchternd: Keine einzige Schlussfolgerung wurde als hochsicher eingestuft. Sieben Schlussfolgerungen erreichten eine moderate Sicherheit, und alle sieben stützten die Annahme, dass Massagetherapie bei Schmerzen hilfreich ist.
Dies ist kein Beleg dafür, dass Massagetherapie wirkungslos ist, und diese Unterscheidung ist von enormer Bedeutung. Geringe Sicherheit bedeutet lediglich, dass unser Vertrauen in die Effektschätzung begrenzt ist, nicht, dass der Effekt fehlt. Das Problem ist methodischer Natur. Wenn Studien schwedische Entspannungsmassage, myofasziale Entspannung, Tiefengewebsmassage und spezifische klinische Massageprotokolle in einer einzigen Interventionskategorie zusammenfassen, werden die Ergebnisse für alle, die in der Praxis evidenzbasierte Entscheidungen treffen möchten, schwer interpretierbar. Der Bereich der Heil- und Therapiemassage ist in der klinischen Praxis deutlich differenzierter, als es die meisten aktuellen Forschungsdesigns erfassen.
Was die Forschung zur Massagetherapie mit moderater Sicherheit tatsächlich zeigt
Die sieben Schlussfolgerungen mit mittlerer Evidenzqualität umfassten Massagen bei Wehenschmerzen, chronischen Rückenschmerzen, Nackenschmerzen und verschiedenen anderen Erkrankungen des Bewegungsapparates. In allen Fällen zeigte sich ein positiver Zusammenhang zwischen Massage und reduzierter Schmerzintensität im Vergleich zu den Kontrollbedingungen. Für Patienten mit chronischen Schmerzen ist dies klinisch relevant: Der Effekt war in unabhängigen Studien und Teilnehmergruppen so konsistent, dass er auch strengen Qualitätsprüfungen standhielt.
Das Muster ergibt ein schlüssiges Bild, auch wenn es noch nicht vollständig ist. Massagetherapie erzielt bedeutsame klinische Vorteile bei Schmerzen, Stress und der Verbesserung der körperlichen Funktionsfähigkeit bei einer Vielzahl von Erkrankungen. Die Evidenzbasis ist nicht zu schwach, um darauf zu reagieren; sie ist jedoch zu uneinheitlich strukturiert, um die hohen Schlussfolgerungen zu ermöglichen, die systematische Reviews eigentlich liefern sollen. Eine Metaanalyse aus dem Jahr 2025 im „Journal of Clinical Nursing“, die 36 randomisierte kontrollierte Studien mit 3.671 Teilnehmenden umfasste, zeigte, dass Massagetherapie Schmerzen, Lebensqualität und Angstzustände bei Krebspatienten signifikant verbesserte (gepoolte Effektstärke der Schmerzreduktion: -0,51). Dennoch blieb die Evidenzsicherheit aus denselben strukturellen Gründen sehr gering.
Die Neurowissenschaft der therapeutischen Massage und was sie erklärt
Während die Forschung zu klinischen Studien mit ihren methodischen Einschränkungen zu kämpfen hat, hat die Neurowissenschaft der therapeutischen Massage deutlich größere Fortschritte gemacht. Hier liefert die aktuelle Forschung ihre praktisch relevantesten Erkenntnisse.
Oxytocin, Druckrezeptoren und der Schaltkreis im Rückenmark
Eine 2026 veröffentlichte Preprint-Studie, die Human- und Mausmodelle kombinierte, lieferte die bisher wohl umfassendste mechanistische Erklärung dafür, wie Massage Schmerz und Berührungsempfindung gleichzeitig moduliert. Die Forschung zeigte, dass Massage die Freisetzung von Oxytocin auslöst, welches über einen zustandsabhängigen Schaltkreis im Hinterhorn des Rückenmarks wirkt und aufsteigende Schmerzbahnen moduliert, indem es sowohl auf erregende als auch hemmende Spinalneuronen einwirkt. Bei den Probanden korrelierten die Wohlbefindensreaktionen auf die Massage direkt mit dem endogenen Oxytocinspiegel. Dies erklärt, warum eine Massage mit moderatem Druck qualitativ andere physiologische Effekte hervorruft als eine leichte Berührung. Frühere Arbeiten von Tiffany Field und Kollegen am Touch Research Institute belegten, dass moderater Druck die Vagusaktivität erhöht, den Cortisolspiegel senkt und den Serotonin- und Dopaminspiegel erhöht, während eine leichte Berührung eher eine sympathische als eine parasympathische Aktivierung bewirkt. Die Daten zum spinalen Oxytocin-Schaltkreis liefern den übergeordneten Mechanismus für das, was zuvor nur auf der Ebene autonomer und endokriner Effekte beobachtet worden war.
Neuroimaging hat weitere strukturelle Details aufgezeigt. Ruhe-fMRT-Untersuchungen bei Patienten mit chronischen Schmerzen dokumentierten eine Normalisierung der Konnektivität innerhalb des Default-Mode-Netzwerks und des Salienznetzwerks nach mehrmaligen Massagebehandlungen, wobei diese Veränderungen auch bei späteren Nachuntersuchungen bestehen blieben. Dies deutet darauf hin, dass therapeutische Massagen neuroplastische Veränderungen und nicht nur vorübergehende physiologische Reaktionen hervorrufen.
Klinische Massage in der Onkologie: Was die Forschung zeigt
Die Onkologie zählt zu den wichtigsten klinischen Anwendungsgebieten der Massagetherapie. Krebs und seine Behandlungen verursachen Schmerzen, Angstzustände, Müdigkeit und Schädigungen des Bewegungsapparates durch Mechanismen, die mit konventionellen Medikamenten oft nicht vollständig behandelt werden können. Eine Metaanalyse des „Journal of Clinical Nursing“ aus dem Jahr 2025 sowie eine Analyse aus dem Jahr 2024 mit Fokus auf postoperative Brustkrebspatientinnen bestätigten signifikante Schmerzlinderungen und Angstreduktionen nach Massagetherapie. Beide Studien wiesen jedoch auf ein hohes Verzerrungsrisiko in den meisten einbezogenen Untersuchungen hin. Die Diskrepanz zwischen klinischem Nutzen und Evidenzsicherheit ist eine direkte Folge des Studiendesigns: heterogene Teilnehmergruppen, unzureichend spezifizierte Massageprotokolle und inkonsistente Ergebnismessung. Um dies zu verbessern, müssen Massagetherapeuten stärker in die Forschungsplanung einbezogen werden, und Forscher sollten präzisere Taxonomien für Massageinterventionen entwickeln, die die klinische Praxis besser widerspiegeln.
Was dies für die Gesundheit und die klinische Praxis bedeutet
Aus meiner Sicht, da ich seit vielen Jahren Therapeuten in der evidenzbasierten Anwendung von Heil- und klinischer Massage ausbilde, vermittelt die aktuelle Literatur konkrete und umsetzbare Erkenntnisse, auch wenn sie nicht den endgültigen Beweis liefert, den Schlagzeilen bevorzugen.
Die physiologischen Grundlagen für die Wirksamkeit der Massage als legitime Gesundheitsmaßnahme sind heute auf mechanistischer Ebene deutlich besser belegt als noch vor zehn Jahren. Wir verstehen, wie die Druckstärke die autonome Reaktion beeinflusst. Wir kennen den oxytocinergen Schaltkreis im Rückenmark. Neuroimaging-Daten zeigen, dass sich die Effekte wiederholter Massagesitzungen auch auf die Hirnkonnektivität im Ruhezustand auswirken. Diese mechanistischen Erkenntnisse bieten der klinischen Praxis eine solide Basis, selbst wenn die Datenlage aus großen Studien noch begrenzt ist.
Die wichtigste praktische Erkenntnis aus der aktuellen Literatur betrifft die Dosis-Wirkungs-Beziehung. Mäßiger Druck über einen angemessenen Zeitraum führt zu einer Aktivierung des Parasympathikus, zur Ausschüttung von Oxytocin und zur Reduktion des Cortisolspiegels. Leichter Druck ruft nicht dasselbe physiologische Profil hervor. Auch die Häufigkeit der Behandlungen ist relevant: Die neuroplastischen und anhaltenden autonomen Veränderungen scheinen mehrere Sitzungen und nicht nur eine einzelne Untersuchung zu erfordern. Therapeuten, die mit Patienten mit chronischen Schmerzen, Beschwerden des Bewegungsapparates oder onkologischen Symptomen arbeiten, verfügen über mehr wissenschaftliche Belege, als die gängigen Evidenzbewertungen vermuten lassen. Diese Evidenz im Gespräch präzise zu vermitteln, ohne sie zu übertreiben, ist eine wichtige klinische Kompetenz.
Therapeuten, die den oxytocinergen Signalweg verstehen und die Erkenntnisse der JAMA Network Open Evidence Map kennen, sind bessere Kliniker und setzen sich stärker für das Fachgebiet ein. Genau diese Kombination aus fundiertem Fachwissen und Forschungskompetenz zielt unser Kurs für Heilmassage ab. Die Forschung ist noch nicht auf dem erforderlichen Stand. Der klinische Befund ist, sorgfältig analysiert, deutlich aussagekräftiger, als es die Schlagzeilen vermuten lassen.
Unterschiede zwischen aktiver und passiver myofaszialer Entspannung: Das geeignete Werkzeug auswählen
Therapeuten begegnen der Unterscheidung zwischen aktiv und passiv häufig bereits früh in ihrer Ausbildung und betrachten sie als einfache Ja/Nein-Entscheidung: aktiv bedeutet, der Patient bewegt sich; passiv bedeutet, er liegt still. Diese Einteilung ist zwar fachlich korrekt, jedoch nahezu nutzlos. Die eigentliche klinische Fragestellung lautet nicht, was der Patient mit seinem Körper macht, sondern welcher physiologische Mechanismus angesprochen werden soll und ob die gewählte Therapieform zum Zustand des Gewebes passt. Eine falsche Abstimmung führt nicht nur zu langsameren Ergebnissen, sondern in manchen Fällen bleiben die Schmerzen des Patienten unverändert.
Warum passive Entspannungstechniken chronische myofasziale Schmerzen anders behandeln
Bei der passiven myofaszialen Entspannung tut der Patient nichts. Das Gewebe wird bis zu einem Punkt der Einschränkung gedehnt und dort 90 Sekunden bis drei Minuten gehalten. Dabei wartet man auf ein natürliches Gleiten der Faszien, anstatt auf einen Muskelschutzreflex. Durch die fehlende Mitarbeit des Patienten entsteht ein neurologisches Umfeld, in dem konkurrierende propriozeptive Signale gedämpft werden. Dies ermöglicht es dem Therapeuten, subtile Einschränkungen zu erkennen, die durch aktive Kontraktion sonst verdeckt würden.
Dieser Ansatz eignet sich für chronische, globale Einschränkungen, bei denen verhärtetes und verklebtes myofasziales Gewebe eine anhaltende mechanische Belastung benötigt, um thixotrope Veränderungen zu erfahren. Weichgewebe, das über Jahre eingeschränkt war, reagiert nicht auf einen 30-sekündigen, mäßigen Druck. Hinzu kommt ein psychophysiologischer Vorteil: Ein Patient, der lediglich atmen soll, senkt mit höherer Wahrscheinlichkeit den Sympathikotonus, was die Gewebereaktion auf denselben Druck deutlich verändert. Für Patienten mit myofaszialen Schmerzen und ausgeprägter zentraler Sensibilisierung stellt die passive Umgebung keinen Kompromiss, sondern eine echte therapeutische Variable dar, und die Therapie selbst wird Teil der neurologischen Regeneration.
Aktive Freisetzung und die dahinterstehende neuromuskuläre Logik
Die aktive Entspannungstechnik basiert auf einer anderen Logik. Das Gewebe wird verkürzt, der Therapeut stellt gezielten Kontakt her, und der Patient durchläuft unter Belastung einen Dehnungsbogen. Die zwischen dem Kontaktpunkt des Therapeuten und dem sich bewegenden Gewebe entstehende Scherkraft löst Verklebungen zwischen den Gewebeschichten – nicht durch Abwarten einer Kriechreaktion, sondern durch kontrollierte Reibung während der Muskeldehnung. Die Lösung myofaszialer Verklebungen durch Bewegung statt durch anhaltenden Druck ist das entscheidende Merkmal dieses Ansatzes.
Die Active Release Technique (ART), die in Chiropraktik, Sportmedizin und Physiotherapie weit verbreitet ist, formalisiert dies in einem Diagnose- und Behandlungsalgorithmus. Therapeuten identifizieren Bewegungseinschränkungen durch die Beurteilung von Gewebestruktur, Verspannungen und Beweglichkeit und wenden anschließend Kontakt- und Bewegungsprotokolle an, die auf den kumulativen Traumazyklus abzielen: die fortschreitende Anhäufung von Mikroverletzungen, die die Gewebequalität mindern, ohne dass es zu einer einzelnen, offensichtlichen Verletzung kommt. Für Sportler bietet dieser Ansatz Vorteile, die passive Techniken nicht so effizient nachbilden können. Die exzentrische Dehnung unter den Händen des Therapeuten trainiert das Gewebe unter denselben mechanischen Bedingungen, denen es im Training ausgesetzt ist, und baut so die funktionelle Belastbarkeit auf, die durch passive Techniken allein nicht erreicht wird.
Beurteilung der Gewebereife: Wann welcher aktive oder passive Ansatz geeignet ist
Meine langjährige Arbeit mit Sportlern und körperlich aktiven Patienten hat gezeigt, dass der häufigste Behandlungsfehler nicht in der Wahl der falschen Technik liegt, sondern in der Anwendung der richtigen Technik zum falschen Zeitpunkt. Passive Entspannungstechniken, die während einer akuten Entzündungsreaktion angewendet werden, reizen das Gewebe zusätzlich. Aktive Entspannungstechniken, die angewendet werden, bevor ein heilendes Weichteilgewebe ausreichend zugfest ist, können die frühe Kollagenmatrix schädigen. Das Verständnis des Kontinuums passiver und aktiver Entspannungstechniken ist daher keine rein theoretische Übung, sondern eine praktische Entscheidung, die während der Behandlung anhand der Gewebereaktionen getroffen wird.
Ein aussagekräftigerer Ansatz als die Unterscheidung zwischen „aktiv“ und „passiv“ ist die Gewebereifung. In der Akutphase schützen passive Verfahren die Struktur und lösen gleichzeitig die bereits im Verletzungsbereich vorhandenen Faszienverklebungen. Mit fortschreitender Heilung werden durch aktive Techniken die spezifischen Verklebungen zwischen den sich erholenden Gewebeschichten gelöst. Diese Verklebungen können, unbehandelt, zu chronischen Einschränkungen führen, die die Leistungsfähigkeit Monate später beeinträchtigen.
Zu den Schlüsselfaktoren für diese klinische Entscheidung gehören der Schweregrad der Verletzung, die Schmerzschwelle des Patienten an der betroffenen Stelle, ob die primäre Bewegungseinschränkung auf Gewebeverdichtung oder Narbengewebeverklebung zurückzuführen ist und ob der Patient kontrollierte Bewegungen im gesamten Bewegungsumfang ohne Kompensationsbewegungen ausführen kann. Schmerzen, die sich bei aktiver Belastung verstärken, sind oft das deutlichste Signal, die passive Haltung länger beizubehalten.
Wie RSM das Spektrum der Release-Techniken lehrt
Im Rahmen des RSM Myofascial Release Kurses lehren wir beide Ansätze als sich ergänzende Werkzeuge innerhalb eines stimmigen Behandlungskonzepts. Eine Sitzung beginnt oft mit passiven Übungen: Verspannungen lösen sich, der allgemeine Muskeltonus beruhigt sich und das propriozeptive Bild des Fasziensystems durch den Therapeuten schärft sich. Die aktive Lösung kann dann präziser eingesetzt werden, da das umliegende Weichgewebe bereits behandelt wurde.
Der Unterschied zwischen den Ansätzen liegt nicht nur in der Technik, sondern auch in den Anforderungen an das Nervensystem des Patienten. Passive Methoden zielen darauf ab, loszulassen, und ermöglichen es dem Therapeuten, Blockaden zu finden. Aktive Methoden hingegen bedeuten: Bewegen Sie sich, und die Bewegung wird zeigen, was sich ändern muss. Beide Ansätze streben eine Lösung an; sie nutzen lediglich unterschiedliche physiologische Hebel. Klinische Kompetenz besteht darin, zu wissen, welcher Hebel in welchem Moment zum Einsatz kommt und die Palpationsfertigkeit zu besitzen, diesen Moment zu erspüren.
Die Wissenschaft hinter der Entstehung von Triggerpunkten: Von der Energiekrise zur zentralen Sensibilisierung
Das Auffinden, Komprimieren und Lösen von Triggerpunkten stellt für die meisten erfahrenen Therapeuten keine Herausforderung dar. Weitaus weniger sind jedoch in der Lage, präzise zu erklären, was Triggerpunkte auf zellulärer Ebene tatsächlich sind. Diese Wissenslücke ist von großer Bedeutung – nicht etwa, weil klinische Intuition der Molekularbiologie unterlegen wäre, sondern weil das Verständnis der zugrunde liegenden Mechanismen die Herangehensweise an die Behandlung, die Priorisierung der Patienten für die jeweiligen Techniken sowie die Sicherheit im interdisziplinären Umgang mit Sportmedizinern und Physiotherapeuten im Team bei myofaszialen Schmerzen maßgeblich verändert.
Was Travell und Simons etabliert haben
Janet Travell und David Simons widmeten Jahrzehnte der Kartierung myofaszialer Schmerzmuster und der Systematisierung dessen, was sie als myofasziale Triggerpunkte bezeichneten. Ihre grundlegende Erkenntnis war, dass ein Triggerpunkt nicht lediglich ein druckempfindlicher Punkt ist. Vielmehr handelt es sich um einen überempfindlichen Knoten innerhalb eines verspannten Muskelstrangs mit einem vorhersagbaren, durch Kompression reproduzierbaren Schmerzmuster, der sowohl lokale als auch entfernte Symptome hervorrufen kann.
Simons und Travell ordneten Triggerpunkte einem Spektrum zu. Ein aktiver Triggerpunkt verursacht spontane Schmerzen, die typischerweise in eine entfernte Körperregion ausstrahlen. Ein latenter Triggerpunkt ist nur bei mechanischer Stimulation schmerzhaft, schränkt jedoch dennoch die Beweglichkeit ein und verändert die motorische Steuerung. Diese Unterscheidung ist klinisch relevant: Latente Triggerpunkte sind weitaus häufiger als aktive, können unter physischem oder psychischem Stress aktiv werden und stellen selbst bei völliger Schmerzfreiheit eine echte neuromuskuläre Dysfunktion dar.
Ihre erste mechanistische Erklärung, die Energiekrise-Hypothese, besagt, dass eine überlastete motorische Endplatte vermehrt Acetylcholin (ACh) freisetzt, was zu einer abnormen, anhaltenden Depolarisation und persistierenden Sarkomerkontraktion im Bereich der Endplatte führt. Ohne ausreichend ATP, um Kalzium in das sarkoplasmatische Retikulum zurückzuführen, kann sich der Muskel nicht entspannen. Der Stoffwechselbedarf steigt, die Kapillarkompression reduziert die Durchblutung, und es kommt zu Hypoxie und Ischämie im lokalen Milieu. Der Muskel ist nicht in der Lage, genügend Energie zu erzeugen, um die Kontraktur zu lösen, sodass diese aufrechterhalten wird.
Dieses Modell erklärte das tastbare, straffe Band, die lokale Druckempfindlichkeit und warum eine Dehnung oder anhaltende Kompression den Zyklus unterbrechen kann, indem sie die kontrahierten Sarkomere mechanisch verlängert und den ATP-Bedarf senkt.
Die Rückkopplungsschleife, die den Trigger aktiv hält
Die 2004 von Gerwin, Dommerholt und Shah erweiterte Theorie der integrierten Triggerpunkte enthüllte eine komplexere Kaskade. Ischämie führt nicht nur zu einem Energieverlust, sondern erzeugt ein saures lokales Milieu. Dieser Säuregehalt hemmt die Acetylcholinesterase (AChE), das Enzym, das normalerweise Acetylcholin (ACh) aus dem synaptischen Spalt entfernt. Durch die Hemmung der AChE verbleibt ACh im synaptischen Spalt, und die Aktivität der motorischen Endplatte bleibt abnorm erhöht. Saure Bedingungen stimulieren zudem die Freisetzung von Calcitonin-Gen-verwandtem Peptid (CGRP), welches die AChE weiter hemmt und die ACh-Rezeptoren an der postsynaptischen Membran hochreguliert, wodurch das Signal nochmals verstärkt wird.
Der Rückkopplungsmechanismus schließt sich: Ischämie führt zu Azidose, Azidose verstärkt die ACh-Signalübertragung, verstärkte ACh-Signalübertragung intensiviert die Sarkomerkontraktion, und die verstärkte Kontraktion verschlimmert die Ischämie. Dies unterscheidet die Entstehung von Triggerpunkten von gewöhnlichem Muskelkater nach dem Training. In den meisten Muskeln unterbrechen Schutzmechanismen diese Kaskade, bevor sie sich selbst verstärkt. Bei der Entstehung von Triggerpunkten versagen diese Mechanismen.
Die Aktivität des sympathischen Nervensystems (SNS) stellt eine wichtige Komponente dar. Adrenerge Rezeptoren an der neuromuskulären Endplatte und in der Skelettmuskulatur reagieren auf sympathische Aktivierung mit einer Verengung der Kapillaren und einer Verstärkung abnormer motorischer Endplattenaktivität. Patienten unter anhaltendem psychischem Stress oder mit chronisch erhöhter autonomer Erregung scheinen unabhängig von der biomechanischen Belastung deutlich anfälliger für die Bildung von Triggerpunkten zu sein. Die SNS-Aktivität ist ein aufrechterhaltender Faktor, keine Folgeerscheinung.
Die Chemie des Schmerzes an der Spitze
Die erweiterte Hypothese blieb weitgehend theoretisch, bis Jay Shah und seine Kollegen am NIH eine Mikrodialyse-Technik entwickelten, die es ermöglichte, Interstitialflüssigkeit aus lebender menschlicher Muskulatur in Echtzeit zu entnehmen. Durch das Einführen einer feinen Nadel in den oberen Trapezmuskel von Probanden mit aktiven Triggerpunkten, latenten Triggerpunkten und ohne Triggerpunkte erstellten sie das erste direkte biochemische Profil myofaszialer Schmerzen auf Gewebeebene.
Aktive Triggerpunkte wiesen signifikant erhöhte Konzentrationen von Substanz P, CGRP, Bradykinin, Serotonin, Noradrenalin, TNF-α, IL-1β und IL-6 sowie einen messbar niedrigeren lokalen pH-Wert auf. Dies sind keine Zufallsbefunde. Substanz P und CGRP senken die Aktivierungsschwelle von Muskelnozizeptoren, sodass Reize, die normalerweise unterschwellig wären, Schmerzsignale auslösen. Bradykinin aktiviert Nozizeptoren direkt in sehr niedrigen Konzentrationen. Die Zytokine tragen zur peripheren Sensibilisierung bei und können im Laufe der Zeit strukturelle Gewebeveränderungen innerhalb des verspannten Muskelstrangs hervorrufen.
Latente Triggerpunkte zeigten ein intermediäres Bild: Die Konzentration sensibilisierender Substanzen war zwar erhöht, jedoch nicht so stark wie in aktiven Triggerpunkten. Dies bestätigt, dass latente Triggerpunkte nicht biochemisch inert sind. Sie befinden sich in einem sensibilisierten Zustand, der eine tatsächliche Gewebspathologie darstellt und nicht lediglich einen Tastbefund.
Shahs Team dokumentierte auch die Folgen einer lokalen Zuckungsreaktion (LTR), der kurzen, unwillkürlichen Kontraktion angespannter Muskelfasern, die durch Nadelung und einige manuelle Techniken zuverlässig ausgelöst wird. Nach einer LTR sanken die Konzentrationen von Substanz P und CGRP am Wirkort signifikant ab, wodurch sich das biochemische Milieu dem latenten Profil annäherte. Dies ist eine der deutlichsten mechanistischen Erklärungen dafür, warum Techniken, die zuverlässig eine LTR hervorrufen, tendenziell bessere Ergebnisse erzielen: Sie verändern die chemischen Prozesse, die der peripheren Sensibilisierung zugrunde liegen, und nicht nur die Gewebemechanik.
Wie Triggerpunkte die zentrale Sensibilisierung und den übertragenen Schmerz auslösen
Die periphere Sensibilisierung an einem aktiven Punkt bleibt nicht lokal. Anhaltende nozizeptive Reize, die das Rückenmark erreichen, reorganisieren die zentrale Schmerzverarbeitung. Neuronen im Hinterhorn, die über einen längeren Zeitraum Reize aus dem betroffenen Muskelsegment empfangen, werden übererregbar: Ihre Aktivierungsschwellen sinken, ihre rezeptiven Felder erweitern sich, und Neuronen, die zuvor nur auf Reize aus dem direkt betroffenen Segment reagierten, beginnen nun auch auf Reize aus benachbarten Regionen zu reagieren.
Dies ist die neurophysiologische Grundlage des übertragenen Schmerzes. Die charakteristischen Schmerzmuster, die Travell und Simons so systematisch beschrieben haben, sind kein Mysterium; sie sind die vorhersehbare Folge einer zentralen Sensibilisierung im Hinterhorn des Rückenmarks. Ein Triggerpunkt im Musculus infraspinatus erzeugt vordere Schulterschmerzen, die einer Rotatorenmanschettenpathologie ähneln können. Ein Punkt in der tiefen Gesäßmuskulatur kann Ischiassymptome hervorrufen. Ein Therapeut, der diesen Mechanismus versteht, behandelt deutlich seltener die Stelle des angegebenen Schmerzes und findet vielmehr die eigentliche Schmerzursache.
CGRP spielt eine besonders wichtige Rolle beim Übergang von akutem zu chronischem myofaszialem Schmerz. Es verstärkt die ACh-Aktivität an der motorischen Endplatte (und erhält so den peripheren Triggerpunkt aufrecht) und gleichzeitig die Reaktion des Hinterhorns auf Substanz P über den NK-1-Rezeptor. Diese duale Wirkung auf peripherer und zentraler Ebene macht CGRP zu einem zentralen Mediator dafür, warum manche Patienten aus einem ursprünglich lokalisierten Muskelproblem generalisierte Schmerzen entwickeln.
Was das am Behandlungstisch bedeutet
Ich lehre die Studierenden der RSM International Academy, jeden Triggerpunkt als Indiz für den Zustand des gesamten Organismus des Patienten zu betrachten. Der aktive Punkt gibt Aufschluss über die Belastungsgeschichte des Muskels, den Zustand des autonomen Nervensystems, die Qualität der Regeneration und das Ausmaß der bereits bestehenden zentralen Sensibilisierung. Ein Patient mit ausgeprägter zentraler Sensibilisierung benötigt einen grundlegend anderen Behandlungsansatz als ein gesunder Sportler, der sich von einer Trainingsüberlastung erholt. Die Beseitigung der peripheren Ursache kann notwendig sein, ist jedoch selten allein ausreichend.
Das myofasziale Schmerzsyndrom, ausgelöst durch aktive Triggerpunkte, zählt zu den häufigsten und am häufigsten unterdiagnostizierten Beschwerden in der Sportmedizin. Patienten mit myofaszialem Schmerzsyndrom leiden unter diffusen, wandernden Schmerzen, die sich unter Belastung verschlimmern, im Gegensatz zu einer Bandverletzung nicht durch Ruhe abklingen und in der Bildgebung unauffällig sind. Die wissenschaftlichen Grundlagen der Triggerpunktbildung bieten dem Arzt einen präzisen Erklärungsansatz für diese Beschwerden.
Bei Sportlern verdienen latente Triggerpunkte besondere Beachtung. Sie hemmen die Kraftentwicklung, verändern die Muskelaktivierungsmuster und belasten benachbarte Strukturen so, dass es zu wiederkehrenden Sekundärverletzungen kommt, ohne dass spontane Schmerzen auftreten. Die Identifizierung und Behandlung latenter Triggerpunkte bei diesen Patienten stellt daher eine effektive Präventionsmaßnahme dar.
Das mechanistische Verständnis verdeutlicht auch, warum manuelle Techniken in bestimmten Situationen wirksam sind. Kompression, Muskelenergietechniken und assistiertes Dehnen zielen alle darauf ab, kontrahierte Sarkomere mechanisch zu verlängern und die Kapillardurchblutung wiederherzustellen – nach demselben Grundprinzip wie Dry Needling. Das Wissen, dass es sich bei der lokalen Umgebung eines aktiven Punktes um ein echtes Entzündungsmilieu und nicht nur um einen Ort mechanischer Funktionsstörung handelt, sollte Therapeuten bei der Auswahl der Technik, der Dosierung und der Behandlungshäufigkeit maßgeblich leiten.
Triggerpunkte präzise behandeln
Der Triggerpunkttherapie-Kurs der RSM International Academy baut auf diesem mechanistischen Fundament auf. Der Lehrplan umfasst die gesamte Evidenzbasis zur Triggerpunktbildung, Beurteilungsprotokolle zur Unterscheidung aktiver und latenter Triggerpunkte, die klinische Bedeutung von Schmerzmuster, die in die wichtigsten Muskelgruppen ausstrahlen, sowie manuelle Techniken, die direkt auf der hier beschriebenen Physiologie basieren.
Simons und Travell legten den Grundstein. Die Mikrodialyseforschung lieferte die biochemische Grundlage. Wir bei RSM setzen dies in präzise, reproduzierbare klinische Fertigkeiten um. Die Wissenschaft hinter der Triggerpunktbildung ist keine bloße Hintergrundlektüre. Sie ist das logische Denken, das einen Therapeuten, der nachhaltige Ergebnisse erzielt, von einem unterscheidet, der lediglich Druck ausübt und auf das Beste hofft.
Lerntipps für Massagestudierende auf fortgeschrittenem Niveau
Die meisten Online-Tipps zum Massagestudium richten sich an Anfänger, die Anatomieprüfungen bestehen möchten. In Foren von Massageschulen findet man häufig allgemeine Ratschläge: gute Notizen machen, Karteikarten verwenden, ausreichend schlafen. Für Physiotherapeuten, Sporttrainer, Ärzte oder erfahrene Masseure, die ein fortgeschrittenes klinisches Programm absolvieren, sind diese Empfehlungen zwar nicht falsch, jedoch wenig relevant. Die Herausforderung auf diesem Niveau besteht nicht darin, neue Informationen aufzunehmen, sondern ein neues klinisches Konzept in das bereits etablierte Wissen, die Gewohnheiten und das Muskelgedächtnis zu integrieren. Dies stellt eine grundlegend andere kognitive Aufgabe dar und erfordert einen anderen Lernansatz.
Warum Erfahrung das Erlernen der Massagetherapie erschweren kann
Erfahrene Therapeuten bringen in jedes fortgeschrittene Programm echte Vorteile ein: klinische Intuition, ein Verständnis für die Gewebequalität und ein Körpergefühl, das durch keine noch so intensive Ausbildung ersetzt werden kann. Erfahrung kann jedoch auch tief verwurzelte Gewohnheiten mit sich bringen. Wenn eine Technik jahrelang erfolgreich angewendet wurde, hat das Nervensystem dieses Muster fest verankert. Die Einführung eines neuen Modells, sei es myofasziales Loading oder ein anderer Ansatz zur Gelenkmechanik, bedeutet, gegen bestehende motorische und konzeptuelle Schemata anzukämpfen.
Die Forschung in der Sportmedizin zeigt immer wieder, dass geübte Athleten, die ein korrigiertes Bewegungsmuster erlernen, anfangs schlechter abschneiden als Anfänger, die es von Grund auf neu lernen. Das bestehende Bewegungsmuster konkurriert mit dem neuen. Dasselbe gilt für fortgeschrittene Therapiestudierende: Ihr bisheriges Denkmuster wird sich dem neuen zunächst widersetzen, bevor es sich schließlich integriert. Am effektivsten ist es, neues Material als paralleles System und nicht als Ersatz zu behandeln. Lernen Sie es zunächst für sich, bauen Sie die neue Struktur separat auf und suchen Sie dann nach den Verbindungen.
Der duale Ansatz: Trennung von kognitiver und praktischer Therapie
Fortgeschrittene Massageausbildungsprogramme bewegen sich zwischen zwei grundlegend verschiedenen Lernarten: deklarativem Wissen (Biomechanik, Anatomie, Pathologie, Beurteilungslogik) und prozeduralem Wissen (Technikausführung, Palpation, klinisches Denken unter realen Bedingungen). Diese beiden Aspekte im Lernansatz zu vermischen, ist einer der häufigsten Fehler von Studierenden mit soliden Vorkenntnissen.
Deklarative Inhalte lassen sich gut durch wiederholtes Lernen und aktives Abrufen festigen. Nutzen Sie Karteikarten, kurze schriftliche Zusammenfassungen oder selbst erstellte Übungstests. Zwingen Sie Ihr Gehirn zum Abrufen statt zum Wiederlesen; Wiederlesen mag zwar produktiv erscheinen, führt jedoch kaum zu nachhaltigem Behalten. Prozedurales Wissen hingegen baut sich durch die wiederholte Anwendung am Gewebe auf. Kein Lernmaterial, so gut es auch sein mag, ersetzt die praktische Erfahrung. Für die praktischen Übungen in Massagekursen sind kurze, häufige Einheiten effektiver als lange Blöcke: Zwanzig Minuten konzentriertes Techniktraining, täglich wiederholt, sind wirkungsvoller als eine dreistündige Einheit am Wochenende. Wenn in einem Kurs ein neues Beurteilungsprotokoll eingeführt wird, besteht das Ziel nicht darin, es im Behandlungsraum zu beherrschen, sondern es in der folgenden Woche so oft zu üben, dass die Bewegung unter realen Bedingungen abrufbar wird.
Den Hauptteil lesen, bevor man das Lehrbuch liest
Eine der eher ungewöhnlichen Lernstrategien für fortgeschrittene Therapiestudierende ist die Nutzung der Behandlungsliege als primäre Lernressource. Bevor Sie das Kapitel über die Rotatorenmanschette lesen, palpieren Sie die Strukturen. Spüren Sie, wie sich das Gewebe verändert, wenn die Schulter nach innen beziehungsweise außen rotiert wird. Lesen Sie anschließend das Kapitel.
Diese Vorgehensweise nutzt die Art und Weise, wie das Gehirn räumliche und taktile Informationen verarbeitet. Wenn Sie anschließend auf die Anatomie in schriftlicher oder schematischer Form stoßen, ordnen Sie einer bereits gespeicherten Empfindung eine Bezeichnung zu. Dadurch wird die Speicherung deutlich verbessert. Genau so funktioniert auch das Denken in der klinischen Massage: Zuerst werden Gewebeinformationen erfasst, und das konzeptionelle Rahmenwerk strukturiert das Erfasste. Die Beurteilungssequenzen in unserem Kurs für therapeutische Massage basieren genau auf diesem Prinzip: Technik und Gewebeexposition gehen der erklärenden Strukturierung voraus.
Lerntipps für Massage: Prioritätensetzung als praktizierender Therapeut
Die meisten Studierenden in einem fortgeschrittenen Programm sind gleichzeitig praktizierende Therapeuten. Ein realistischer Studienplan zielt nicht darauf ab, möglichst viele Stunden zu absolvieren, sondern die Qualität der verbleibenden Stunden zu sichern. Konzentrieren Sie sich auf Inhalte, die Theorie und klinische Entscheidungsfindung miteinander verbinden. In einem Ausbildungsprogramm für therapeutische Massage ist das Verständnis der biomechanischen Grundlagen von Beurteilungstests für die langfristige Kompetenz wichtiger als das Auswendiglernen von Testnamen. Die Namen können Sie vor einer Prüfung wiederholen; die zugrunde liegende Logik hingegen, einmal wirklich verstanden, verändert Ihre gesamte berufliche Praxis bei der Beurteilung jedes einzelnen Klienten.
Ich habe RSM gegründet, weil ich der Ansicht war, dass eine Lücke zwischen der Standardausbildung in Massage und den Anforderungen der klinischen Praxis im Bereich Sportmedizin besteht. Jeder Student, der diese Schule absolviert, bringt wertvolles Vorwissen mit und wird mit Inhalten konfrontiert, die sein bisheriges Wissen infrage stellen. Der wichtigste Lerntipp, den ich erfahrenen Therapeuten geben kann, lautet: Nehmen Sie Ihr Nichtwissen ernst. Die Wissenslücken von Experten sind oft weniger offensichtlich als die von Anfängern, jedoch häufig folgenreicher. In der Weiterbildung zur Massage geht es nicht darum, immer mehr Techniken anzuhäufen. Es geht darum, das konzeptionelle Fundament zu schaffen, das Ihnen ermöglicht zu verstehen, warum eine Technik wirkt, wann sie angezeigt ist und was zu tun ist, wenn sie nicht wirkt.
Die Geschichte der orthopädischen Massagetherapie: Wie eine klinische Tradition den Beruf neu gestaltete
Es gibt einen bestimmten Moment in der Laufbahn der meisten erfahrenen Therapeuten, in dem ihnen bewusst wird, dass das im Studium Gelernte nur einen Teil der Wahrheit darstellt. Die Hände waren geschult, die Griffe auswendig gelernt. Doch die Begründung, die diagnostische Logik hinter der Anwendung einer bestimmten Technik auf ein bestimmtes Gewebe in einer bestimmten Richtung, fehlte häufig. Diese Lücke spiegelt eine echte historische Kluft wider: die lange Trennung von Massage und Medizin sowie die mühsame, langwierige Arbeit, beides wieder zusammenzuführen.
In weiten Teilen der aufgezeichneten Geschichte existierte diese Trennung nicht. Griechische Ärzte und Galen integrierten die Massage explizit in ihre klinische Praxis. Erst mit dem Aufstieg der institutionellen Medizin im frühneuzeitlichen Europa wurden manuelle Techniken in den Bereich der Volksheiler verdrängt, und die therapeutische Massage löste sich vom wissenschaftlichen Denken. Per Henrik Lings „Schwedische Bewegungstherapie“ aus dem 19. Jahrhundert leitete die Umkehr ein, indem sie die körperliche Intervention auf Anatomie und Physiologie gründete. Die entscheidende klinische Wende erfolgte später und aus einer eher unerwarteten Richtung.
Die diagnostische Wende in der Weichteiltherapie
James Cyriax wurde 1904 in London geboren und entstammte einer Familie, die wie geschaffen für ihn schien: Sein Großvater mütterlicherseits war eine angesehene Persönlichkeit am Königlichen Zentralinstitut für Gymnastik in Stockholm, und seine Eltern waren beide Ärzte. Nach seinem Abschluss am St. Thomas’ Hospital im Jahr 1929 erkannte Cyriax früh ein Problem, das die etablierte Medizin weitgehend ignoriert hatte: Die Orthopädie konnte zwar röntgenologisch sichtbare Verletzungen diagnostizieren, verfügte jedoch über kein zuverlässiges System für die enorme Bandbreite an Weichteilbeschwerden, die Schmerzen und Funktionsstörungen ohne radiologische Befunde verursachten. Sehnen, Bänder und Gelenkkapseln waren nach den damaligen Standards diagnostisch unsichtbar. Patienten mit berechtigten, oft behindernden Beschwerden wurde häufig gesagt, ihre Probleme seien unbehandelbar oder eingebildet.
Seine Antwort war die „selektive Gewebespannungsprüfung“: eine systematische Methode, bei der passive und aktive Bewegungen angewendet werden, um das für die Symptome verantwortliche Gewebe zu identifizieren. Schmerzen, die durch aktive Bewegung in eine Richtung und passiv in die entgegengesetzte Richtung ausgelöst wurden, deuteten auf eine kontraktile Gewebeläsion hin. Schmerzen in derselben Richtung bei aktiver und passiver Bewegung wiesen auf eine inerte Struktur hin: ein Band oder eine Gelenkkapsel. Durch die Isolierung des Gewebes mittels Bewegungsanalyse konnte Cyriax eine Läsion ohne Bildgebung lokalisieren und die Behandlung entsprechend ausrichten.
Cyriax und die Wissenschaft der Weichteilmanipulation
1938 gründete er die erste Abteilung für Orthopädie am St. Thomas’ Hospital. Sein Behandlungsansatz basierte auf drei nicht-operativen Methoden: Gelenkmanipulation, tiefe Querfriktion quer zur Faserrichtung der betroffenen Sehne oder des Bandes sowie Injektion. Die Friktionstechnik wurde senkrecht zu den Gewebefasern angewendet, um fibröse Verklebungen zu lösen und die Gewebebeweglichkeit genau an der Läsionsstelle zu erhalten. Der Behandlungserfolg hing maßgeblich von der ihr vorausgehenden Diagnostik ab.
Sein 1947 erstmals erschienenes Lehrbuch der Orthopädischen Medizin wurde über Jahrzehnte zu einem grundlegenden Nachschlagewerk der Physiotherapie. Noch bedeutsamer war jedoch, dass Cyriax' Modell den Therapeuten vom reinen Protokollausführer zum diagnostischen Kliniker machte. Die 1974 gegründete Internationale Föderation der Orthopädischen Manipulativen Physiotherapeuten war eine direkte institutionelle Folge davon.
Sportmassage und die medizinische Tradition
Die Integration der klinischen Massage in die Sportmedizin verlief parallel. Sporttherapeuten nutzten Massage schon lange empirisch, doch die Sportmassage als klinische Disziplin benötigte eine theoretische Grundlage, die die Technik mit der Gewebephysiologie und dem Verletzungsmechanismus verknüpfte. Mitte des 20. Jahrhunderts wandten Therapeuten, die mit Leistungssportlern arbeiteten, die Beurteilungsprinzipien von Cyriax auf den Sport an. Ein Sprinter mit Schmerzen an der Knieaußenseite benötigte eine gewebespezifische Diagnose, bevor er behandelt werden konnte. Sportverletzungen mit Beteiligung von Sehnen und Bändern wurden zu einem Hauptanwendungsgebiet für gezielte transversale Techniken, und die Sportmassage übernahm die diagnostische Ausrichtung, die diese Techniken rational anwendbar und nicht nur empirisch machte.
Janet Travell und David Simons untermauerten diese Entwicklung mit ihrer grundlegenden Arbeit über myofasziale Triggerpunkte im Jahr 1983. Sie stellten Therapeuten ein Vokabular und einen physiologischen Mechanismus für übertragene Schmerzen und muskulär bedingte Funktionsstörungen zur Verfügung, die sich lange einer systematischen Beschreibung entzogen hatten. Die Vorteile der gezielten Behandlung spezifischer neuromuskulärer Läsionen anstelle einer systemischen Muskeltherapie wurden zunehmend durch klinische Evidenz gestützt.
Was Massagetherapeuten geerbt haben
Whitney Lowes Arbeit Anfang der 2000er-Jahre brachte das orthopädische Beurteilungsmodell direkt in die Massagepraxis und schloss damit eine jahrzehntelang bestehende Lücke: Therapeuten mit diagnostischer Ausbildung verfügten oft nicht über fortgeschrittene manuelle Fähigkeiten, während Therapeuten mit diesen Fähigkeiten häufig das Beurteilungsmodell fehlte, um sie angemessen anzuwenden. Genau diese Verbindung macht eine fundierte Massagetherapie in ihrer wirksamsten Form aus: manuelle Techniken, die auf klinischer Expertise basieren und gezielt auf identifizierte Gewebsläsionen angewendet werden.
Ich bin der Überzeugung, dass diese Tradition letztlich lehrt, dass die Trennung zwischen Diagnostik und Therapie seit jeher das zentrale Problem des Fachgebiets darstellt. Cyriax’ Beitrag bestand darin, darauf zu bestehen, dass die Technik präzise auf das pathologische Gewebe ausgerichtet sein müsse, was die Identifizierung des Gewebes voraussetzte. Jeder Fortschritt seither ist eine Weiterentwicklung dieses Prinzips.
An der RSM International Academy lehren wir aus dieser klinischen Tradition heraus. Unser Kurs für Orthopädische Massage vermittelt klinisches Denken und Befunderhebung und ist keine Sammlung fortgeschrittener Grifftechniken. Die Gesundheit des Patienten wird am besten gefördert, indem man besser versteht, welches Gewebe behandelt werden muss, warum es Symptome verursacht und welche Intervention die zugrunde liegende Pathologie am effektivsten adressiert. Diese Abfolge – Wo befindet sich die Läsion? Welches Gewebe ist betroffen? Was benötigt es? – ist das Erbe, das jeder, der diese Arbeit ernst nimmt, beherrschen muss.
Die Rolle von Atemtechniken bei der myofaszialen Entspannung
Die Interaktion zwischen den Händen eines Therapeuten und dem Gewebe eines Patienten ist selten ein stiller Dialog. In der Sportmedizin wissen wir, dass die Wirksamkeit unserer Arbeit von mehr als nur mechanischen Kräften abhängt; sie basiert auf dem Einfluss des autonomen Nervensystems. Wenn ich einen Therapeuten bei einer komplexen manuellen Therapie beobachte, achte ich zunächst auf die Rippen. Ist der Brustkorb unbeweglich, befindet sich das Gewebe wahrscheinlich in einem Abwehrzustand.
Manuelle Therapie ist sowohl eine neurologische als auch eine mechanische Intervention. Hält der Patient den Atem an, wehrt er sich gegen die Technik und bildet somit eine neurologische Barriere für die Lösung der Verspannungen. An der RSM International Academy lehren wir, dass der Therapeut die Atmung des Patienten steuern muss, um ihn vom sympathischen „Kampf-oder-Flucht“-Zustand in den parasympathischen „Ruhe-und-Verdauungs“-Zustand zu versetzen. Daher ist die Integration von Atemtechniken während der myofaszialen Entspannung eine klinische Voraussetzung für optimale Behandlungsergebnisse.
Die myofasziale Verbindung des Zwerchfells
Das Zwerchfell ist nicht nur eine Luftpumpe, sondern ein zentraler Knotenpunkt der Faszienkontinuität. Anatomisch gesehen erstrecken sich die Zwerchfellschenkel nach unten und setzen an den Lendenwirbeln an, wo sie sich mit den Fasern des Musculus psoas major verzahnen. Diese myofasziale Verbindung des Zwerchfells bewirkt, dass jeder Atemzug einen direkten mechanischen Einfluss auf die tiefe Rumpfmuskulatur und die Lendenwirbelsäule hat. Wenn ein Therapeut den Beckengürtel behandelt, interagiert er indirekt mit dem Atmungssystem.
Meiner Erfahrung nach werden viele Fälle chronischer Hüft- oder Rückenschmerzen durch eine Funktionsstörung des Zwerchfells aufrechterhalten. Ist das Zwerchfell hyperton, schränkt dies die Beweglichkeit des Brustkorbs ein und zwingt den Körper, auf die Atemhilfsmuskulatur in Brust und Hals zurückzugreifen. Diese mechanische Verlagerung führt zu einer „aufwärts gerichteten“ Atmung und verstärkt die Spannung in den Skalenusmuskeln. Durch manuelle Therapie des Zwerchfells beeinflussen wir die viszerale und parietale Faszie des gesamten Rumpfes.
Veränderung autonomer Zustände durch Nasenatmung
Die Unterscheidung zwischen Mund- und Nasenatmung ist physiologisch bedeutsam. Nasenatmung erhöht die Produktion von Stickstoffmonoxid, einem gefäßerweiternden Stoff, der die lokale Durchblutung verbessert. Entscheidend ist, dass sie die Rekrutierung der unteren Lungenlappen fördert, wo sich parasympathisch sensible Rezeptoren befinden. Im Gegensatz dazu ist schnelle Mundatmung häufig mit Brustatmung verbunden, wodurch der Hypothalamus signalisiert wird, den Sympathikotonus aufrechtzuerhalten.
Ich weise Patienten oft an, den Mund geschlossen zu halten, um Spannungen abzubauen. Dies bewirkt, was Gellhorn als „trophotrope Abstimmung“ bezeichnete. Aus biochemischer Sicht fördert die langsame Nasenatmung den Bohr-Effekt. Da der Patient durch die langsamere Ausatmung etwas mehr Kohlendioxid im Blut behält, sinkt der pH-Wert, wodurch die Sauerstoffaffinität des Hämoglobins abnimmt. Dies ermöglicht eine effizientere Sauerstoffabgabe an das zu behandelnde periphere Gewebe.
Integration von Atemübungen in die manuelle Therapie
Klinische Meisterschaft erfordert die Synchronisation des Drucks mit dem Rhythmus des Patienten. Ein erfahrener Therapeut nutzt Atemübungen, um das Gewebe zur Öffnung anzuregen, anstatt es zu erzwingen. Beispielsweise könnte ich während einer tiefen Längsmassage bitten, vier Sekunden lang einzuatmen und anschließend sechs Sekunden lang auszuatmen. Die verlängerte Ausatmung ist der Zeitpunkt, an dem der hemmende Einfluss des Vagusnervs am stärksten ist.
- Koordinierte Entspannung: Stellen Sie den ersten Kontakt während der Einatmung her, um die Spannung zu lösen.
- Die Schmelzphase: Die Tiefe erhöht sich beim Ausatmen, da die Muskelspindeln weniger reaktiv werden.
- Pause und Reset: Halten Sie die Position mehrere Minuten lang statisch, damit die Faszie vom Gel- in den Sol-Zustand übergehen kann.
Diese myofaszialen Techniken sind für Patienten mit Traumata in der Vorgeschichte, die sich gegen herkömmliche Massagen wehren, von entscheidender Bedeutung.
Optimierung der Gewebegesundheit und professionelle Meisterschaft
Die Gesundheit des Bewegungsapparates hängt von der Fähigkeit ab, fließend zwischen Anspannung und Entspannung zu wechseln. Fachkräfte müssen die subtilen Anzeichen dieses Wechsels erkennen. Wenn sich die Haut durch eine leichte Histaminreaktion öffnet oder der Patient schluckt, entspannen sich Rachen und innere Organe.
Für alle, die sich für diese fortgeschrittenen Schnittstellen von Physiologie und Fertigkeiten interessieren, bietet der Myofasziale Release-Kurs von RSM die nötigen tiefen anatomischen Grundlagen, um diese Interventionen zu beherrschen.
Patienten versuchen zwar mitunter, die Faszien selbst zu Hause zu lösen, doch fehlt ihnen oft das Bewusstsein, ihre Atmung zu kontrollieren, und sie spannen sich gegen den Schmerz des verwendeten Instruments an. Als Therapeuten bieten wir die externe Unterstützung, die es dem Patienten schließlich ermöglicht, sich selbst zu regulieren. Die Integration synchronisierter Atmung bietet spezifische Vorteile:
- Desensibilisierung: Tiefes Einatmen reduziert die nozizeptive Aktivität in den interstitiellen Rezeptoren.
- Fluiddynamik: Druckveränderungen bewegen die Lymphe durch das Weichgewebe.
- Propriozeption: Die Konzentration auf den Atem verbessert die sensorischen Karten des Gehirns für bestimmte Bereiche.
Letztendlich sorgt die Integration von Atemübungen dafür, dass die von uns erzielten Veränderungen von Dauer sind. Wir bewegen nicht nur das Weichgewebe, sondern kalibrieren auch die Art und Weise neu, wie das Nervensystem es steuert.
Integration von Bewegung und Manueller Therapie zur Steigerung der Klinischen Wirksamkeit
Die traditionelle Trennung zwischen Behandlungsliege und Trainingsfläche stellt eine künstliche Einschränkung dar, die die klinische Praxis lange Zeit geprägt hat. Im herkömmlichen Modell erhält der Patient eine passive manuelle Therapie und wird anschließend in einen separaten Raum geschickt, um Korrekturübungen durchzuführen. Diese Trennung setzt voraus, dass das Nervensystem strukturelle Manipulation und motorische Kontrolle als getrennte Prozesse verarbeitet. Meine Erfahrung in der Sportmedizin zeigt jedoch ein anderes Bild. Wenn wir den Organismus in passive und aktive Bereiche unterteilen, ignorieren wir eine grundlegende biologische Realität: Zelluläre Anpassung und neurologische Kartierung erfolgen am effektivsten, wenn dynamische Aktionen und taktile Stimulation gleichzeitig stattfinden.
An der RSM International Academy in Chiang Mai steht die Philosophie im Mittelpunkt, dass der Therapeut nicht nur Spezialist für Weichteilstrukturen ist, sondern auch neurologische Veränderungen fördert. Meine Erfahrung hat gezeigt, dass die widerstandsfähigsten Athleten diejenigen sind, deren Therapeuten die Lücke zwischen statischer Entspannung und funktioneller Belastung schließen. Die Integration manueller Therapie mit aktiver Einbindung ist keine Stilfrage, sondern eine physiologische Notwendigkeit für eine langfristige Genesung.
Die Entwicklung der Physiotherapie und passiver Behandlungsmethoden
Der Übergang von rein passiven Therapieformen zu integrierten Behandlungsprotokollen spiegelt ein tieferes Verständnis der Mechanotransduktion wider. Jahrzehntelang beruhte die Physiotherapie häufig darauf, dass der Therapeut aktiv auf den Patienten einwirkte. Diese Interventionen verschaffen zwar vorübergehende Linderung, können jedoch die zugrunde liegenden Bewegungsmuster, die die Funktionsstörung verursacht haben, oft nicht verändern, da die sensomotorische Integration fehlt.
Übt ein Therapeut Druck auf einen Muskel aus, kommuniziert er mit dem zentralen Nervensystem. Bleibt die Person ruhig, erhält das Gehirn ein Signal der Sicherheit, was für die Akutschmerztherapie wertvoll ist. Führt die Person jedoch während einer langsamen, kontrollierten exzentrischen Kontraktion dieselbe manuelle Therapie durch, wird das Gehirn gezwungen, seine Karte der angespannten Struktur neu zu organisieren. Dieser gleichzeitige Input bewirkt eine stärkere Veränderung im motorischen Kortex und stellt sicher, dass die strukturellen Verbesserungen in den Alltag der Person übertragen werden. Wir müssen unseren Ansatz ändern und anerkennen, dass das Gehirn, wenn es den Nutzen eines neuen Bewegungsumfangs während einer gezielten Handlung nicht erkennt, den Muskeltonus nach dem Aufstehen einfach wieder auf den vorherigen Zustand zurücksetzt.
Neuromuskuläre Rehabilitation durch verfeinerte Techniken
Standardtechniken konzentrieren sich oft auf die mechanische „Entspannung“ der Faszien. Biologische Strukturen verändern sich zwar unter Belastung, doch die primäre Voraussetzung für eine verbesserte Beweglichkeit ist die Bereitschaft des Nervensystems, diese Bewegungsfreiheit zuzulassen. Durch gezieltes Handeln nutzen wir die Prinzipien der propriozeptiven neuromuskulären Fazilitation und der reziproken Hemmung in Echtzeit.
Betrachten wir eine eingeschränkte hintere Muskelkette. Ein Therapeut könnte zwanzig Minuten lang tiefe Längsgleitbewegungen an den Hamstrings durchführen. Dies verbessert wahrscheinlich vorübergehend die lokale Durchblutung. Erweitern wir diese Behandlung jedoch um aktive Kniestreckung und -beugung während der Druckanwendung, aktivieren wir die Muskelspindeln und Golgi-Sehnenorgane effektiver. Dadurch entsteht ein Zustand der „aktiven Entspannung“, in dem der Patient lernt, den neu geschaffenen Bewegungsumfang zu kontrollieren.
Die Komplexität dieser Arbeit erfordert fundierte anatomische Kenntnisse. Man muss nicht nur verstehen, wo eine Struktur ihren Ursprung und Ansatz hat, sondern auch, wie sie sich unter verschiedenen Belastungsbedingungen verhält. Dieses Detailniveau ist ein Kernbestandteil unseres Kurses für Tiefengewebsmassage, in dem wir über einfache Behandlungsmethoden hinausgehen und den menschlichen Körper als integriertes, dynamisches System betrachten.
Chronische Schmerzen durch aktives Engagement angehen
Chronische Schmerzen gehen oft mit einer Verschwommenheit der Hirnrezeption einher, bei der die Repräsentation eines Körperteils unscharf wird. In diesen Fällen beruht das Schmerzempfinden weniger auf einer tatsächlichen Gewebeschädigung, sondern vielmehr auf einer wahrgenommenen Bedrohung. Passive Therapien können diesen Kreislauf mitunter verstärken, indem sie die Überzeugung des Betroffenen bestärken, er sei „kaputt“ und brauche Hilfe von anderen, um „repariert“ zu werden.
Durch die Integration gezielter Handlungen geben wir dem Patienten die Kontrolle zurück. Wenn Patienten schmerzfreie Bewegungen erleben, während ein Therapeut sie taktil unterstützt, erhält das Gehirn ein starkes Korrektursignal. Die Berührung dient als „Sicherheitssignal“ und ermöglicht es dem Patienten, Bewegungsbereiche zu erkunden, die er zuvor vermieden hat. Dies ist besonders wirksam bei:
- Reduzierung der mit Bandscheibenverletzungen der Lendenwirbelsäule verbundenen Angstvermeidungsüberzeugungen.
- Wiederherstellung der Propriozeption bei chronischer Sprunggelenksinstabilität.
- Verbesserung der Gleit- und Bewegungsmechanik von Nerven bei peripherer Einklemmung.
- Normalisierung des Ruhetons einer in einer Schutzvorrichtung befindlichen Struktur.
- Wiederherstellung der Verbindung zwischen Atmung und Rumpfstabilisierung unter Belastung.
Ziel ist es, vom „Lösen von Verklebungen“ zur „Umerziehung des Systems“ überzugehen. Biologische Strukturen „schmelzen“ nicht einfach unter unseren Händen; vielmehr entscheidet das Nervensystem, die Spannung zu lösen, weil sich die Umgebung sicher anfühlt und die Bewegung unterstützt wird.
Entwicklung einer Behandlung für kinetische Langlebigkeit
Ein erfolgreicher Behandlungsplan muss der Tatsache Rechnung tragen, dass der Mensch ein dynamischer Organismus ist. Wenn ich Patienten betrachte, analysiere ich ihr kinetisches Potenzial. Um dieses Potenzial zu verbessern, müssen wir Techniken anwenden, die den Anforderungen ihres Lebens entsprechen. Ist ein Patient beispielsweise Marathonläufer, sollte seine manuelle Therapie letztlich die exzentrischen Belastungen und rhythmischen Bewegungsmuster des Laufens einbeziehen.
Dies erfordert vom Therapeuten, sich im Raum um die Liege sicher zu bewegen. Es genügt nicht mehr, Patienten sechzig Minuten lang still liegen zu lassen. Wir können mit passiven Übungen beginnen, um starke Abwehrspannungen zu lösen, doch die Sitzung muss sich zu einer aktiven Teilnahme entwickeln. Diese Bewegungstechniken gewährleisten, dass der Patient die Praxis nicht nur lockerer, sondern auch stabiler und leistungsfähiger verlässt. Die manuelle Intervention wirkt als Katalysator, die dynamische Handlung hingegen festigt die Veränderung und verankert den neuen Bewegungsumfang im Langzeitgedächtnis des Systems.
Integration der manuellen Therapie in die sportliche Leistung
In der professionellen Sportmedizin ist Effizienz von höchster Bedeutung. Wir benötigen Interventionen, die unmittelbare funktionelle Ergebnisse liefern. Manuelle Therapien helfen, Stoffwechselprodukte abzubauen, doch wenn sie zu passiv sind, kann sich der Athlet von seiner Kraft entfremdet fühlen. Durch den Einsatz handlungsorientierter manueller Techniken erhalten wir die Integrität der neuromuskulären Verbindung und beheben Einschränkungen, ohne den motorischen Antrieb des Athleten zu unterbrechen.
Unsere Aufgabe ist es, mit unseren Händen die vom Gehirn benötigte Stabilität zu bieten und den Athleten dann zur Kraftentfaltung aufzufordern. Sobald das Gehirn erkennt, dass es sicher ist, wird die „Bremse“ gelöst und die Leistung verbessert sich augenblicklich.
- Die primäre motorische Einschränkung sollte mittels Funktionsscreening beurteilt werden.
- Üben Sie gezielten taktilen Druck auf die überaktiven Strukturen aus.
- Weisen Sie die Person an, eine langsame, zielgerichtete Bewegung innerhalb des eingeschränkten Bewegungsbereichs auszuführen.
- Steigern Sie schrittweise die Geschwindigkeit oder die Belastung der Aktion, während sich das Nervensystem anpasst.
- Das Funktionsmuster wird erneut geprüft, um die neurologische Integration zu bestätigen.
Dieses klinische Denken ist genau das, was wir an der RSM lehren. Wir möchten, dass unsere Studierenden das Warum hinter dem Was verstehen. Wir behandeln nicht nur oberflächliche Symptome; wir optimieren ein komplexes System.
Die Rolle der manuellen Therapie in der modernen Praxis
Die Landschaft der Physiotherapie und der manuellen Therapie befindet sich im Wandel. Wir verabschieden uns vom Zeitalter des „Gurus“ und bewegen uns hin zu einer evidenzbasierten, patientenzentrierten Versorgung. In diesem modernen Kontext muss der Spezialist gleichermaßen Anatom, Neurowissenschaftler und Bewegungstrainer sein.
Die Integration taktiler Arbeit mit dynamischen Aktionen bildet die Brücke zwischen diesen Rollen. Sie ermöglicht es uns, die biologische Komplexität zu berücksichtigen und gleichzeitig greifbare Ergebnisse zu erzielen. Die klinische Umgebung sollte als Labor für neurologische Forschung betrachtet werden. Jedes Mal, wenn wir einen Menschen berühren, führen wir ein Experiment durch: „Wenn ich hier diesen Reiz ausübe, wie reagiert das System dort?“ Durch die Integration von Bewegung in dieses Experiment gewinnen wir weitaus wertvollere Daten. Wir beobachten, wie sich das Gewebe unter Spannung verhält und wie sich die Atemmuster des Patienten als Reaktion auf Druck verändern.
Diese integrative Philosophie ist das Markenzeichen der RSM International Academy. Wir lehren Massage nicht isoliert, sondern als wesentlichen Bestandteil eines umfassenden sportmedizinischen Konzepts. Die Zukunft der manuellen Therapie liegt nicht in kraftvolleren Techniken, sondern in der Synergie zwischen den Händen des Therapeuten und den bewussten Bewegungen des Patienten. Diese Synergie schafft ein schmerzfreies Erlebnis – das oberste Ziel jeder klinischen Intervention. Wer dieses Gleichgewicht beherrscht, fördert die Fähigkeit des Menschen zu müheloser, effizienter und belastbarer Bewegung.
Pflegehinweise nach der Massage: Was die Forschung tatsächlich aussagt
Die meisten Therapeuten übergeben ihren Patienten routinemäßig ein ausgedrucktes Nachsorgeblatt. Trinken Sie Wasser. Ruhen Sie sich aus. Vermeiden Sie anstrengende körperliche Betätigung. Diese Anweisungen wurden derart häufig kopiert, dass die ursprüngliche Quelle in Vergessenheit geraten ist. Dabei geht bei dieser ständigen Wiederholung die klinische Begründung jeder Empfehlung verloren und, noch wichtiger, die Stellen, an denen gängige Ratschläge von den wissenschaftlichen Erkenntnissen abweichen.
Die Zeit nach der Massage stellt für den Körper keine passive Phase dar. Die Hinweise, die wir am Ende der Behandlung geben, beeinflussen maßgeblich, wie viel Nutzen tatsächlich erhalten bleibt. Eine Nachsorge, die lediglich eine Checkliste abarbeitet, greift zu kurz. Sie stellt im Grunde die letzte Phase der Behandlung dar.
Warum das Zeitfenster nach der Massage für die Muskelregeneration wichtig ist
Manuelle Therapie löst eine Kaskade physiologischer Veränderungen aus. Mechanischer Druck auf das Weichgewebe fördert die lokale Durchblutung, unterstützt den Lymphabfluss und dämpft die Entzündungssignale, die Muskelkater nach dem Training verursachen. Eine systematische Übersichtsarbeit aus dem Jahr 2017, veröffentlicht in Frontiers in Physiology, zeigte, dass Massagen den Serum-Kreatinkinase-Spiegel (CK), einen Marker für Muskelschäden, senken. Eine Studie in Science Translational Medicine ergab, dass Massagen nach dem Training die PGC-1α-Expression erhöhen und gleichzeitig NF-κB, einen Schlüsselfaktor der Entzündungssignale, reduzieren.
Diese Ergebnisse legen nahe, dass eine fachgerecht durchgeführte Massage eine bedeutsame biologische Wirkung entfaltet. Ob die Entscheidungen, die eine Person in den Stunden nach ihrer Behandlung trifft, diese Wirkung verstärken oder beeinträchtigen, ist eine Frage, die die Nachsorge direkt beantwortet.
Flüssigkeitszufuhr: Nützlich, aber nicht aus den oft genannten Gründen
Die Empfehlung, „Wasser zu trinken, um Giftstoffe auszuspülen“, ist einer der hartnäckigsten Mythen in der Massagepflege. Stoffwechselprodukte werden von Leber und Nieren kontinuierlich abgebaut, ganz ohne zusätzliche Flüssigkeitszufuhr. Was Flüssigkeit jedoch unterstützt, ist die normale Gewebefunktion; Muskeln und Faszien benötigen ausreichend Flüssigkeit für ihre Elastizität, und die erhöhte Durchblutung nach einer Massage macht dies relevant. Das ist ein triftiger Grund, nach einer Massage ausreichend zu trinken – ganz ohne Mystifizierung.
Eine normale, durstgesteuerte Flüssigkeitszufuhr ist für die meisten Menschen ausreichend. Leistungssportler im intensiven Training oder Personen, die sich in warmem Klima körperlich stark beansprucht haben, sollten jedoch bewusster trinken. Die Empfehlung bleibt weiterhin gültig; lediglich die Erklärung bedarf einer Aktualisierung.
Wärmetherapie, Bäder mit Bittersalz und temperaturbasierte Behandlung
Der Zeitpunkt ist hier wichtiger, als die meisten Pflegehinweise vermuten lassen. Unmittelbar nach einer Tiefengewebsmassage oder Sportmassage reagiert das Gewebe oft empfindlich. Zu viel Wärme auf bereits gereizte Hautpartien kann diese Reaktion verstärken. Ein warmes Bad oder eine Dusche sind für den ersten Abend besser geeignet als eine heiße. Ein Bad mit Bittersalz stellt eine gute Alternative dar: Das warme Wasser fördert die Entspannung, und das Magnesiumsulfat ist wahrscheinlich unbedenklich, auch wenn die Studienlage zur systemischen Aufnahme über die Haut noch nicht eindeutig ist.
Wärmetherapie ist am zweiten Tag sinnvoller, sobald sich die anfängliche Reaktion gelegt hat und eventuell verbliebene Muskelverspannungen von sanfter Wärme profitieren können. Kälteanwendungen hingegen sind nach einer nicht verletzungsbedingten Massage selten angezeigt. Kälte reduziert die Durchblutung und dämpft die lokale Gewebereaktion, die die Behandlung eigentlich fördern sollte.
Umgang mit Muskelkater nach der Massage
Der Muskelkater nach einer Massage verläuft ähnlich wie der verzögerte Muskelkater nach dem Sport: Er erreicht seinen Höhepunkt typischerweise nach etwa 24 Stunden und klingt innerhalb von 48 Stunden ab. Medikamente sind hier nicht die geeignete Lösung. NSAR zur Linderung von Muskelbeschwerden nach der Massage sind kontraproduktiv, da Prostaglandine Teil der normalen Reparaturprozesse sind, die die Behandlung unterstützen soll. Sanfte Bewegung ist die bessere Maßnahme; ein 20-minütiger Spaziergang oder leichte Mobilitätsübungen am Morgen danach halten die Durchblutung aktiv und erhalten die durch die Behandlung erzielten Beweglichkeitsgewinne, ohne weitere Schmerzen zu verursachen.
Was körperliche Betätigung angeht, ist die gängige Anweisung „keine anstrengenden Aktivitäten“ zwar sinnvoll, aber ungenau. Sie zielt darauf ab, exzentrische Belastungen hoher Intensität innerhalb von 24 Stunden zu vermeiden, nicht Bewegung im Allgemeinen. Diese Unterscheidung ist wichtig: Eine pauschale Ruheanweisung ist kontraproduktiv für einen Sportler, der am Nachmittag ein Training absolviert. Der Kontext bestimmt die Anweisung, weshalb ein kompetenter Therapeut die Nachsorge individuell und nicht allgemein kommuniziert.
Vom Alkoholkonsum unmittelbar nach der Behandlung ist abzuraten. Als gefäßerweiterndes Mittel verstärkt er die erhöhte Durchblutung nach der Massage und verschlechtert die Schlafqualität. Schlaf gehört jedoch zu den wichtigsten Aktivitäten, die man nach einer Behandlung ausüben kann.
Schlaf, Folgetermine und der größere Zusammenhang
Eine Nachsorgemaßnahme wird oft vernachlässigt: Schlaf. Die parasympathische Aktivierung, die eine fachgerechte Massage bewirkt, ist ein physiologischer Zustand, keine subjektive Empfindung. Sie schafft optimale Bedingungen für die Gewebereparatur, die vorwiegend nachts abläuft. Nach einer Massage zu einer angemessenen Zeit ins Bett zu gehen, ist eine Fortsetzung der Behandlung.
Für die Planung weiterer Termine ist die Reaktion innerhalb von 48 bis 72 Stunden der aussagekräftigste Indikator. Anhaltende Schmerzen nach 48 Stunden deuten entweder auf eine zu intensive Behandlung oder ein zu kurzes Intervall hin. Eine akute Besserung, die jedoch innerhalb weniger Tage wieder verschwindet, spricht für häufigere Behandlungen kurzfristig oder für Faktoren wie Trainingsbelastung, Körperhaltung oder Schlafstörungen, die durch die Massage allein nicht behoben werden können.
Die Kommunikation der Nachsorge als Teil der klinischen Interaktion
Für Therapeuten ist die Nachsorgeberatung Teil der Behandlung und keine bloße administrative Randnotiz am Ende der Sitzung. Vage, allgemeine Anweisungen untergraben das Vertrauen. Spezifische, physiologisch fundierte Anleitungen stärken die therapeutische Beziehung und erhöhen die Wahrscheinlichkeit der Umsetzung, insbesondere bei Patienten in der Sportmedizin oder Leistungssportlern, die allem skeptisch gegenüberstehen, was nach einer Wellnessbroschüre klingt.
Die Fähigkeiten, die zum Verständnis der Wechselwirkung von Massage und Gewebe, der Auswirkungen der Triggerpunktbehandlung auf lokale und übertragene Schmerzmuster sowie der Nachsorge zur Verlängerung der Behandlungseffekte erforderlich sind, sind Ausdruck derselben klinischen Kompetenz und zentraler Bestandteil des Triggerpunkttherapie-Kurses der RSM. Nachsorge ist keine bloße Behandlung, sondern angewandte Sportmedizin.
Sportmassage für verschiedene Körpertypen: Warum ein einheitliches Behandlungsprotokoll nie ausreicht
Ein ambitionierter Ruderer und ein Langstreckenläufer können beide mit verkürzten Hüftbeugern und überlasteten hinteren Muskelketten zu Ihnen kommen. Werden sie jedoch gleich behandelt, wird einem von ihnen mit hoher Wahrscheinlichkeit nicht gerecht. Die Mechanismen, die zu ihrer Ermüdung führen, die Kompensationsmuster ihres Nervensystems sowie die Gewebebeschaffenheit, die Sie unter Ihren Händen vorfinden, sind durch jahrelange sportspezifische Belastung geprägt. Eine fachgerecht ausgeführte Sportmassage setzt genau hier an: mit der Erkenntnis, dass strukturelle Variationen keine Komplikation, sondern der zentrale klinische Faktor sind.
Ich habe die RSM International Academy mit dem Grundsatz gegründet, dass die Hände eines Therapeuten nur so intelligent sind wie das zugrunde liegende Modell. Das Lesen von Gewebe ist untrennbar mit dem Verständnis verbunden, wie dieses Gewebe seinen aktuellen Zustand erreicht hat. Im Folgenden wird ein Rahmenwerk vorgestellt, das die Wechselwirkung von Morphologie, Trainingsphase und Technik erläutert – und warum die Anpassung des Vorgehens an den jeweiligen Körper keine Selbstzweck-Individualisierung darstellt, sondern eine grundlegende Voraussetzung für eine wirksame Therapie ist.
Körpertypen und die Architektur der sportlichen Belastung
Unterschiedliche Körperzusammensetzungen schaffen grundlegend verschiedene mechanische Umgebungen. Ein überwiegend mesomorpher Athlet mit hoher Muskelmasse, der an hohe Kraftleistungen gewöhnt ist, weist Gewebe auf, das ganz anders auf Druck reagiert als das eines schlanken Ausdauersportlers, dessen Muskulatur auf aerobe Leistungsfähigkeit und nicht auf maximale Kraft trainiert ist. Diese Unterschiede reichen tiefer als nur die reine Muskelmasse: Faserverteilung, Fasziendichte, Gewebehydratation und die neurologische Schwelle, ab der ein Muskel auf Belastung reagiert, variieren erheblich.
In der Praxis müssen Drucktiefe und Technikgeschwindigkeit an die tatsächliche Belastbarkeit des Gewebes angepasst werden. Eine aggressive Tiefengewebsmassage bei einem schlanken Läufer, dessen hintere Muskelkette bereits an ihrer Regenerationsgrenze arbeitet, ist keine gründlichere Therapie, sondern führt zu Gewebetrauma. Umgekehrt erreicht zu geringer Druck bei einem muskulösen Kraftsportler die tieferen Muskelschichten nicht; er erzeugt zwar Wärme, aber keine spürbare Linderung.
Die Vorbereitung auf ein Sportereignis und die Erholung nach einem Sportereignis sind nicht dieselbe Intervention.
Die Sportmassage vor einem Wettkampf dient der neurologischen und mechanischen Vorbereitung. Ziel ist es, die Gewebetemperatur zu erhöhen, die Muskelaktivierung zu fördern und die Propriozeption zu verbessern, ohne die parasympathische Reaktion auszulösen, die bei tiefergehenden, langsameren Massagen auftritt. Die Techniken sind zügig, oberflächlich und rhythmisch. Chronische Einschränkungen werden nicht behandelt; hierfür ist ein anderer Zeitpunkt im Trainingszyklus vorgesehen.
Die Sportmassage nach einem Wettkampf basiert auf einer völlig anderen physiologischen Grundlage. Die Muskulatur befindet sich in einem Zustand metabolischen Stresses, und das Ziel verschiebt sich hin zur Förderung der Durchblutung, zur Reduzierung neuronaler Überempfindlichkeit und zur Einleitung der Muskelregeneration. Die gleiche Intensität wie vor dem Wettkampf auf einen Körper nach dem Wettkampf anzuwenden, ist ein häufiger Fehler und kann die Regeneration erheblich verzögern. Ein Kraftsportler nach einem intensiven Wettkampf kann erhebliche Muskelschäden erlitten haben, die eine deutlich schonendere Behandlung erfordern, als die Wettkampfkategorie allein vermuten lässt.
Massagetechniken, die sich der Gewebsrealität anpassen
Die Entscheidung, welche Techniken angewendet werden sollen, hängt von einigen Kernfragen ab: Wie ist der aktuelle Zustand des Gewebes – Tonus, Temperatur, Reaktivität? Was ist das Behandlungsziel für diese Sitzung? Und welcher strukturelle Kontext, der Körpertyp, die Sportart und die Trainingsphase beeinflussen das Verhalten dieses Gewebes unter Belastung?
Bei stark beanspruchten, verspannten Muskeln von Kraftsportlern ist anhaltender Druck entlang der Faserrichtung anfänglich wirksamer als perkussive oder quer zur Faser verlaufende Techniken. Mit abnehmender Muskelspannung und zunehmender Gewebedehnung erweitert sich das Spektrum der anwendbaren Techniken. Bei Ausdauersportlern mit chronisch verkürzten myofaszialen Ketten liegt der Fokus oft auf der Wiederherstellung der Dehnbarkeit der gesamten Kette anstatt auf der Behandlung einzelner Muskeln. Die Muskeln allein sind selten der alleinige Faktor; ihre faszialen Verbindungen und die Mechanik der angrenzenden Gelenke entscheiden darüber, ob eine Gewebeentlastung zu einer funktionellen Verbesserung führt.
Personalisierte Sport-Wellness und die langfristige Perspektive
Sportler, die Sportmassage in einen strukturierten Trainingsplan integrieren, anstatt sie nur gelegentlich bei Schmerzen anzuwenden, profitieren langfristig von einem stetigen Anstieg der positiven Effekte. Regelmäßige Behandlungen während der Trainingszyklen ermöglichen es dem Therapeuten, den Gewebezustand zu analysieren. Abweichungen von diesem Ausgangsniveau – wie plötzliche Muskelverspannungen oder neue Schonhaltungen – werden so vor diesem Hintergrund erkennbar. Die frühzeitige Erkennung beginnender Einschränkungen ermöglicht ein Eingreifen, bevor ein funktionelles Problem strukturell bedingt wird.
Die über einen längeren Zeitraum mit demselben Athleten aufgebaute therapeutische Beziehung liefert klinische Informationen, die durch keine einzelne Untersuchung erfasst werden können. Sie ermöglicht es dem Therapeuten, die Reaktion des Körpers auf unterschiedliche Belastungen, die Erholungsgeschwindigkeit nach Wettkämpfen und die Frage, welche Bewegungseinschränkungen gewohnheitsmäßig und welche situationsbedingt sind, zu verfolgen. Diese langfristige Betrachtung ist meiner Erfahrung nach der größte Vorteil eines qualifizierten Sportmassagetherapeuten gegenüber jeder einzelnen Technik.
Fachkräfte in der Physiotherapie, im Athletiktraining, in der Sportmedizin und in der Chiropraktik verfügen bereits über das anatomische Fundament, das eine fortgeschrittene Ausbildung in Sportmassage unmittelbar anwendbar macht. Wenn Sie sich für diesen Behandlungsansatz interessieren, bietet Ihnen der Sportmassagekurs der RSM die klinische Tiefe, die für diese Art von Arbeit erforderlich ist.
Weichteilverletzungen und Massagetechniken: Die biologischen Grundlagen verstehen, bevor man berührt
Die wichtigste Entscheidung eines erfahrenen Therapeuten betrifft selten die Technik, sondern vielmehr das Timing. Zwei Patienten können scheinbar dieselbe Oberschenkelverletzung, dieselbe Schonhaltung und dieselbe eingeschränkte Hüftbeugung aufweisen, doch die angemessene manuelle Therapie kann sich je nach Stadium des Heilungsprozesses grundlegend unterscheiden. Wird das Timing verfehlt, kann selbst technisch einwandfreie Arbeit die Genesung verzögern, die Schmerzen verschlimmern oder ein Gewebe destabilisieren, das zuvor unauffällig seine Funktion erfüllt hat.
Ich habe die RSM International Academy gegründet, weil ich immer wieder auf Therapeuten traf – zwar auf erfahrene –, die Techniken erlernt hatten, ohne die zugrundeliegenden biologischen Zusammenhänge zu verstehen. Sie beherrschten tiefe Effleurage, Triggerpunktkompression und Querfriktion mit Präzision. Was ihnen jedoch fehlte, war das Wissen, wann diese Techniken angebracht und wann sie sogar schädlich sind.
Was Weichteilverletzungen über die Heilung aussagen
Muskeln, Sehnen, Bänder und Faszien besitzen jeweils spezifische mechanische Eigenschaften und unterschiedliche Heilungszeiten. Eine Vermischung dieser Strukturen führt zu einer standardisierten Behandlung, die den Bedürfnissen der einzelnen Patienten nicht gerecht wird.
Muskeln sind stark durchblutet und heilen daher schneller als Sehnen oder Bänder. Eine Muskelzerrung ersten Grades heilt in der Regel innerhalb von 72 Stunden vollständig aus. Sehnen hingegen sind schwach durchblutet und weisen einen langsamen Stoffwechsel auf. Chronische Tendinopathie ist eine degenerative Erkrankung, die durch desorganisiertes Kollagen und das nahezu vollständige Fehlen von Entzündungszellen gekennzeichnet ist. Sie wie eine akute Entzündungsverletzung zu behandeln, ist ein diagnostischer Fehler, der durch kein noch so großes technisches Können wettgemacht werden kann.
Die Faszien übertragen Belastungen zwischen verschiedenen anatomischen Kompartimenten. Wird ein Bereich beeinträchtigt, breiten sich die mechanischen Auswirkungen aus. Ein Läufer mit einer Einschränkung der Plantarfaszie kann Monate später symptomatische Verspannungen der Hüftbeuger entwickeln, und der Fuß ist der letzte Bereich, den ein unerfahrener Therapeut untersucht.
Die drei Phasen der Weichteilregeneration: Eine klinische Übersicht für Therapeuten
Der Heilungsprozess verläuft in drei sich überschneidenden Phasen. Der Zustand des Gewebes in der jeweiligen Phase bestimmt die Art der manuellen Therapie.
Entzündungsphase (Tage 1–5)
Auf die Vasokonstriktion folgt die Vasodilatation; Plasma füllt den Interzellularraum; Bradykinin stimuliert Nozizeptoren. Dies ist kein Problem, das unterdrückt werden sollte. Es ist die Umgebung, in der Phagozyten Zelltrümmer beseitigen und Fibroblasten mobilisiert werden. Zu frühe intensive Behandlung verlängert diese Phase, anstatt sie zu verkürzen. Sinnvolle manuelle Interventionen in diesem Stadium sind leicht und durchblutungsfördernd: sanfte Streichungen proximal der Verletzungsstelle zur Unterstützung des Lymphabflusses, nicht mehr.
Proliferationsphase (Tag 5 bis etwa Woche 6)
Fibroblasten besiedeln das verletzte Gewebe und synthetisieren Kollagen Typ III, eine feine, unregelmäßig organisierte Matrix mit geringer Zugfestigkeit. Man spürt es: einen weichen Widerstand ohne Elastizität, deutlich anders als gesundes Muskelgewebe. Diese Phase birgt sowohl Chancen als auch Risiken. Das Gewebe reagiert auf mechanische Reize, sodass gezielte Massagen die Kollagenorganisation beeinflussen können. Es ist jedoch noch nicht stark genug, um starke Belastungen zu tolerieren. Gezielt angewendete Querreibung in der späten Proliferationsphase kann die Kollagenfasern entlang der funktionellen Belastungslinien ausrichten. Wird sie zu früh angewendet, entstehen Mikrotraumen auf einer bereits geschwächten Struktur.
Umbauphase (3 Wochen bis 12 Monate)
Kollagen Typ III wird allmählich durch das stärkere und besser organisierte Kollagen Typ I ersetzt. Narbengewebe heilt dreidimensional, dehnt sich über die Faszienebenen aus und verbindet Strukturen, die eigentlich unabhängig gleiten sollten. Bei einer Zerrung der hinteren Oberschenkelmuskulatur kann die reparierte Sehnenscheide mit benachbarten myofaszialen Schichten verkleben und so bei Sportlern, die ansonsten wieder voll ins Training eingestiegen sind, dumpfe Schmerzen in der hinteren Oberschenkelregion verursachen. Tiefengewebsmassage, myofasziale Entspannung und gezielte Weichteilmobilisation während des Remodellierungsprozesses behandeln diese Verklebungen direkt. Ziel des Therapeuten ist es, die unabhängige Beweglichkeit der Gewebeschichten wiederherzustellen und nicht nur die Schmerzen zu lindern.
Technikauswahl für die Weichteilbehandlung: Das richtige Instrument für die jeweilige Phase
Es gibt keine universell überlegene Technik. Es gibt Techniken, die für ein bestimmtes Gewebe, in einem bestimmten Stadium und bei einem bestimmten Patienten geeignet oder ungeeignet sind.
Die proximal gerichtete longitudinale Effleurage ist die grundlegende Kreislauftechnik bei subakuten Verletzungen. Sie verbessert den venösen Rückfluss und ermöglicht ein kontinuierliches palpatorisches Feedback. Die Petrissage eignet sich für den Muskelbauch, sobald die akute Phase abgeklungen ist. Hierbei wird die Dehnbarkeit der Faszien und nicht die Verletzungsstelle selbst behandelt.
Tiefe Querfriktion erzeugt bei korrekter Anwendung eine präzise mechanische Kraft senkrecht zur Faserrichtung. Dadurch wird die Kollagenorganisation gefördert, die Bildung von Verklebungen reduziert und durch Stimulation von Mechanorezeptoren eine lokale Schmerzlinderung erzielt. Die Bedingungen für eine korrekte Anwendung sind spezifisch: Die akute Entzündungsphase muss abgeklungen sein, die Läsion muss exakt lokalisiert sein und die Reibung muss das Zielgewebe in ausreichender Tiefe erreichen. Wird die Friktion in der falschen Phase oder am falschen Ort angewendet, bewirkt sie außer Reizung kaum etwas.
Die nachhaltige myofasziale Entspannung wirkt direkt auf die Spannungseigenschaften der Faszienmatrix. Ihr klinischer Nutzen in den späten Proliferations- und Remodellierungsphasen zur Wiederherstellung der Gewebegleitfähigkeit ist in der Praxis gut belegt. Assistierte Weichteilmobilisationsverfahren, einschließlich instrumentengestützter Varianten, erweitern den palpatorischen Bereich des Therapeuten bis in tiefere Faszienschichten. Ihr Wert liegt nicht im aggressiven Schaben, sondern in der Präzision, mit der sie Einschränkungen identifizieren, die mit den Händen allein möglicherweise nicht erkennbar sind.
Das Entschädigungsproblem bei der Genesung nach Verletzungen
Einer der häufigsten Behandlungsfehler ist die Therapie des Schmerzortes anstatt des zugrunde liegenden Systems. Verletzungen führen regelmäßig zu kompensatorischen Bewegungsmustern. Wird ein Muskel durch Schmerzen gehemmt, übernehmen benachbarte Strukturen seine Funktion, und diese Muster verstärken sich oft selbst und erzeugen eine zusätzliche Funktionsstörung, die durch eine rein lokale Behandlung nicht behoben werden kann.
Bei jedem Patienten mit einer Weichteilverletzung ist eine Haltungs- und Bewegungsanalyse erforderlich, die das Kompensationsmuster erfasst. Ein Therapeut, der erkennt, dass das wiederkehrende Schulterimpingement-Syndrom eines Patienten durch eine chronische Verkürzung der Brustmuskulatur infolge einer vor zwei Jahren erlittenen Rippenverletzung bedingt ist, leistet etwas qualitativ anderes als ein Therapeut, der isoliert die Rotatorenmanschette massiert. Technik ohne Kontext ist lediglich Druck.
Palpation, Schmerzwissenschaft und die Grenzen der lokalen Gewebsarbeit
Die Palpation bildet die Schnittstelle zwischen dem Wissen des Therapeuten und der Biologie des Patienten. Die Fähigkeit, zwischen einem verhärteten und überaktiven Muskelbauch, einer dehydrierten und eingeschränkten Faszie, einer verdickten und knotigen Sehne und einer gleichmäßig gespannten zu unterscheiden, erfordert tausende Stunden klinischer Erfahrung und ein aktives, hinterfragendes Denken. Wir lehren die Palpation am RSM als eine Art Dialog mit dem Weichgewebe: Wie ist der Tonus dieses Gewebes im Vergleich zu seinen Nachbargeweben? Wo ist die unabhängige Beweglichkeit zwischen den Schichten eingeschränkt? Ist der Schmerz stechend und oberflächlich oder tief und ausstrahlend?
Diese Unterscheidungen sind wichtig, da nicht alle chronischen Schmerzen auf lokale Gewebsveränderungen zurückzuführen sind. Bei anhaltender peripherer Nozizeption verändert sich die zentrale Schmerzverarbeitung. Das Hinterhorn des Rückenmarks wird sensibilisiert, die Schmerzschwelle sinkt, und die Verbindung zwischen Gewebeschädigung und Schmerzwahrnehmung entkoppelt sich. Ein Patient in einem sensibilisierten Zustand kann bereits bei leichter Palpation eines Bereichs, in dem die ursprüngliche Verletzung längst verheilt ist, erhebliche Schmerzen empfinden. In solchen Fällen sind Techniken zur Beruhigung des Nervensystems, wie langsame, großflächige Effleurage, anhaltender sanfter Druck und atemgesteuerte Behandlung, klinisch wirksamer als gezielte Tiefengewebstherapie. Dies ist kein Hinweis auf den Placebo-Effekt, sondern spiegelt den aktuellen Stand der Nozizeptionsneurowissenschaften wider, und jedes seriöse sportmedizinische Curriculum sollte dieses Thema direkt behandeln.
Warum klinisches Denken genauso wichtig ist wie technisches Können
Ein Therapeut kann über ausgezeichnete Hände verfügen und dennoch schlechte Ergebnisse erzielen, wenn seine Hände nicht von fundiertem klinischem Denken geleitet werden. Tiefe Friktion bei einer akut entzündeten Sehne. Aggressive Effleurage bei Gewebe in aktiver Remodellierungsphase. Triggerpunktkompression bei einem sensibilisierten Patienten, der eine Entspannung benötigte. Die Techniken selbst waren nicht falsch. Die Anwendung war es.
Was einen kompetenten Techniker von einem erfahrenen Kliniker unterscheidet, ist die Fähigkeit, das Gewebe zu beurteilen, die gewonnenen Informationen zu interpretieren und die geeignete Intervention auf Grundlage dieser Beurteilung und nicht aus Gewohnheit auszuwählen. Diese Fähigkeit basiert auf Kenntnissen in Anatomie, Physiologie und Pathologie sowie auf praktischer klinischer Erfahrung unter Anleitung. Sie entsteht nicht durch das Erlernen weiterer Techniken, sondern durch das so gute Verständnis der bereits vorhandenen Techniken, dass man weiß, wann man sie nicht anwenden sollte.
Das ist die Ausrichtung, die wir in jedes Modul unseres Kurses für therapeutische Massage einbauen: Anatomie und Physiologie als Grundlage, palpatorische Fähigkeiten, die durch Übung entwickelt werden, und klinisches Denken, das an echtem Gewebe und nicht an einem idealisierten Protokoll getestet wird.
Häufige orthopädische Erkrankungen, die mittels Massage behandelt werden: Eine klinische Perspektive
Die meisten Therapeuten erfahren orthopädische Erkrankungen auf herausfordernde Weise: Ein Patient stellt sich mit Schulterschmerzen vor, die seit zwei Jahren bestehen, einer sich ständig ändernden Diagnose und einer Vielzahl von bildgebenden Verfahren, die abgesehen von den Abrechnungscodes kaum Veränderungen bewirken. Dies ist die klinische Realität der orthopädischen Arbeit, weshalb eine Massage mit echter anatomischer Präzision sich deutlich von einer Massage unterscheidet, die lediglich mit guter Absicht durchgeführt wird.
Im Folgenden gebe ich einen strukturierten Überblick über die Krankheitsbilder, die ich sowohl in meiner eigenen Praxis als auch in der klinischen Ausbildung der RSM-Studenten am häufigsten beobachte. Es handelt sich dabei nicht um seltene Diagnosen, sondern um alltägliche Fälle der muskuloskelettalen Medizin, deren korrekte Diagnose von entscheidender Bedeutung ist.
Rotatorenmanschetten-Tendinopathie: Wo Schulterschmerzen tatsächlich ihren Ursprung haben
Kaum eine orthopädische Erkrankung führt zu größerer therapeutischer Unsicherheit als die Rotatorenmanschetten-Tendinopathie. Kliniker, die in älteren Behandlungsmethoden ausgebildet sind, verwenden weiterhin entzündungshemmende Begriffe, obwohl die Gewebspathologie bei chronischen Verläufen überwiegend degenerativ und nicht entzündlich ist. Kollagen-Desorganisation und gestörte Heilungsprozesse kennzeichnen die Sehne. Eine degenerative Sehne fälschlicherweise als entzündet zu behandeln, zählt zu den häufigsten Fehlern in der Schulterschmerztherapie.
Der klinische Nutzen der Massage liegt hier in der Reduzierung der Hypertonie der Rotatorenmanschette und der Schulterblattstabilisatoren, insbesondere des Musculus pectoralis minor, welche die Bewegungsmechanik verändert und den subakromialen Raum verengt. Querfasermassage an den Muskel-Sehnen-Übergängen, kombiniert mit gezielten Übungen zur Verbesserung der glenohumeralen Beweglichkeit, trägt zur Wiederherstellung eines schmerzfreien Bewegungsumfangs bei. Ziel ist nicht die Fixierung der Sehne durch Druck, sondern die Veränderung der mechanischen Bedingungen, sodass die Belastung wieder tolerierbar wird.
IT-Band-Syndrom und der laterale Hüftkomplex
Der Tractus iliotibialis lässt sich klinisch nicht dehnen. Schmerzen an der Außenseite des Knies bei Läufern werden selten durch eine Verkürzung des Tractus iliotibialis verursacht; vielmehr entstehen sie durch Kompressionskräfte am lateralen Femurkondylus, bedingt durch eine veränderte Hüftmechanik und eine Schwäche der hinteren Hüftmuskulatur. Das Ausrollen des Tractus iliotibialis bis zum Schmerzreiz bringt dem Gewebe keinen Nutzen.
Der effektivste orthopädische Massageansatz behandelt zunächst die proximalen Muskelgruppen: den Tensor fasciae latae (TFL), den Musculus gluteus medius und den lateralen Quadrizeps. Der distale Kniebereich ist häufig der Schmerzort, jedoch selten die Ursache der Funktionsstörung. Erfahrene Therapeuten kennen diesen Unterschied. Er bildet das grundlegende Prinzip, das kompetente orthopädische Arbeit von reiner Symptombehandlung unterscheidet.
Plantarfasziitis: Belastungsmanagement durch orthopädische Therapie
Die Plantarfaszie fungiert während der Abstoßphase des Gehens als passives Zugseil. Funktionsstörungen äußern sich in Morgensteifigkeit, die sich durch Bewegung bessert, unter anhaltender Belastung jedoch erneut zunimmt. Ähnlich wie bei Rotatorenmanschetten- und Patellarsehnenentzündungen zeigen chronische Fälle degenerative Gewebeveränderungen, keine aktive Entzündung.
Eine Massage der intrinsischen Fußmuskulatur reduziert die passive Belastung der Plantarfaszie, doch der Gastrocnemius-Soleus-Komplex verdient ebenso viel Aufmerksamkeit. Eine eingeschränkte Dorsalflexion des Sprunggelenks ist einer der häufigsten Risikofaktoren für Plantarfasziitis, und die Reduzierung von Spannungen in der hinteren Beinmuskulatur ist oft wirksamer als eine direkte Fußbehandlung. Triggerpunktausstrahlungen vom Soleus in die Ferse ähneln häufig Plantarfaszienschmerzen; wird dies übersehen, erschwert es die Diagnose und beeinträchtigt den Behandlungserfolg.
Behandlung von Rückenschmerzen und warum Gewebearbeit allein nie ausreicht
Rückenschmerzen sind weltweit die häufigste Erkrankung des Bewegungsapparates bei Erwachsenen und werden am häufigsten mit passiven Methoden überbehandelt. Massagen haben zwar ihre Berechtigung, doch wer als Therapeut den Rücken behandelt, ohne Hüfte, Becken und Brustwirbelsäule zu untersuchen, erhält nur ein unvollständiges Bild.
Der Musculus multifidus zeigt nach Bandscheibenvorfällen oder anhaltenden Schmerzen Atrophie und Funktionseinschränkungen, die eher durch veränderte motorische Programmierung als durch strukturelle Verluste aufrechterhalten werden. Eine direkte Rehabilitation durch Massage ist nicht möglich. Massage kann jedoch die oberflächliche Überaktivität des Musculus erector spinae, die mit der Hemmung des Musculus multifidus einhergeht, reduzieren, den allgemeinen Schmerzzustand lindern und die Beweglichkeit in angrenzenden Regionen verbessern, wodurch kompensatorische Belastungen entstehen. Ich lehre meine Studenten der Radiologie, vor jeder Behandlung der Lendenwirbelsäule eine orthopädische Untersuchung durchzuführen, da die Kontraindikationen in dieser Region klinisch relevant sind.
Tennisarm: Wie gewöhnliche Beschwerden chronisch werden
Die laterale Epicondylalgie zeigt ein klinisches Bild, das sich deutlich veränderte, nachdem Forscher das Gewebe direkt untersuchten. Die Sehne des Musculus extensor carpi radialis brevis weist dieselben degenerativen Veränderungen auf wie bei Erkrankungen der Rotatorenmanschette und der Plantarfaszie. Anhaltende Kompression und exzentrische Belastung sind die ursächlichen Faktoren.
Die Massage reduziert die Druckbelastung des Ansatzes des Musculus extensor carpi radialis brevis (ECRB) durch die Behandlung der umliegenden Streckmuskulatur und des Musculus brachioradialis. Die Beteiligung der Halswirbelsäule wird bei chronischen Ellenbogenbeschwerden häufig unterschätzt: Ausstrahlende Schmerzen von C5-C6 können den lateralen Ellenbogen und das umliegende Weichgewebe sensibilisieren. Jeder Therapeut, der Ellenbogenschmerzen behandelt, ohne die Beweglichkeit der Halswirbelsäule und die Nervenspannung zu beurteilen, vernachlässigt einen wichtigen Aspekt der Behandlung.
Was eine orthopädische Massage tatsächlich erfordert
Der gemeinsame Nenner aller oben genannten Krankheitsbilder ist folgender: Orthopädische Massage ist keine Ansammlung von Techniken, die auf eine symptomatische Region angewendet werden. Sie ist ein klinischer Denkprozess, der manuelle Therapie als ein Werkzeug innerhalb eines umfassenderen Verständnisses von Gewebebiologie, Belastungsmechanik und Bewegungsstörungen einsetzt.
Genau das versuche ich im Orthopädischen Massagekurs der RSM zu vermitteln: keine neue Sammlung von Grifftechniken, sondern eine systematische Methode, um die richtigen Fragen zu stellen. Welches Gewebe ist betroffen? In welchem Stadium der Erkrankung befindet es sich? Welche Strukturen belasten die symptomatische Stelle?
Ein Therapeut, der diese Fragen präzise beantwortet, bevor er mit den Händen arbeitet, wird einem Therapeuten, der zwar geschickte Techniken anwendet, aber keine klinische Anleitung besitzt, stets überlegen sein. Dieses Prinzip unterscheidet die orthopädische Massage von der allgemeinen Weichteilbehandlung und ist entscheidend für die Behandlung komplexer, chronischer Krankheitsbilder, die jede seriöse klinische Praxis prägen.
Die klinischen Vorteile regelmäßiger Faszienmassage verstehen
Als Jean-Claude Guimberteau erstmals ein Endoskop unter die Haut eines lebenden Menschen einführte, stellte er fest, dass die geordneten, geschichteten Strukturen, wie sie in Anatomiebüchern des 19. Jahrhunderts dargestellt sind, nicht vorhanden waren. Stattdessen entdeckte er eine schimmernde, chaotische und zugleich fein organisierte Welt aus Mikrovakuolen und Fibrillen – ein gleitendes System, das den statischen Modellen, die häufig im Medizinstudium gelehrt werden, widerspricht. Diese lebendige Matrix, die Faszie, ist weit mehr als ein passives biologisches Füllmaterial. Während meiner Jahre als Entwickler des Curriculums an der RSM International Academy habe ich dieses Gewebe als das primäre Formorgan und den grundlegenden Vermittler menschlicher Bewegung betrachtet. Für fortgeschrittene Therapeuten, seien es Ärzte, Physiotherapeuten oder erfahrene Körpertherapeuten, stellt die Verlagerung des Fokus von der einzelnen Muskeleinheit auf die Kontinuität des myofaszialen Netzwerks eine notwendige Weiterentwicklung der klinischen Wirksamkeit dar.
Die traditionelle Tendenz, den Körper in unabhängige Teile zu zerlegen, hat zwar unser Verständnis einzelner Mechanismen gefördert, jedoch die systemische Natur chronischer Schmerzen und Haltungsschäden weitgehend unerklärt gelassen. Bei der myofaszialen Release-Massage massieren wir nicht einfach nur eine schmerzende Stelle. Wir kommunizieren mit einem komplexen, flüssigkeitsgefüllten Netzwerk, das auf mechanische Belastung durch einen Prozess namens Mechanotransduktion reagiert. Diese biologische Signalübertragung wandelt den physikalischen Druck einer Massage in biochemische Signale um und stimuliert somit die Umstrukturierung der extrazellulären Matrix. Indem wir den Körper als eine einzige, ununterbrochene Einheit von Bindegewebe betrachten, entfernen wir uns von einer symptomatischen Behandlung hin zu einer strukturellen Logik, die die Ursache der Funktionsstörung adressiert.
Biotensegrität und die Dynamik der Faszie
Der Paradigmenwechsel hin zu einem besseren Verständnis der myofaszialen Kontinuität basiert auf dem Prinzip der Biotensegrität. In diesem Modell ist das Skelett kein tragendes Gerüst wie die Balken eines Hauses, sondern vielmehr eine Reihe druckfester Streben, die in einem kontinuierlichen Spannungsfeld der Faszien eingebettet sind. Ist diese Spannung im Gleichgewicht, bewegt sich der Körper mühelos und effizient. Entstehen jedoch fasziale Einschränkungen durch Traumata, Überlastung oder Bewegungsmangel, muss das gesamte System dies kompensieren. Eine Einschränkung der Plantarfaszie kann sich beispielsweise als Problem der Halswirbelsäule manifestieren, da der Körper versucht, entlang der Bewegungskette eine gerade Position zu halten.
Die regelmäßige manuelle Behandlung dieser Strukturen gewährleistet, dass die Gleitflächen des Körpers hydratisiert und beweglich bleiben. Auf mikroskopischer Ebene wird das Gewebe durch Hyaluronsäure, ein Glykosaminoglykan, das als molekulares Gleitmittel fungiert, geschmiert. Bei Bewegungsmangel kann diese Substanz gelartig und zähflüssig werden, was zu Verdichtungen und einem Steifigkeitsgefühl führt. Die Wärme und die gezielten Scherkräfte, die bei einer myofaszialen Massage angewendet werden, bewirken einen thixotropen Effekt und verflüssigen die Hyaluronsäure erneut. Dieser Flüssigkeitsaustausch ist für die Zellgesundheit essenziell, da die Faszien als Transportsystem für Nährstoffe und als Abtransportsystem für Stoffwechselprodukte dienen.
Linderung chronischer Schmerzen durch myofasziale Entspannung
Die neurologische Wirkung einer anhaltenden Entspannung stellt wohl ihr bedeutendstes Merkmal dar. Wir müssen uns bewusst machen, dass die Faszien unser reichstes Sinnesorgan sind, mit sechsmal so vielen sensorischen Nervenendigungen wie die Muskeln selbst. Dazu gehören Ruffini-Körperchen, die auf langsamen, seitlichen Druck reagieren, sowie Pacini-Körperchen, die schnelle Druck- und Vibrationsveränderungen wahrnehmen. Mit einer gezielten myofaszialen Entspannungsmassage kalibrieren wir im Wesentlichen die Wahrnehmung von Sicherheit und Bedrohung im Nervensystem neu.
Bei Fibromyalgie oder langfristigen strukturellen Traumata ist das Nervensystem häufig sensibilisiert und befindet sich in einem Zustand erhöhter Spannung, selbst wenn keine unmittelbare Bedrohung vorliegt. Diese fasziale Schutzschicht erzeugt einen Teufelskreis: Schmerz führt zu weiterer Einschränkung, und diese wiederum zu noch mehr Schmerz. Durch eine langsame, gezielte myofasziale Therapie können wir das sympathische Nervensystem beruhigen. Das Ergebnis ist eine deutliche Linderung chronischer Schmerzen, die oft noch lange nach der Behandlung anhält, da das Gewebe eine funktionellere, weniger defensive Haltung einnimmt.
Neurologische Rückkopplung in der myofaszialen Massage
Professionelle Therapeuten wissen, dass das Ziel der Massagetherapie im klinischen Kontext darin besteht, diese sich selbst verstärkenden Kreisläufe zu durchbrechen. Wir suchen nach dem „Schmelzen“, jenem besonderen Moment, in dem das Fasziengewebe unter der Hand nachgibt. Dies geschieht nicht durch Krafteinwirkung, sondern durch Zeit und Achtsamkeit. Da die Faszien viskoelastisch sind, reagieren sie nicht gut auf plötzliche, aggressive Bewegungen. Stattdessen benötigen sie eine anhaltende Belastung, um die Kriechphase zu erreichen, in der sich die Fasern tatsächlich verlängern und neu organisieren.
- Golgi-Sehnenorgane: Sie befinden sich an den Übergängen von Muskeln und Sehnen und reagieren auf Muskelkontraktionen sowie tiefen Druck, wodurch der Muskeltonus wiederhergestellt wird.
- Ruffini-Enden: Diese reagieren empfindlich auf tangentiale Kräfte und anhaltende seitliche Dehnung, wodurch sie die primären Ziele bei der strukturellen Integration darstellen.
- Pacini-Körperchen: Diese Rezeptoren reagieren auf schnelle Druckveränderungen und sind für die Propriozeption von entscheidender Bedeutung.
- Interstitielle Rezeptoren: Diese sind mit dem autonomen Nervensystem verbunden und beeinflussen Herzfrequenz sowie Blutdruck.
Durch die gezielte Stimulation dieser Rezeptoren mittels fokussierter Gewebsmassage erzielen wir mehr als nur Schmerzlinderung. Wir verbessern das körpereigene Wahrnehmungssystem. Ein Sportler mit einem gut durchbluteten, beweglichen Fasziennetzwerk verfügt über eine überlegene Propriozeption, was schnellere Reaktionen und ein geringeres Verletzungsrisiko ermöglicht. Dies ist ein Hauptgrund dafür, dass Rehabilitationsprogramme im Spitzensport zunehmend die Bindegewebsmatrix und nicht nur die kontraktilen Muskelfasern in den Fokus rücken.
Gewebeplastizität und Schmerzlinderung
Für Profisportler und Leistungssportler ist die Regenerationsphase ebenso wichtig wie die Trainingsphase. Durch die Anwendung von Tiefengewebstechniken im Rahmen der Sportmedizin fördern wir den schnellen Abbau von Entzündungsmarkern nach dem Training. Dabei ist es wichtig, zwischen der klassischen Tiefengewebsmassage und den spezifischen strukturellen Techniken, die wir bei RSM lehren, zu unterscheiden. Ich erkläre meinen Studierenden oft, dass verbesserte Beweglichkeit die natürliche Folge eines Körpers ist, der nicht mehr gegen sich selbst ankämpfen muss. Sind die Faszien verkrampft, müssen die Muskeln doppelt so hart arbeiten, um dasselbe Ergebnis zu erzielen.
Regelmäßige Massagen der Bindegewebsketten erhalten die Rückstellkraft der Faszien. Diese Elastizität ermöglicht es einem Läufer, sich vom Asphalt abzustoßen, oder einem Golfer, Kraft aus dem Rumpf zu generieren. Ohne sie sind wir ausschließlich auf Muskelkraft angewiesen, was metabolisch aufwendig und mechanisch ineffizient ist. Die Tiefengewebsmassage dient in diesem Zusammenhang dazu, das Gewebe zu hydratisieren und Verklebungen in den oberflächlichen sowie tieferen Schichten zu lösen.
Professionelle Massage und strukturelle Rehabilitation
In der klinischen Praxis begegnen wir häufig Patienten, die bereits verschiedene medikamentöse oder chirurgische Eingriffe mit nur mäßigem Erfolg zur Schmerzlinderung versucht haben. Dies liegt oft daran, dass die Schmerzursache nicht in den Knochen oder Nerven liegt, sondern in Störungen des Bindegewebes. Regelmäßige Massagen bieten hier einen nicht-invasiven Weg zu ganzheitlicher Gesundheit. Die positiven Effekte reichen über das rein Körperliche hinaus, da die Faszien eng mit dem autonomen Nervensystem verbunden sind.
Unser Kurs zur Myofaszialen Release-Technik richtet sich an den ambitionierten Therapeuten, der erkannt hat, dass traditionelle Körpertherapien nicht mehr ausreichen. Ob Sie die komplexe Symptomatik der Fibromyalgie, die Überlastungsschäden eines Profisportlers oder die chronischen Haltungsprobleme des modernen Büroangestellten behandeln – die Fähigkeit, effektiv mit den Faszien zu arbeiten, ist eine wegweisende Kompetenz.
Durch regelmäßige Massagen fördern wir den Lymphfluss, der für den Abbau entzündungsfördernder Zytokine notwendig ist und somit das innere Milieu des Körpers effektiv reinigt. Die konsequente Anwendung von Massagen ist eine Investition in Gesundheit und Wohlbefinden. Mit zunehmendem Alter verliert das Bindegewebe (Faszien) auf natürliche Weise seine Fähigkeit, Wasser zu binden, und wird brüchiger. Durch die konsequente Anwendung der Prinzipien der myofaszialen Therapie können wir diesen Prozess deutlich verlangsamen und die Geschmeidigkeit sowie Anmut der Bewegung bewahren, die die Jugend auszeichnet. Bei RSM betonen wir, dass der Therapeut die körpereigenen Heilkräfte unterstützt. Wir reparieren den Klienten nicht, sondern lösen die faszialen Blockaden, die den Körper an der Selbstheilung hindern. Diese Sichtweise erfordert Einfühlungsvermögen und fachliche Kompetenz, denn die Faszien sind der Schlüssel zu einem neuen Gesundheitsverständnis.