Blog RSM : Techniques de thérapie manuelle
Techniques avancées de massage orthopédique en thérapie moderne
Précision clinique dans le travail corporel
Au cours de mes années de pratique clinique, j'ai souvent observé des praticiens traiter les symptômes plutôt que les systèmes. Ils massent la zone douloureuse. Or, la douleur est rarement un phénomène localisé ; elle est le signal final d'une chaîne de défaillances biomécaniques. Cette distinction est au cœur de notre programme. Nous n'apprenons pas seulement aux étudiants à masser les tissus ; nous leur apprenons à mener des investigations cliniques.
Définition pratique du massage orthopédique
Le massage orthopédique n'est pas une simple technique, mais un système complet d'évaluation et de traitement. Il vise à corriger les affections des tissus mous et les dysfonctions structurelles qui limitent la mobilité. Contrairement à une séance de spa classique, dont l'objectif est la relaxation, cette approche repose sur une méthodologie multidisciplinaire. Elle intègre l'anatomie et la biomécanique pour rétablir l'équilibre.
Lorsqu'un client consulte pour une douleur, le massage est secondaire par rapport à l'évaluation initiale. Par exemple, si le moyen fessier est inhibé, le tenseur du fascia lata (TFL) compense souvent, provoquant une douleur latérale au genou. Un thérapeute qui se contente de masser le genou ne parviendra pas à résoudre le problème. La thérapie doit cibler le muscle fessier inhibé et le TFL hypertonique pour régler définitivement le problème.
Cette précision clinique distingue un praticien de relaxation d'un massothérapeute hautement qualifié. Nous nous concentrons sur le rétablissement de la mobilité. En manipulant les structures qui entourent le squelette, nous pouvons soulager les tensions chroniques à l'origine de pathologies.
Techniques de massage fondamentales pour la récupération
Pour parvenir à ces changements structurels, nous utilisons des interventions manuelles spécifiques. Ces techniques de massage ciblent des niveaux physiologiques précis, allant de la libération des adhérences à la réinitialisation du tonus neuromusculaire.
Nous utilisons les approches suivantes :
- Massage des tissus profonds : Le véritable massage des tissus profonds consiste à pénétrer le fascia superficiel pour atteindre les muscles sous-jacents. Nous apprenons aux élèves à masser en profondeur, en sollicitant la structure sans la forcer.
- Mobilisation tissulaire : Cette technique consiste à appliquer des forces de glissement et de cisaillement pour séparer les couches de tissus bloquées. Une mobilisation tissulaire efficace permet aux muscles de glisser les uns sur les autres.
- Techniques d'énergie musculaire (MET) : Utilisation d'une contraction active contre une résistance pour allonger les tissus raccourcis sans étirement agressif.
Ces outils permettent au thérapeute de remodeler les tissus. Ceci est particulièrement pertinent pour les blessures sportives diagnostiquées par les spécialistes orthopédiques , comme la tendinite. Nous modifions physiquement la structure du tendon pour favoriser la guérison.
Rétablir la mobilité par l'action conjointe
Le travail sur les tissus mous seul est parfois insuffisant. La relation entre l'unité contractile et l' articulation est symbiotique. Par conséquent, le massage orthopédique doit prendre en compte la biomécanique articulaire.
Chez RSM, nous privilégions la mobilisation articulaire . Il ne s'agit pas d'ajustements chiropratiques, mais d'une douce oscillation des surfaces articulaires. Par exemple, la capsulite rétractile (épaule gelée) est due à une restriction de la capsule articulaire. Bien que le travail sur la coiffe des rotateurs soit bénéfique, il ne résout pas la restriction capsulaire. En intégrant un travail doux de mobilité articulaire , nous créons l'espace nécessaire à la normalisation de la biomécanique.
Cette intégration caractérise la thérapie avancée que nous pratiquons. Elle signale au système nerveux que l'amplitude des mouvements est sans danger, permettant ainsi au cerveau de réduire les mécanismes de défense.
Études de cas : Traitement du bas du dos
Les douleurs lombaires constituent sans doute le motif de consultation le plus fréquent. Dans de nombreux cas, le muscle carré des lombes est mis en cause. Or, traiter le carré des lombes revient souvent à soigner la victime, et non la cause du problème.
Le carré des lombes (QL) devient souvent hypertonique en raison d'une faiblesse du moyen fessier. Si ce dernier ne parvient pas à stabiliser le bassin, le QL est sursollicité. Appuyer sur le QL avec le coude n'apporte qu'un soulagement temporaire. Le traitement doit consister à relâcher le QL, suivi immédiatement d'un travail d'activation des fessiers.
Un autre facteur en cause est le psoas majeur. Un psoas tendu entraîne une hyperlordose, comprimant la région lombaire. Dans ce cas, le traitement consiste en un travail abdominal profond. Le soulagement est souvent immédiat, la courbure lombaire se corrigeant.
L'approche RSM en matière de traitement
À RSM, nous formons les étudiants à considérer le corps comme une structure de tenségrité. Lorsqu'un élément cède, l'ensemble du réseau se déséquilibre. Le massage orthopédique est la science qui permet d'identifier cette défaillance primaire.
Notre approche fait le lien entre la thérapie manuelle et la réadaptation. Nous recommandons souvent des exercices correctifs pour compléter le travail manuel, afin d'éviter que les patients ne deviennent dépendants du thérapeute. Que ce soit pour des athlètes ou des patients en convalescence après une intervention chirurgicale , l'objectif est l'autonomie.
Les problèmes musculosquelettiques évoluent en fonction de l'utilisation du corps. Par conséquent, le plan de traitement doit s'adapter. De nombreux praticiens en massage orthopédique privilégient le traitement des symptômes ; nous, nous privilégions les solutions. En maîtrisant ces techniques orthopédiques , les thérapeutes se positionnent comme des acteurs essentiels de la santé. C'est l'exigence que nous défendons chez RSM.
La science de l'amélioration de la mobilité par le relâchement myofascial
À la RSM International Academy, nous rencontrons fréquemment des élèves et des clients qui confondent souplesse et mobilité. Ils pensent, à tort, que l'incapacité à toucher leurs orteils est due à des ischio-jambiers courts et s'étirent donc de manière excessive. Pourtant, la raideur persiste souvent. Cette stagnation provient généralement d'une mauvaise compréhension de l'architecture corporelle. La limitation est rarement due à un manque de longueur musculaire ; il s'agit souvent d'une perte de mobilité au sein des tissus fasciaux .
Mon approche, fondée sur ma formation de spécialiste en médecine du sport, se concentre sur les chaînes causales qui limitent le mouvement. Une mobilité optimale requiert le glissement indépendant des muscles, des nerfs et des structures vasculaires. Lorsque ces structures adhèrent suite à un traumatisme ou à une surutilisation, les étirements classiques sont inefficaces. Il est alors nécessaire de privilégier l'amélioration de la mobilité en agissant directement sur l'architecture conjonctive par le biais du relâchement myofascial .
Comprendre les mécanismes de libération myofasciale
Pour comprendre la perte de mobilité, il faut examiner les tissus fasciaux . Le fascia est une matrice tridimensionnelle continue qui lubrifie chaque muscle et organe grâce à l'acide hyaluronique. Dans des conditions normales, ses différentes couches glissent sans effort. Cependant, les contraintes mécaniques transforment ce lubrifiant en une substance collante, un processus appelé densification.
Cette adhérence crée une barrière mécanique. Lorsqu'un patient tente de bouger, les structures internes ne peuvent glisser. Le cerveau perçoit cette résistance et inhibe l'activation musculaire. Le relâchement myofascial agit en appliquant une force de cisaillement soutenue sur ces zones densifiées. La friction réduit la viscosité de l'acide hyaluronique, restaurant ainsi la mobilité des tissus mous . Une fois les couches séparées, l'amplitude des mouvements s'améliore immédiatement.
Traitement des tensions musculaires chroniques
Il est essentiel de faire la distinction entre tension neurologique et restriction mécanique. Dans notre clinique , nous recevons de nombreux patients souffrant de « contractures chroniques aux épaules » qui ne trouvent aucun soulagement durable avec les massages classiques. Ils traitent le symptôme – la tension – sans s’attaquer à la cause sous-jacente – le fascia.
La tension musculaire est souvent une réaction de protection. Lorsque l'enveloppe fasciale se rigidifie, elle agit comme un vêtement trop petit. Les fibres musculaires internes sont comprimées, ce qui entraîne une ischémie (diminution de l'apport sanguin). Ce manque d'oxygène provoque une contraction musculaire accrue, engendrant un cercle vicieux de douleur . Le massage classique exerce une pression sur le muscle contre l'os, sans parvenir à détendre l'enveloppe fasciale. À l'inverse, la thérapie manuelle visant l'intégration structurelle étire les plans fasciaux. En dilatant cette enveloppe, on supprime la compression mécanique et les signaux de douleur s'atténuent.
Le rôle des points de déclenchement
La mobilité est également compromise par les points de déclenchement, des lésions physiologiques spécifiques au sein du muscle squelettique. Un point de déclenchement se forme lorsqu'une crise métabolique bloque les filaments d'actine et de myosine dans une contraction continue. Ceci interrompt l'apport local d'oxygène, créant un environnement acide qui sensibilise les récepteurs de la douleur.
Un point de tension à la hanche, par exemple, peut simuler une sciatique. Dans nos formations , nous enseignons aux étudiants à utiliser la compression ischémique pour traiter ces points. En bloquant puis en relâchant temporairement la circulation sanguine, nous oxygénons les tissus, mettant fin à la crise métabolique. Ceci restaure la capacité du muscle à s'allonger, améliorant ainsi la mobilité grâce au relâchement myofascial .
Auto-massage myofascial vs thérapie manuelle
L'industrie du fitness a popularisé l'automassage myofascial à l'aide de rouleaux de massage. Bien que cette technique soit utile pour l'échauffement ou la récupération du tonus nerveux, elle présente des limites. Un rouleau de massage exerce une compression générale ; il ne permet pas de distinguer une compression nerveuse d'une adhérence fasciale.
Les restrictions mécaniques nécessitent souvent un vecteur précis – une direction de traction – pour être relâchées. Un thérapeute qualifié utilise ses mains pour s'ancrer au corps et appliquer une force de cisaillement précise. De plus, le roulement exige une contraction musculaire active pour stabiliser le corps, tandis que la thérapie manuelle permet au patient de rester passif. Cette passivité permet au thérapeute d'accéder aux couches myofasciales profondes, inaccessibles lorsque les muscles sont contractés.
Rétablissement des capacités fonctionnelles
L'objectif ultime de toute thérapie chez RSM n'est pas seulement le soulagement temporaire de la douleur , mais le rétablissement de la fonction. La douleur n'est que le signal ; le dysfonctionnement est le problème.
Prenons l'exemple d'un coureur souffrant de lombalgie. La cause est souvent une adhérence des fléchisseurs de la hanche, empêchant l'extension complète du bassin. Ceci contraint la colonne lombaire à une hyperextension pour compenser. Traiter le dos n'offre qu'un soulagement temporaire. La solution réside dans un relâchement ciblé du fascia du psoas. En libérant la hanche, on préserve la colonne vertébrale.
Chez RSM, nous enseignons des techniques de relâchement qui respectent la nature thixotrope du fascia. Nous n'exerçons aucune pression sur les tissus ; nous nous enfonçons doucement et attendons que le corps cède. Cette approche garantit non seulement la détente du patient, mais aussi une amélioration durable de sa biomécanique. Grâce à une application judicieuse du relâchement myofascial , nous offrons la voie vers une vie mobile, fonctionnelle et sans douleur.
Schémas de rotation pelvienne et leur impact sur le muscle piriforme et le nerf sciatique chez les athlètes droitiers
Les athlètes qui sollicitent fortement leur côté droit, comme les golfeurs, les joueurs de tennis et les pratiquants de sports de rotation, développent souvent une tension musculaire prévisible au niveau du bassin et de la hanche postérieure. Ces adaptations ne sont pas aléatoires ; elles résultent de mouvements répétés qui exercent des forces asymétriques sur les rotateurs profonds de la hanche, le muscle piriforme et les structures nerveuses qui le traversent ou le sous-tendent. Chez de nombreux athlètes droitiers, le bassin a tendance à pivoter vers la gauche pendant la phase d'élan ou de frappe, ce qui accroît la sollicitation de la chaîne postérieure droite, tandis que le côté gauche assure la stabilité et le contrôle directionnel.
D'un point de vue musculaire, le piriforme droit et la portion latérale des ischio-jambiers droits sont fréquemment hyperactifs car ils doivent ralentir le mouvement de rotation rapide du bassin vers la gauche. À terme, cette surcharge peut engendrer une raideur ou une sensibilité localisée dans la région fessière profonde. Du côté opposé, la hanche gauche présente généralement une tension accrue au niveau du tenseur du fascia lata, des muscles moyen et petit fessiers, des adducteurs et des ischio-jambiers médiaux. Ces muscles, qui jouent un rôle de stabilisateurs lors de la rotation, accumulent souvent des tensions car ils contrôlent l'axe de rotation du bassin.
Ce schéma est cliniquement pertinent car environ 10 à 17 % de la population générale présente des variations anatomiques dans la relation entre le muscle piriforme et le nerf sciatique. Chez certains individus, une partie du nerf sciatique peut passer au-dessus, en dessous ou même à travers le muscle piriforme. Lorsque cette variation est associée à la pratique de sports sollicitant les muscles rotatifs, le risque de compression ou d'irritation augmente, notamment chez les athlètes atteignant la trentaine ou la quarantaine. Une diminution de l'élasticité musculaire, une légère fibrose des muscles profonds de la hanche et une réduction du glissement nerveux contribuent à des symptômes tels que des douleurs fessières, une gêne à la face postérieure de la cuisse ou une sensibilité au niveau de l'ischion.
L'évaluation doit débuter par une séquence structurée. La position FAIR (flexion, adduction et rotation interne de la hanche) demeure l'une des méthodes les plus pratiques pour solliciter le piriforme et observer les schémas d'irritation. Il est essentiel de maintenir la hanche à une élévation proche de 60 degrés, car cet angle sollicite au maximum les rotateurs externes profonds. La localisation de la douleur chez l'athlète fournit des indices diagnostiques précieux. Une douleur profonde près de l'ischion ou de la région latérale des ischio-jambiers peut suggérer une atteinte du nerf clunéal inférieur. Une gêne au niveau des ischio-jambiers médiaux ou des symptômes plus proches de la face interne de la cuisse indiquent plus fréquemment une tension du nerf cutané postérieur de la cuisse. Si l'athlète signale une pression isolée au niveau des fessiers profonds, il s'agit probablement d'une simple tension du piriforme.
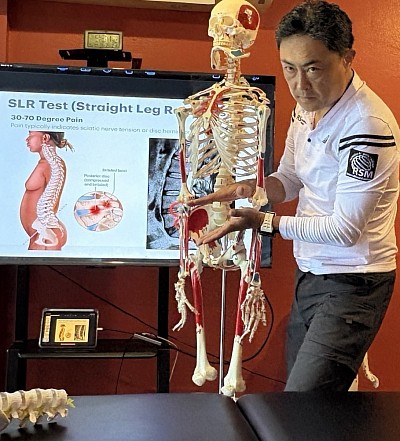
La deuxième étape consiste à évaluer la mobilité nerveuse. L'extension du genou à partir de la position de test augmente la tension le long du nerf tibial et du nerf fibulaire profond. Des restrictions à ce niveau peuvent reproduire les symptômes au niveau du mollet, voire près du muscle long péronier latéral, indiquant une diminution du glissement nerveux plutôt qu'une origine musculaire de la douleur. Le test de Lasègue (élévation de la jambe tendue) et ses variantes permettent de déterminer si le problème provient du nerf ou des tissus mous environnants.
Si les symptômes s'améliorent grâce au relâchement myofascial, à la thérapie des points trigger ou aux techniques de glissement neural, le problème principal est généralement d'ordre fonctionnel. Cependant, la persistance des symptômes malgré une thérapie manuelle appropriée peut indiquer un facteur structurel sous-jacent, comme une variation anatomique du nerf sciatique ou un véritable syndrome de compression du muscle fessier profond. Dans ces cas, une consultation médicale est indiquée. Les injections guidées par échographie – réalisées avec imagerie plutôt qu'à l'aveugle – constituent désormais la norme clinique lorsque les traitements conservateurs sont insuffisants. Elles offrent à la fois une précision diagnostique et une valeur thérapeutique sans les risques associés aux injections non guidées dans la région profonde de la hanche.
Cette approche intégrative, combinant l'analyse du mouvement, l'évaluation des tissus mous et l'évaluation neurologique, offre un cadre fiable pour comprendre et traiter les douleurs postérieures de la hanche chez les athlètes droitiers pratiquant des sports de rotation. Elle tient compte de la complexité de la biomécanique pelvienne et des variations individuelles qui influencent les symptômes, permettant ainsi aux cliniciens et aux praticiens d'accompagner les athlètes vers des mouvements plus sûrs et plus efficaces.
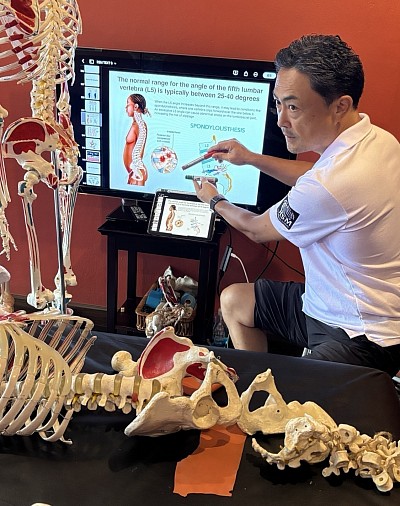
Stratégies de thérapie manuelle sécuritaires pour la spondylolisthésis lombaire et les symptômes liés à l'extension
La spondylolisthésis lombaire est une affection dont les symptômes s'intensifient souvent lors de l'extension. Les athlètes et les entraîneurs qui, dans leur jeunesse, ont pratiqué la musculation intensive, enseigné l'haltérophilie ou sollicité de manière répétée la colonne lombaire présentent fréquemment ce tableau clinique. Nombre d'entre eux se sentaient en pleine forme entre 20 et 30 ans, alors que des signes précoces d'instabilité étaient déjà présents. Vers la cinquantaine, avec la prise de poids, le segment articulaire instable devient symptomatique et la pathologie évolue vers une spondylolisthésis avérée. J'ai observé ce phénomène à maintes reprises ces trois ou quatre dernières années, notamment chez d'anciens instructeurs d'haltérophilie qui ne peuvent plus pratiquer ni enseigner ces mouvements et qui dépendent désormais du développement de compétences en thérapie manuelle pour poursuivre leur activité.
Dans la spondylolisthésis sensible à l'extension, le glissement antérieur du corps vertébral augmente les forces de cisaillement au niveau affecté, le plus souvent L4-L5 ou L5-S1. Même une légère augmentation de la lordose peut provoquer une sensation de brûlure, une gêne irradiante, une sensation de pression au niveau de la jonction lombosacrée ou une irritation qui se propage dans la région fessière ou la jambe. Ces patients arrivent souvent déjà crispés, et même de légers mouvements d'extension ravivent leur douleur.
Pour ce groupe de patients, le positionnement est le premier traitement. Un oreiller placé sous la poitrine accentue la lordose et aggrave presque toujours les symptômes. Un oreiller placé sous l'abdomen produit l'effet inverse : il ramène la colonne lombaire dans une position neutre ou légèrement fléchie et réduit le cisaillement antérieur au niveau du segment déplacé. Lorsque les deux genoux sont doucement ramenés vers la poitrine et qu'une traction est appliquée lentement, de nombreux patients ressentent un soulagement immédiat, non pas grâce à une force excessive, mais parce que le canal rachidien s'ouvre suffisamment pour apaiser la racine nerveuse irritée.
La thérapie manuelle doit tenir compte de l'instabilité mécanique. À ce stade, une pression profonde exercée directement sur les facettes lombaires ou sur le multifide est rarement bénéfique et peut aggraver les contractures musculaires. Un travail sélectif est plus efficace. Les techniques de points trigger peuvent être appliquées en toute sécurité aux régions myofasciales symptomatiques autour de la colonne lombaire, du complexe fessier et de la hanche latérale, sans solliciter le niveau instable lui-même. Un contact manuel contrôlé réduit la tension périphérique tout en préservant les muscles stabilisateurs profonds dont le patient a encore besoin.
Il est important de comprendre le niveau segmentaire. Dans l'exemple clinique, le rétrécissement et le glissement antérieur correspondent le mieux à L4-L5, bien que l'anatomie individuelle puisse varier. Quel que soit le niveau exact, le principe reste le même : la flexion atténue les symptômes, tandis que l'extension accroît l'irritation nerveuse et doit être évitée aux premiers stades.
Ce qui m’apparaît de plus en plus clairement dans ma pratique clinique, c’est la fréquence à laquelle d’anciens entraîneurs suivent ce schéma. Nombre d’entre eux ont soulevé des charges lourdes pendant des décennies, puis ont ralenti le rythme, pris du poids et se retrouvent aujourd’hui incapables de démontrer ou d’enseigner les techniques d’haltérophilie. Ils se tournent alors vers la massothérapie et les thérapies corporelles, car cela devient leur gagne-pain. Ces thérapeutes doivent non seulement protéger leur propre colonne vertébrale, mais aussi identifier les mêmes facteurs de risque chez leurs clients. La spondylolisthésis est fréquente chez les anciens athlètes de force, et la maîtrise des techniques manuelles sécuritaires est essentielle à la pérennité de leur profession.
L'association judicieuse d'un positionnement favorisant la flexion, d'une thérapie manuelle adaptée aux symptômes et d'une palpation précise constitue une méthode pratique et sûre pour la prise en charge de cette pathologie. Une fois les symptômes stabilisés, un renforcement musculaire progressif et une rééducation motrice contrôlée peuvent être entrepris. La priorité, en début de prise en charge, est toujours la protection du segment instable et l'évitement des stratégies augmentant les contraintes en extension.
Il ne s'agit pas d'une théorie, mais d'un schéma que j'ai observé à maintes reprises au cours de mes nombreuses années d'expérience en médecine sportive. Les athlètes et les entraîneurs ayant développé une instabilité vertébrale précocement et ayant pris du poids par la suite présentent souvent les symptômes les plus prévisibles, aggravés par l'extension. Leur tableau clinique, leur réponse à la thérapie manuelle et leur processus de guérison suivent la même logique. Mon objectif est de proposer un cadre que les thérapeutes ayant un ou deux ans d'expérience peuvent appliquer en toute sécurité, tout en reflétant la pratique des cliniciens expérimentés.
Références
1) Kalichman, L., & Hunter, D. (2008). Spondylolisthésis lombaire : une revue systématique de la littérature. Spine Journal.
2) Murtagh, R. (2008). Diagnostic et prise en charge conservatrice du spondylolisthésis. American Journal of Physical Medicine & Rehabilitation.
Prise en charge de la douleur des membres supérieurs et des dysfonctionnements de la chaîne cinétique par la médecine du sport
Les troubles des membres supérieurs, tels que le syndrome du rond pronateur, le syndrome du canal carpien et la ténosynovite de De Quervain, ne peuvent être appréhendés isolément. En médecine du sport, ces affections résultent de défaillances au sein de la chaîne cinétique : rotation de l’épaule, biomécanique de la pronation de l’avant-bras, contrôle de la déviation du poignet, glissement tendineux, tension nerveuse et centralisation articulaire. Lorsqu’un seul maillon de cette chaîne perd en mobilité ou en alignement, l’athlète compense et la surcharge se manifeste au niveau du point faible du système.
Lors d'une évaluation approfondie, nous examinons en premier lieu la triade de mouvements essentiels : la rotation interne glénohumérale, la pronation de l'avant-bras et le couplage flexion-déviation ulnaire du poignet. Ces mouvements doivent s'exécuter de manière synchronisée pour les lancers, les coups au tennis, les swings au golf et les actions rapides du membre supérieur. Lorsque la rotation interne glénohumérale est limitée, l'athlète est contraint de surutiliser l'avant-bras, notamment le rond pronateur. Lorsque la mobilité du poignet, en particulier la flexion et la déviation ulnaire, est limitée, le corps génère de la puissance par une pronation compensatoire de l'avant-bras plutôt que par le système épaule-tronc. À terme, cela engendre une fibrose, une altération du glissement tendineux, une tension nerveuse et un mauvais alignement articulaire qui finissent par se manifester par des douleurs.
La centralisation articulaire joue un rôle crucial dans la performance et la prévention des blessures. Lorsque l'articulation glénohumérale, le coude, l'articulation radiocarpienne ou l'articulation trapézo-métacarpienne du pouce se déplacent de leur position idéale, les tissus environnants doivent absorber une charge anormale. Sans centralisation, la chaîne cinétique ne peut transférer l'énergie efficacement et le corps réagit par des mécanismes de compensation. Ce sont ces mécanismes que nous identifions régulièrement à la RSM International Academy lors de nos formations en massage sportif et en thérapie des points trigger.
Dans la ténosynovite de De Quervain, la perte de glissement dans le premier compartiment dorsal empêche l'abducteur long du pouce (APL) et l'extenseur court du pouce (EPB) de glisser correctement sous le rétinaculum des extenseurs. La gaine tendineuse s'épaissit, le rétinaculum perd de sa souplesse et l'articulation trapézo-métacarpienne du pouce se déplace souvent légèrement de sa position centrale. Ce désalignement augmente la friction, amplifie les contraintes mécaniques et provoque la douleur radiale classique du poignet, fréquemment observée chez les massothérapeutes, les soignants et les praticiennes âgées de quarante à cinquante ans. Dans de nombreux cas, le problème n'est pas une inflammation, mais un défaut de glissement myofascial, tendineux et articulaire.
D’après mon expérience clinique, une intervention ciblée de cinq à huit minutes – visant à restaurer la mobilité rétinaculaire, améliorer l’élasticité de la gaine, libérer les adhérences APL/EPB par des techniques transversales et appliquer une mobilisation précise à haute vélocité et faible amplitude de l’articulation trapézo-métacarpienne du pouce lorsque cela est indiqué – peut réduire considérablement la douleur. Cette réponse rapide démontre la nature mécanique du dysfonctionnement et l’importance de restaurer le glissement et la centralisation.
Le syndrome du rond pronateur suit une logique similaire. Lorsque la rotation interne gléno-humérale est limitée ou que l'athlète s'appuie excessivement sur la pronation de l'avant-bras pour générer de la puissance, le rond pronateur est soumis à une surcharge chronique. Une fibrose se forme entre ses deux chefs, et le nerf médian perd sa mobilité. La tension nerveuse augmente, la biomécanique de l'avant-bras se dégrade et les muscles contrôlant le poignet travaillent excessivement pour compenser. À la RSM International Academy, les thérapeutes apprennent le test de provocation du rond pronateur, qui utilise une pronation contrariée avec une flexion variable du coude pour identifier la compression nerveuse au niveau du pronateur. Ce test permet de différencier le rond pronateur d'une compression distale à l'intérieur du canal carpien, autorisant ainsi un traitement précis plutôt qu'un travail généralisé de l'avant-bras.
L'évaluation précise est au cœur de la méthodologie RSM. Le test de Finkelstein demeure la méthode de provocation la plus fiable pour la maladie de De Quervain, tandis que le test de provocation du rond pronateur permet d'isoler la compression proximale du nerf médian. Cependant, l'évaluation ne s'arrête jamais au site douloureux. Les étudiants sont formés à examiner la rotation interne gléno-humérale, le rythme scapulaire, le glissement nerveux au niveau du plexus brachial, le couplage flexion-déviation ulnaire du poignet et l'alignement de l'articulation trapézo-métacarpienne du pouce. C'est uniquement en reliant ces éléments qu'un thérapeute peut identifier la véritable cause plutôt que de traiter des symptômes superficiels.
À la RSM International Academy, les traitements intègrent la thérapie des points trigger, le massage sportif, la mobilisation articulaire (HVLA/LVLA), le relâchement myofascial et la mobilisation neurale en un système unifié. Les points trigger des muscles rond pronateur, fléchisseur radial du carpe, brachioradial et intrinsèques du pouce sont relâchés non pas isolément, mais en coordination avec les corrections articulaires et la restauration de la motricité nerveuse. Notre approche considère la douleur comme la conséquence d'une chaîne cinétique dysfonctionnelle, et non comme la cible première.
Les athlètes qui ne parviennent pas à maintenir une bonne centralisation et une posture correcte finissent par surcharger les structures du poignet et du pouce. Lorsque le poignet manque de mobilité, notamment en flexion ou en déviation ulnaire, le corps compense par une pronation excessive lors des mouvements de bras ou de swing. Cette compensation sollicite excessivement le rond pronateur, contracte les muscles long abducteur du pouce (APL) et court extenseur du pouce (EPB), augmente la tension sur le rétinaculum et, à terme, provoque des pathologies nerveuses et tendineuses. Corriger ces défauts de mouvement permet de rétablir une répartition efficace de la charge et d'optimiser les performances des athlètes en termes de puissance, de vitesse et de longévité.
La formation proposée par RSM vise avant tout à apprendre aux thérapeutes à appréhender le problème dans son ensemble. En combinant les principes de la médecine sportive à la thérapie manuelle, nos programmes préparent les praticiens à identifier la véritable origine du dysfonctionnement, à rétablir l'alignement et la fluidité des mouvements dans tous les tissus, et à obtenir des résultats concrets et significatifs dans la pratique du mouvement humain.
Avertissement : Cet article est fourni à titre informatif seulement. En cas d’engourdissement persistant, de faiblesse musculaire ou de douleurs nocturnes, veuillez consulter un professionnel de la santé.
Techniques d'évaluation en massage sportif : maîtriser la précision clinique
En thérapie manuelle, la maîtrise technique des gestes ne constitue qu’une partie de l’équation ; la véritable efficacité clinique repose sur une évaluation structurée, fondée sur la biomécanique, l’anatomie fonctionnelle et le comportement de la chaîne cinétique. À l’Académie Internationale RSM, les praticiens apprennent que dépasser le simple formulaire d’admission pour réaliser une évaluation de qualité orthopédique améliore considérablement la précision du massage sportif.
Bien que la recherche sur l’influence de la thérapie manuelle sur la biomécanique de la chaîne cinétique soit encore en développement, la pratique clinique et l’analyse du mouvement démontrent de manière constante que la compréhension des mécanismes articulaires et de la réactivité tissulaire avant le traitement optimise la pertinence et la précision des interventions manuelles. Cette approche fondée sur des preuves établit une norme professionnelle où chaque séance est intentionnelle, ciblée et adaptée aux exigences spécifiques de performance du client.
La différence entre le massage sportif et le massage des tissus profonds
Pour les personnes souffrant de douleurs chroniques, de mobilité réduite, de perte de souplesse ou d’amplitude de mouvement limitée, la terminologie utilisée en réadaptation et bien-être peut rapidement prêter à confusion. Le massage sportif et le massage des tissus profonds, deux techniques souvent perçues comme similaires, visent principalement à soulager l’inconfort physique. Pourtant, leurs objectifs et leurs effets physiologiques diffèrent considérablement. Le massage des tissus profonds traite les déviations posturales, les tensions chroniques et les couches profondes des muscles et des tissus conjonctifs, améliorant ainsi la qualité des mouvements et l’alignement structurel à long terme. Le massage sportif, quant à lui, est étroitement lié à la gestion de la préparation physique, à la performance et au maintien d’une mobilité optimale chez les personnes actives.
À la RSM International Academy, nous insistons sur l’importance de comprendre quand et pourquoi chaque modalité doit être appliquée. Utiliser des techniques de massage des tissus profonds pour corriger l’alignement et libérer les adhérences diffère de l’usage du massage sportif pour favoriser la récupération, gérer la charge d’entraînement ou maintenir une biomécanique fonctionnelle. Que vous soyez un patient en quête de soins ou un thérapeute en formation, saisir cette distinction permet une prise en charge plus précise des blessures et des améliorations plus constantes de l’optimisation des mouvements et de la biomécanique globale.
Qu’est-ce que le massage des tissus profonds ?
Le massage des tissus profonds est une approche d’intégration structurelle. Dans la méthode RSM, il sert également à restaurer la centralisation articulaire et à améliorer l’alignement de la chaîne cinétique. Souvent confondu à tort avec un massage très vigoureux, le véritable travail des tissus profonds repose sur la précision, le travail en couches myofasciales et la compréhension de l’influence des structures profondes sur la posture et le mouvement, et non sur la force brute. L’objectif est de résoudre les tensions chroniques, les déviations posturales et les désalignements de la chaîne cinétique en ciblant les couches musculaires et conjonctives profondes, tout en améliorant la qualité globale du mouvement.
Lors de notre formation en massage des tissus profonds, le thérapeute utilise des mouvements lents et précis pour travailler les couches myofasciales superficielles jusqu’aux couches profondes. Il se concentre sur le glissement musculaire, la mobilité intermusculaire et les tensions sans provoquer de contractions protectrices. Une pression soutenue exercée avec les articulations des doigts, les coudes et les avant-bras contribue à dénouer les adhérences et les tissus cicatriciels. L’importance du positionnement du thérapeute, de la direction de la pression appliquée et des techniques nécessaires pour atteindre les structures profondes est également soulignée. Dans le système RSM, le travail des tissus profonds libère non seulement les tensions chroniques – telles que la raideur cervicale, les douleurs lombaires ou la posture de la tête en avant – mais améliore aussi la centralisation articulaire et optimise l’alignement de la chaîne cinétique, pour des mouvements plus efficaces et sans douleur.
Qu’est-ce que le massage sportif ?
La formation en massage sportif RSM enseigne une méthode ciblée et dynamique, fondée sur la biomécanique et les blessures sportives, conçue pour toute personne soumise à un stress physique continu. Cette approche met l’accent sur la gestion de la condition physique, en se concentrant sur le maintien de la mobilité articulaire, de l’élasticité tissulaire et d’un bon alignement de la chaîne cinétique tout au long des cycles d’entraînement. Les techniques s’adaptent à l’objectif : le travail avant l’effort active le système neuromusculaire, le travail après l’effort élimine les déchets métaboliques, et le travail d’entretien préserve l’efficacité et la performance des mouvements.
Un élément clé de la méthode RSM est l’intégration de composantes actives, telles que les étirements, la mobilisation articulaire et les techniques d’énergie musculaire. Ces outils sont appliqués pour améliorer la fonction de la chaîne cinétique, favoriser la centralisation de la biomécanique articulaire, restaurer l’élasticité tissulaire et maintenir l’efficacité du corps lors d’efforts physiques. L’objectif n’est pas la simple relaxation, mais le maintien du corps comme un système fonctionnel capable de performances constantes.
Principales différences dans l’intention et les techniques de massage
La divergence entre les deux réside dans l’objectif de la séance.
- Vitesse et rythme : Le massage des tissus profonds est lent. Pour atteindre les couches profondes du corps, le thérapeute doit attendre que les tissus se détendent. Le massage sportif, quant à lui, varie en rythme et est souvent dynamique afin de stimuler la circulation sanguine et la réponse du système nerveux.
- L’approche : Le massage des tissus profonds est axé sur la problématique de la douleur chronique et des troubles structurels. Il s’interroge : « Comment votre posture influence-t-elle votre douleur ? » Le massage sportif, quant à lui, est orienté vers le résultat. Il s’interroge : « Comment cette tension musculaire affecte-t-elle votre foulée ou votre position accroupie ? »
- Massage passif vs. massage actif : En massage des tissus profonds, le client est généralement passif. En massage sportif, le client est souvent actif, effectuant des mouvements de ses membres contre une résistance afin de stimuler le système nerveux.
De quel massage avez-vous besoin : un massage sportif ou un massage des tissus profonds ?
Si votre objectif est de corriger des problèmes posturaux de longue date, de soulager des douleurs dorsales chroniques liées à une position assise prolongée ou de dénouer d’anciennes adhérences cicatricielles, le massage des tissus profonds est la solution idéale. Il libère les tensions qui déséquilibrent le corps.
Si votre objectif est de récupérer après un entraînement, d’améliorer votre souplesse pour un sport spécifique ou de prévenir les blessures à l’entraînement, le massage sportif est la solution recommandée. Il vise à maintenir l’élasticité et la réactivité des tissus mous.
L’approche RSM pour les futurs massothérapeutes
En définitive, le traitement le plus efficace requiert souvent une combinaison des deux approches. Un massothérapeute formé à la RSM International Academy apprend à intégrer ces styles en s’appuyant sur une évaluation clinique rigoureuse. Nous enseignons à nos étudiants qu’il est impossible de pratiquer efficacement l’une ou l’autre modalité sans une compréhension approfondie de l’anatomie fonctionnelle et de la palpation clinique. En reliant ces techniques aux principes de la médecine sportive, nous veillons à ce que chaque massage contribue à améliorer la santé, la posture et les performances.
- Hironori Ikeda, MSc Médecine du sport
Spécialiste en thérapie manuelle et libération neuro-myofasciale
Névralgie clunéenne ou syndrome du piriforme ? Comment différencier une douleur sacro-iliaque, un syndrome fessier profond et une sciatique ?
En médecine du sport, toutes les douleurs fessières ne sont pas dues à une sciatique. Une cause souvent négligée est la névralgie clunéenne, en particulier la compression du nerf clunéal moyen sous ou à travers le ligament sacro-iliaque postérieur long (LSPL). Ceci provoque fréquemment une sensation de brûlure ou de piqûre superficielle autour de la crête iliaque postérieure et de la partie supérieure de la fesse, ressemblant fortement à un dysfonctionnement de l'articulation sacro-iliaque ou à une radiculopathie lombaire, mais sans distribution dermatomal typique.
Pour distinguer la névralgie clunéenne du syndrome du piriforme et du syndrome glutéal profond, je différencie d'abord la douleur cutanée superficielle de la douleur neuromusculaire profonde. La palpation le long de l'épine iliaque postéro-supérieure (EIPS) et du ligament sacro-iliaque postérieur (LSLP) reproduit souvent les symptômes associés à la compression du nerf clunéal moyen. En revanche, une pression profonde au niveau de la grande échancrure sciatique et le long des muscles rotateurs externes courts provoque une sensation d'étirement plus profonde ou une douleur irradiante, compatibles avec une atteinte du nerf sciatique ou du nerf cutané postérieur de la cuisse. Le test FABER (Patrick) permet de déterminer si l'articulation sacro-iliaque est la principale source de douleur ou si les symptômes proviennent d'une irritation ligamentaire ou nerveuse périarticulaire.
Anatomiquement, le nerf glutéal supérieur et les vaisseaux passent au-dessus du piriforme par le foramen suprapiriforme, tandis que le nerf sciatique, le nerf glutéal inférieur et le nerf cutané fémoral postérieur passent en dessous par le foramen infrapiriforme. Les variations du trajet du nerf sciatique ou du nerf cutané fémoral postérieur, comme la bifurcation ou la perforation du piriforme, expliquent pourquoi certains athlètes présentent une douleur fessière profonde atypique qui ne correspond pas aux schémas classiques. Les repères palpatoires tels que la ligne entre l'épine iliaque postéro-supérieure et le grand trochanter, ainsi que la grande échancrure sciatique, sont utiles, mais il est important de ne pas confondre les fibres supérieures superposées des muscles grand et moyen fessiers avec le piriforme lui-même.
Une fois la source principale de la douleur identifiée, le traitement devient plus précis. Pour la névralgie clunéenne, l'accent est mis sur la palpation précise du ligament sacro-iliaque postérieur (LPSL), la libération des restrictions fasciales superficielles et la réduction de l'irritation autour du trajet nerveux. Pour le syndrome du piriforme et le syndrome glutéal profond, la mobilisation transversale des tissus mous, la mobilisation active du piriforme et des rotateurs externes profonds, ainsi que les techniques de glissement nerveux pour les nerfs sciatique et cutané fémoral postérieur contribuent à restaurer la mobilité dans la région de la grande échancrure sciatique. Cette approche anatomique et spécifique à chaque couche musculaire donne systématiquement de meilleurs résultats qu'un massage général des tissus profonds.
Si vous souhaitez approfondir vos connaissances en palpation, en différenciation de la douleur et en stratégies de traitement clinique, vous pouvez les acquérir grâce à nos programmes de thérapie des points de déclenchement et de massage des tissus profonds à la RSM International Academy.
- Hironori Ikeda, MSc Médecine du sport
Spécialiste en thérapie manuelle et en libération neuro-myofasciale
Références
1) Anderson D. Une revue complète de la névralgie clunéenne comme cause de lombalgie. 2022.
2) Martin HD, Reddy M, Gómez-Hoyos J. Syndrome glutéal profond : anatomie, imagerie et prise en charge des compressions du nerf sciatique dans l'espace sous-glutéal. 2015.
Dominance de l’appui talonnier, tension des fibres postérieures du moyen fessier et implication du nerf clunéal supérieur
Les clients qui attaquent le sol par les talons présentent souvent une tension marquée au niveau des fibres postérieures du moyen fessier et des fibres supérieures du grand fessier. Les thérapeutes rencontrent fréquemment ce schéma, notamment chez les personnes dont le contrôle pelvien repose fortement sur ces muscles pour absorber l'impact du talon. Avec le temps, la tension de ces muscles diminue le glissement des fascias, engendrant une raideur persistante et des points de tension dans la région fessière supérieure et latérale.
Un facteur important, mais souvent négligé, dans ce schéma est le nerf clunéal supérieur. Prenant naissance au niveau des rameaux dorsaux de L1 à L3, ce nerf traverse le fascia thoraco-lombaire, croise les muscles carré des lombes et multifide, et longe la crête iliaque près de l'épine iliaque postéro-supérieure avant de pénétrer dans la région glutéale supérieure. Cette zone, le long de la crête iliaque, est particulièrement sujette à la compression nerveuse. Lorsque ce nerf est comprimé, la gêne et les tensions irradiant dans la région glutéale supérieure peuvent s'aggraver, surtout si les muscles environnants sont déjà sursollicités.
Les personnes présentant un léger basculement du bassin de type Trendelenburg lors de la marche manifestent souvent non seulement une tension musculaire, mais aussi une diminution de la mobilité nerveuse dans cette zone. Cela rend le bassin moins stable à chaque pas, non pas simplement en raison d'une faiblesse musculaire, mais aussi à cause d'une combinaison de compression nerveuse et de tension fasciale autour de la hanche postérieure. Les athlètes pratiquant la course à pied, le golf ou des sports de rotation développent fréquemment ce type de problème.
À la RSM International Academy, les praticiens étudient en détail les interactions entre les muscles fessiers et le système nerveux grâce à la thérapie des points trigger et au massage des tissus profonds . Cette approche comprend le relâchement profond du muscle moyen fessier postérieur, le traitement ciblé des points trigger du grand fessier supérieur et des techniques visant à restaurer la mobilité autour du nerf clunéal supérieur, près de la crête iliaque. L'amélioration du glissement des fascias profonds dans cette région contribue à réduire les douleurs lombaires et fessières supérieures, ce qui en fait une zone de traitement très efficace.
- Hironori Ikeda , MSc en médecine du sport
Spécialiste en thérapie manuelle et en libération neuro-myofasciale
Références
1) Maigne JY, Doursounian L. Neuropathie d'enclavement des nerfs clunéaux supérieurs. Spine. 1997;22(10):1156–1159.
2) Lu J, Ebraheim NA, Huntoon M, et al. Considérations anatomiques du nerf clunéal supérieur dans la région de la crête iliaque postérieure. Clin Anat. 2000;13(3):139–143.
Dysfonctionnement de la chaîne cinétique : la cause cachée des douleurs à l’avant-bras
Les douleurs à l'avant-bras, notamment le syndrome du rond pronateur et le syndrome du canal carpien, sont souvent interprétées à tort comme un trouble localisé de l'avant-bras. En médecine du sport, cependant, ces symptômes résultent le plus souvent de perturbations de la chaîne cinétique reliant l'articulation glénohumérale, l'avant-bras et le poignet. La biomécanique essentielle du membre supérieur s'organise en deux axes de mouvement principaux :
1. Rotation interne GH → Pronation de l'avant-bras → Déviation ulnaire du poignet
2. Rotation externe GH → Supination de l'avant-bras → Déviation radiale du poignet
En cas de restriction de mobilité ou de dysfonctionnement neuromusculaire à n'importe quel niveau de ces voies nerveuses, les muscles profonds de l'avant-bras, tels que le rond pronateur, le fléchisseur superficiel des doigts et le fléchisseur profond des doigts, se contractent excessivement par mécanisme compensatoire. Ce schéma de contraction augmente significativement le risque de dysfonctionnement du nerf médian , un mécanisme constamment étayé par la littérature en médecine du sport.
On observe fréquemment en clinique une diminution de la capacité de rotation externe de la coiffe des rotateurs, notamment des muscles infra-épineux et petit rond. Les mouvements qui devraient être absorbés par la rotation externe gléno-humérale sont au contraire détournés vers une pronation excessive de l'avant-bras, entraînant une suractivation chronique du rond pronateur et des fléchisseurs profonds. Ce schéma de compensation – restriction de la rotation externe gléno-humérale → augmentation du tonus des fléchisseurs de l'avant-bras → altération de la mobilité neurale – est l'un des mécanismes les plus reproductibles en pratique clinique.
Ce phénomène est clairement visible dans divers contextes sportifs.
Les mouvements de préhension en judo nécessitent des tractions et des rotations répétées, le poignet restant fixe, ce qui augmente considérablement la pronation. Les arts martiaux imposent une préhension et une accélération rotationnelle continues, engendrant une fatigue chronique du complexe fléchisseur-pronateur profond. Les postures d'équilibre sur les mains en yoga immobilisent le poignet sous charge, augmentant la tension isométrique dans l'avant-bras. Le lancer au baseball, le swing descendant au golf et les coups droits au tennis impliquent tous une pronation prononcée combinée à une déviation ulnaire, ce qui explique la forte prévalence de la raideur du rond pronateur chez les athlètes.
Le point commun de ces activités est le blocage mécanique du poignet, tandis que la charge compensatoire se concentre dans l'avant-bras , entraînant des adhérences myofasciales progressives et une détérioration de la mobilité du nerf médian. Un traitement localisé seul produit rarement une amélioration durable car il néglige la nature intégrée de la chaîne cinétique du membre supérieur.
À la RSM International Academy, dirigée par Hironori Ikeda, l'évaluation clinique se concentre sur la chaîne cinétique épaule-avant-bras-poignet. L'académie met l'accent sur l'évaluation complète de la limitation de la rotation externe de l'articulation gléno-humérale, le contrôle des mouvements scapulaires, la restauration de la mobilité du nerf médian par des techniques de mobilisation nerveuse, le relâchement myofascial dynamique des structures fasciales profondes et des compétences de palpation de haut niveau, indispensables pour différencier l'orientation des fibres, la densité fasciale et les voies nerveuses. La formation à la palpation est directement intégrée à l'anatomie fonctionnelle afin de permettre une identification précise des complexes du rond pronateur, du fléchisseur superficiel des doigts (FDS) et du fléchisseur profond des doigts (FDP).
Lorsque la rotation externe gléno-humérale s'améliore, l'activation compensatoire de l'avant-bras diminue naturellement, réduisant ainsi l'hypertonie même lors de tâches nécessitant une fixation du poignet. Ceci représente la restauration de la chaîne cinétique originelle , produisant des résultats cliniques stables et durables.
Ces concepts et techniques sont explorés de manière systématique au sein du
1) Cours de massage sportif ,
2) Cours de massage thérapeutique ,
3) Cours de libération myofasciale dynamique à la RSM International Academy.
Chaque cours repose sur le principe de la médecine sportive selon lequel le membre supérieur doit être évalué comme un système de mouvement fonctionnel unique plutôt que comme des segments anatomiques isolés.
En définitive, les douleurs à l'avant-bras, les symptômes neurologiques et les dysfonctionnements de l'épaule peuvent sembler sans lien apparent ; pourtant, considérés dans le cadre de la chaîne cinétique, ils s'inscrivent dans un continuum. Cette approche globale offre la méthode la plus précise, reproductible et cliniquement valide en médecine du sport.
- Hironori Ikeda, MSc Sports Medicine
Manual Therapy & Neuro-Myofascial Release Specialist
References
1) Ludewig PM, Reynolds JF. The Association of Shoulder Dysfunction with Upper Extremity Nerve Entrapment Syndromes: A Kinematic Perspective. Journal of Orthopaedic & Sports Physical Therapy.
2) Werner SL, Fleisig GS, Dillman CJ, Andrews JR. Biomechanics of the Elbow and Forearm During Sports Activities. Clinical Sports Medicine.
Conflit du coussinet adipeux rotulien et restauration de la chaîne cinétique de glissement : approche clinique de la douleur antérieure chronique du genou
En pratique clinique, les douleurs antérieures du genou résultent rarement d’une cause unique. Lorsque les interventions ciblées sur le tendon rotulien ou le tendon quadricipital apportent peu d’amélioration, la source réelle se situe souvent derrière la rotule, au niveau du coussinet adipeux infrapatellaire (coussinet de Hoffa).
Ce coussinet adipeux joue un rôle d’amortisseur pour le genou, mais lorsqu’il est comprimé de manière répétée entre le pôle inférieur de la rotule et la face antérieure du tibia, il peut développer une fibrose et des adhérences, conduisant à une pathologie appelée conflit du coussinet adipeux rotulien. Les cas chroniques ou post-lésion méniscale présentent fréquemment ce tableau, associé à une perte du glissement rotulien supérieur-inférieur et à une douleur profonde à la face antérieure du genou.
Mon évaluation clinique initiale est simple mais très révélatrice. En stabilisant le bord inférieur de la rotule avec le pouce et le bord supérieur avec l’index, je mobilise doucement la rotule dans toutes les directions — mouvements supérieurs, inférieurs et circulaires — afin d’évaluer l’élasticité des tissus et la résistance due à la fibrose.
Lorsqu’un frottement granuleux ou un inconfort marqué est perçu, j’applique une micromobilisation combinée à un massage transversal profond, tout en maintenant une légère flexion du genou (15–20°). L’objectif est de guider le coussinet adipeux vers l’arrière lors de la flexion et de permettre un glissement antérieur fluide lors de l’extension. À mesure que les tissus s’assouplissent, le mouvement de la rotule devient plus fluide et le patient rapporte souvent une nette diminution de la sensation de pression profonde derrière le genou.
Un élément essentiel consiste à corriger la tension de traction latérale qui entretient ce problème. Dans la majorité des cas de douleur rotulienne chronique, une tension excessive au sein du tenseur du fascia lata (TFL), de la bandelette ilio-tibiale (BIT) et du vaste latéral forme une chaîne cinétique latérale dominante qui entraîne une traction latérale de la rotule.
Pour y remédier, je commence par un relâchement longitudinal du fascia le long de l’interface entre le droit fémoral et le vaste intermédiaire, suivi d’un relâchement transversal des fibres au tiers distal. Ensuite, je restaure la mobilité de la bourse suprapatellaire par la technique ASTR (relâchement actif des tissus mous). Une fois ces couches retrouvant leur glissement, le suivi rotulien s’améliore et la chaîne cinétique de glissement se réorganise naturellement.
À ce stade, je vérifie également la fonction du muscle poplité, qui participe au mécanisme de verrouillage du genou. En activant doucement ce muscle en légère flexion, nous pouvons rétablir la stabilité rotationnelle en fin d’amplitude et recentrer l’alignement rotulien. La correction du déplacement latéral réduit non seulement la douleur, mais restaure également l’équilibre structurel de l’articulation fémoro-patellaire.
Dans de nombreux cas cliniques que j’ai traités, après environ quatre à cinq séances (soit environ deux semaines), les patients présentent une amélioration significative : la douleur lors de la montée des escaliers diminue de 6 à 2 sur l’échelle NPRS, et le mouvement de flexion-extension devient fluide.
Il ne s’agit pas d’un simple relâchement musculaire, mais de la reconstruction de la chaîne cinétique de glissement entre le quadriceps, la rotule, le coussinet adipeux et la membrane synoviale — un système dynamique intégré qui régule le suivi fémoro-patellaire et la biomécanique profonde du genou. Le coussinet adipeux infrapatellaire n’est pas un simple amortisseur ; c’est un régulateur biomécanique des mouvements antérieurs du genou. La prise en compte de son rôle modifie fondamentalement notre approche du traitement des douleurs chroniques antérieures du genou.
À l’Académie internationale RSM, le cours de massage des tissus profonds ainsi que le programme de massage thérapeutique enseignent systématiquement cette compréhension biomécanique du coussinet adipeux rotulien à travers une combinaison d’évaluation structurelle, de mobilisation et de relâchement fascial.
Les étudiants n’apprennent pas seulement des techniques par cœur ; ils développent la capacité à déterminer quelle couche mobiliser, dans quel ordre et dans quelle direction. Ce raisonnement logique, fondé sur des preuves, constitue l’essence même de la thérapie manuelle issue de la médecine sportive que RSM promeut à l’échelle mondiale.
- Hironori Ikeda, MSc Sports Medicine
Manual Therapy & Neuro-Myofascial Release Specialist
References
1)Dye, S.F. (2005). The pathophysiology of patellofemoral pain: A tissue homeostasis perspective. Clinical Orthopaedics and Related Research, 436, 100–110.
2)Stecco, C., Gagey, O., Macchi, V., Porzionato, A., & De Caro, R. (2014). The infrapatellar fat pad and its role in knee biomechanics and pain. Journal of Anatomy, 224(2), 147–155.
Neurophysiologie des manipulations HVLA et LVLA – Mécanismes et approche progressive
Dans le cadre du cours de massage orthopédique pour la mobilité de la colonne vertébrale et la respiration à l’Académie internationale RSM,
les manipulations articulaires HVLA (haute vélocité, faible amplitude) et LVLA (basse vélocité, faible amplitude) sont enseignées pour réduire la douleur, améliorer la posture, favoriser la récupération fonctionnelle et optimiser la performance sportive, avec un accent particulier sur la sécurité et la rééducation neuromusculaire.
Pour optimiser la mobilité articulaire, le thérapeute évalue d’abord les désalignements causés par la tension musculaire, les points gâchettes et les restrictions fasciales, tout en palpant pendant le massage et en observant la chaîne cinétique via des étirements guidés afin d’identifier les dysfonctionnements du mouvement.
La technique HVLA n’est jamais réalisée de manière brutale. Le traitement commence par un relâchement myofascial superficiel et un relâchement actif des tissus mous, suivis d’un relâchement profond des tissus mous autour de l’articulation pour diminuer la tension. Ensuite, la mobilisation articulaire LVLA restaure la mobilité physiologique et favorise la centralisation articulaire.
Cette séquence stimule les mécanorécepteurs capsulaires (types I et II), améliorant la glisse neuronale, la proprioception articulaire et la coordination. La technique LVLA facilite spécifiquement le contrôle postural et la réintégration sensorielle. La méthode RSM suit le principe « Relâchement → LVLA → HVLA minimale ».
- Hironori Ikeda, MSc en médecine du sport
Spécialiste en thérapie manuelle et libération neuro-myofasciale
RSM International Academy
Références
1) Bialosky JE et al. (2009). Manual Therapy, 14(5), 531–538. [PubMed ID 19539559]
2) Pickar JG. (2002). Spine Journal, 2(5), 357–371. [PubMed ID 14589477]
Reed WR et al. (2020). Clinical Biomechanics, 73, 86–92. [PubMed ID 31958668]
3) Sterling M, Jull G. (2001). Manual Therapy, 6(3), 139–148. [PubMed ID 11414774]
Application clinique des techniques HVLA et LVLA – Sécurité et preuves scientifiques
À l’Académie Internationale RSM, la sécurité et la spécificité du patient sont prioritaires dans le choix entre HVLA et LVLA.
Chez les clients âgés ou présentant un IMC élevé avec des éperons osseux, la technique HVLA peut provoquer le détachement de micro-fragments osseux et irriter les nerfs. C’est pourquoi RSM applique un protocole centré sur le relâchement myofascial, le massage des tissus profonds et une mobilisation principalement LVLA.
La HVLA n’est jamais pratiquée sur la colonne cervicale. L’alignement est corrigé par des méthodes de massage des tissus profonds, un relâchement myofascial et une traction LVLA assistée par serviette pour une rééducation sécurisée du mouvement.
Lors de séances de manipulation articulaire coorganisées avec la Faculté de Médecine de l’Université de Chiang Mai, des professeurs ont partagé des exemples cliniques :
« Lorsque la HVLA est appliquée sur des segments ostéophytiques, de petits fragments osseux peuvent migrer et comprimer les nerfs — difficiles à détecter par IRM et très difficiles à retirer chirurgicalement. »
Sur la base de ces observations cliniques, RSM suit strictement le protocole progressif « Libération → LVLA → HVLA minimale ».
Cette approche induit naturellement un soulagement de la douleur, une récupération de l’amplitude articulaire et une rééducation neuromusculaire,
améliorant la rééducation post-opératoire et la performance sportive avec un minimum de courbatures après la séance et des résultats durables.
- Hironori Ikeda, MSc Médecine du Sport
Spécialiste en thérapie manuelle et libération neuro-myofasciale
Références
1) Puentedura EJ, Louw A. (2012). Physical Therapy, 92(7): 1097–1110. [PubMed ID 22654195]
2) Gorrell LM, Beffa R, Christensen MG. (2019). J Manipulative Physiol Ther, 42(1): 25–33. [PubMed ID 30509569]
3) Bialosky JE et al. (2018). J Orthop Sports Phys Ther, 48(9): 656–664. [PubMed ID 30126184]
Synchronisation des axes corporels et du centre de gravité par l'entraînement sur ballon d'équilibre
L'essence de l'entraînement de performance basé sur la médecine du sport réside dans la maîtrise de la synchronisation entre le centre de gravité du corps (COG) et l'axe central des surfaces instables, telles que les ballons d'équilibre ou les BOSU. Ce processus définit un véritable alignement postural : en alignant la chaîne cinétique avec le centre fluctuant du ballon, les pratiquants établissent leur stabilité par le mouvement, et non par l'immobilité. Il s'agit d'un processus de calibration neuromusculaire, où chaque groupe musculaire apprend sa contribution précise à l'équilibre global du corps.
Dans le cadre de l'évaluation posturale dynamique de l'Académie internationale RSM, ce processus de synchronisation rééduque la chaîne cinétique à travers des transitions de mouvement — du statique au dynamique et inversement. En affinant la sensibilité proprioceptive et la répartition des tensions fasciales, les pratiquants développent une conscience accrue de l'alignement de leur axe corporel. Cela améliore le contrôle des actions spécifiques au sport, réduit les schémas compensatoires et optimise l'efficacité motrice.
En milieu clinique comme sportif, cette synchronisation est essentielle non seulement pour la correction posturale, mais aussi pour la gestion de la douleur et la rééducation. Une fois la chaîne cinétique intégrée fonctionnellement, l'athlète atteint à la fois une efficacité mécanique et une fluidité du mouvement — caractéristiques d'une pratique de médecine sportive de haut niveau.
- Hironori Ikeda, MSc Médecine du sport
Spécialiste en neurodynamique et biomécanique sportive
Références :
Willardson, J.M. (2007). Core stability training: applications to sports conditioning programs. Journal of Strength and Conditioning Research, 21(3), 979–985.
Panjabi, M.M. (1992). The stabilizing system of the spine. Part I: Function, dysfunction, adaptation, and enhancement. Journal of Spinal Disorders, 5(4), 383–389.