RSM-Blog: Manuelle Therapietechniken
Fortgeschrittene orthopädische Massagetechniken in der modernen Therapie
Klinische Präzision in der Körperarbeit
In meiner langjährigen klinischen Praxis habe ich häufig beobachtet, wie Therapeuten Symptome statt systemischer Zusammenhänge behandeln. Sie massieren die schmerzende Stelle. Schmerz ist jedoch selten ein lokal begrenztes Phänomen; er ist das letzte Glied in einer Kette biomechanischer Fehlfunktionen. Diese Unterscheidung prägt unseren Lehrplan. Wir lehren Studierende nicht nur, Gewebe zu massieren, sondern sie zu klinischen Forschern auszubilden.
Definition der orthopädischen Massage in der Praxis
Orthopädische Massage ist keine einzelne Behandlungsmethode, sondern ein umfassendes System zur Beurteilung und Behandlung. Sie konzentriert sich auf die Korrektur von Weichteilerkrankungen und strukturellen Funktionsstörungen, die die Beweglichkeit einschränken. Anders als bei einem herkömmlichen Wellness-Besuch, dessen Ziel die Entspannung ist, verfolgt dieser Ansatz einen multidisziplinären Ansatz. Er integriert Anatomie und Biomechanik, um das Gleichgewicht wiederherzustellen.
Wenn ein Klient mit Beschwerden kommt, ist die Massage zweitrangig gegenüber der Untersuchung. Ist beispielsweise der mittlere Gesäßmuskel gehemmt, kompensiert der Musculus tensor fasciae latae (TFL) dies häufig und verursacht Schmerzen an der Außenseite des Knies. Ein Therapeut, der lediglich das Knie massiert, wird hier nicht erfolgreich sein. Die Therapie muss sowohl die gehemmte Gesäßmuskulatur als auch den hypertonen TFL gezielt angehen, um das Problem dauerhaft zu lösen.
Diese klinische Präzision unterscheidet einen Anbieter von Entspannungstechniken von einem hochqualifizierten Massagetherapeuten . Wir konzentrieren uns auf die Wiederherstellung der Beweglichkeit. Durch die Manipulation der Strukturen, die das Skelett umgeben, können wir chronische Verspannungen lösen, die zu Beschwerden führen.
Kernmassagetechniken zur Regeneration
Um diese strukturellen Veränderungen zu erreichen, setzen wir gezielte manuelle Interventionen ein. Diese Massagetechniken zielen auf spezifische physiologische Ebenen ab, von der Lösung von Verklebungen bis hin zur Wiederherstellung des neuromuskulären Tonus.
Wir nutzen folgende Ansätze:
- Tiefengewebsmassage: Bei einer echten Tiefengewebsmassage dringt man durch die oberflächliche Faszie, um die darunterliegende Muskulatur zu erreichen. Wir lehren unsere Schüler, diese Schichten sanft zu durchdringen und die Struktur zu aktivieren, ohne sie zu überdehnen.
- Gewebemobilisierung: Hierbei werden durch Ausheben und Scherkräfte verklebte Gewebeschichten getrennt. Eine effektive Gewebemobilisierung stellt die Gleitfähigkeit der einzelnen Muskeln gegeneinander wieder her.
- Muskelenergietechniken (MET): Die aktive Kontraktion gegen Widerstand zur Verlängerung verkürzter Gewebe ohne aggressive Dehnung.
Mithilfe dieser Instrumente kann der Therapeut Gewebe umformen. Dies ist besonders relevant für Sportverletzungen, die von Orthopäden diagnostiziert werden, wie beispielsweise Sehnenentzündungen. Wir verändern die Struktur der Sehne gezielt, um die Heilung zu fördern.
Wiederherstellung der Mobilität durch gemeinsames Handeln
Die alleinige Behandlung des Weichgewebes reicht manchmal nicht aus. Die Beziehung zwischen der kontraktilen Einheit und dem Gelenk ist symbiotisch. Daher muss die orthopädische Massage die Gelenkmechanik berücksichtigen.
Bei RSM legen wir Wert auf Gelenkmobilisation . Dabei handelt es sich nicht um chiropraktische Justierungen, sondern um die sanfte Bewegung der Gelenkflächen. Beispielsweise geht eine Schultersteife mit einer Einschränkung der Gelenkkapsel einher. Die Behandlung der Rotatorenmanschette ist zwar hilfreich, behebt aber nicht die Kapseleinschränkung. Durch die Integration sanfter Gelenkmobilisationsübungen schaffen wir die Voraussetzungen für die Normalisierung der Gelenkmechanik.
Diese Integration kennzeichnet die fortschrittliche Therapie, die wir anwenden. Sie signalisiert dem Nervensystem, dass der Bewegungsbereich sicher ist, wodurch das Gehirn die Schutzmechanismen reduzieren kann.
Fallstudien: Behandlung des unteren Rückens
Schmerzen im unteren Rückenbereich sind wohl die häufigste Beschwerde, mit der wir konfrontiert werden. In vielen Fällen wird der Quadratus lumborum (QL) dafür verantwortlich gemacht. Die Behandlung des QL behandelt jedoch oft nur das Opfer, nicht die Ursache.
Der Quadratus lumborum (QL) verspannt sich häufig aufgrund einer Schwäche des Musculus gluteus medius. Kann der Gesäßmuskel das Becken nicht stabilisieren, wird der QL übermäßig beansprucht. Druck mit dem Ellbogen auf den QL bringt nur vorübergehende Linderung. Die Behandlung muss die Entspannung des QL und unmittelbar darauf die Aktivierung der Gesäßmuskulatur umfassen.
Eine weitere Ursache ist der Musculus psoas major. Ein verspannter Psoas zieht die Wirbelsäule in eine Hyperlordose und komprimiert die Lendenwirbelsäule. Die Therapie beinhaltet hier eine tiefe Bauchmassage. Die Linderung tritt oft sofort ein, da sich die Lendenwirbelsäulenkrümmung wieder normalisiert.
Der RSM-Ansatz zur Behandlung
An der RSM schulen wir Studierende darin, den Körper als Tensegrity-Struktur zu betrachten. Versagt eine Strebe, verschiebt sich das Netzwerk. Orthopädische Massage ist die Wissenschaft, diese primäre Schwachstelle zu identifizieren.
Unser Ansatz schließt die Lücke zwischen manueller Therapie und Rehabilitation. Wir empfehlen häufig Korrekturübungen , um die manuelle Therapie zu unterstützen und sicherzustellen, dass Patienten nicht vom Therapeuten abhängig werden. Ob Sportler oder Patienten nach einer Operation – das Ziel ist die Selbstständigkeit.
Muskuloskelettale Probleme entwickeln sich je nach Körpernutzung. Daher muss der Behandlungsplan entsprechend angepasst werden. Viele orthopädische Massagetherapeuten konzentrieren sich auf die Symptome; wir hingegen konzentrieren uns auf die Lösung. Durch die Beherrschung dieser orthopädischen Techniken positionieren sich unsere Therapeuten als unverzichtbare Gesundheitsdienstleister. Diesen Standard halten wir bei RSM ein.
Die Wissenschaft der Verbesserung der Beweglichkeit durch myofasziale Entspannung
An der RSM International Academy begegnen wir häufig Schülern und Klienten, die Flexibilität mit Beweglichkeit verwechseln. Sie nehmen an, dass die Unfähigkeit, die Zehen zu berühren, auf verkürzte Oberschenkelmuskeln hindeutet und dehnen sich deshalb übermäßig. Die Steifheit bleibt jedoch oft bestehen. Diese Stagnation rührt meist von einem Missverständnis der Körperarchitektur her. Die Einschränkung liegt selten in mangelnder Muskellänge, sondern häufig in einem Verlust der Gleitfähigkeit des Bindegewebes .
Mein Ansatz, der auf meinem Master-Abschluss in Sportmedizin basiert, konzentriert sich auf die Ursachenketten, die die Bewegungsfähigkeit einschränken. Wahre Beweglichkeit erfordert das unabhängige Gleiten von Muskeln, Nerven und Blutgefäßen. Sind diese Strukturen durch Traumata oder Überbeanspruchung verklebt, ist herkömmliches Dehnen wirkungslos. Stattdessen müssen wir die Beweglichkeit verbessern, indem wir die Bindegewebsstrukturen direkt durch myofasziale Entspannung behandeln.
Myofasziale Entspannungsmechanismen verstehen
Um zu verstehen, warum Beweglichkeit verloren geht, müssen wir uns das Fasziengewebe ansehen. Die Faszie ist eine durchgehende, dreidimensionale Matrix, die jeden Muskel und jedes Organ mit Hyaluronsäure schmiert. Unter normalen Bedingungen gleiten die Schichten mühelos. Mechanische Belastung wandelt diese Schmiere jedoch in eine klebstoffartige Substanz um – ein Prozess, der als Verdichtung bezeichnet wird.
Diese Verklebungen bilden eine mechanische Barriere. Versucht der Patient, sich zu bewegen, können die inneren Strukturen nicht gleiten. Das Gehirn nimmt diesen Widerstand wahr und hemmt die Muskelaktivierung. Die myofasziale Entspannung wirkt durch die Anwendung einer anhaltenden Scherkraft auf diese verhärteten Bereiche. Die Reibung reduziert die Viskosität der Hyaluronsäure und stellt so die Gleitfähigkeit des Weichgewebes wieder her. Sobald sich die Schichten lösen, verbessert sich die Beweglichkeit sofort.
Behandlung chronischer Muskelverspannungen
Es ist entscheidend, zwischen neurologischen Verspannungen und mechanischen Einschränkungen zu unterscheiden. In unserer Klinik sehen wir viele Patienten mit chronischen Schulterverspannungen, die durch herkömmliche Massagen keine dauerhafte Linderung erfahren. Sie behandeln das Symptom – die Verspannung –, ohne die zugrunde liegende Faszie zu berücksichtigen.
Muskelverspannungen sind oft eine Schutzreaktion. Wenn die Faszienhülle versteift ist, wirkt sie wie ein zwei Nummern zu enges Hemd. Die darin liegenden Muskelfasern werden komprimiert, was zu einer Ischämie (Blutunterversorgung) führt. Dieser Sauerstoffmangel bewirkt eine weitere Muskelkontraktion und erzeugt so einen Schmerzkreislauf . Eine herkömmliche Massage drückt den Muskel gegen den Knochen, wodurch die Faszienhülle nicht gedehnt wird. Im Gegensatz dazu dehnt die manuelle Therapie , die auf strukturelle Integration abzielt, die Faszien. Durch diese Dehnung wird die mechanische Kompression aufgehoben und die Schmerzsignale klingen ab.
Die Rolle der Triggerpunkte
Die Beweglichkeit wird auch durch Triggerpunkte – spezifische physiologische Läsionen in der Skelettmuskulatur – beeinträchtigt. Ein Triggerpunkt entsteht, wenn eine Stoffwechselkrise Aktin- und Myosinfilamente in einer Dauerkontraktion fixiert. Dadurch wird die lokale Sauerstoffversorgung unterbrochen, wodurch ein saures Milieu entsteht, das die Schmerzrezeptoren sensibilisiert.
Ein Triggerpunkt in der Hüfte kann beispielsweise Ischiasbeschwerden vortäuschen. In unseren Therapieausbildungen lehren wir die Studierenden, diese Punkte mithilfe von ischämischer Kompression zu behandeln. Durch die kurzzeitige Blockierung und anschließende Freigabe des Blutflusses wird das Gewebe mit Sauerstoff versorgt und die Stoffwechselkrise beendet. Dies stellt die Dehnfähigkeit des Muskels wieder her und verbessert somit die Beweglichkeit durch myofasziale Entspannung .
Selbstmassage der Faszien vs. manuelle Therapie
Die Fitnessbranche hat die Selbstmassage der Faszien mit Schaumstoffrollen populär gemacht. Obwohl das Rollen der Faszien zum Aufwärmen oder zur Regulierung des Nerventonus hilfreich ist, hat es seine Grenzen. Eine Schaumstoffrolle übt einen flächigen Druck aus; sie kann nicht zwischen Nervenkompressionen und Faszienverklebungen unterscheiden.
Mechanische Einschränkungen erfordern oft einen spezifischen Vektor – eine Zugrichtung –, um gelöst zu werden. Ein erfahrener Therapeut setzt seine Hände ein, um sich am Körper zu haken und eine präzise Scherkraft auszuüben. Darüber hinaus erfordert das Rollen eine aktive Muskelkontraktion zur Stabilisierung des Körpers, während die manuelle Therapie es dem Patienten ermöglicht, passiv zu bleiben. Diese Passivität erlaubt dem Therapeuten den Zugang zu tieferen myofaszialen Schichten, die bei angespannten Muskeln nicht erreichbar sind.
Wiederherstellung der Funktionsfähigkeit
Das oberste Ziel jeder Therapie bei RSM ist nicht nur die vorübergehende Schmerzlinderung , sondern die Wiederherstellung der Funktionsfähigkeit. Schmerz ist lediglich das Signal; die Funktionsstörung ist das eigentliche Problem.
Nehmen wir einen Läufer mit Rückenschmerzen . Die Ursache sind häufig verklebte Hüftbeuger, die die Hüftstreckung behindern. Dadurch wird die Lendenwirbelsäule übermäßig gestreckt, um dies auszugleichen. Eine Behandlung des Rückens allein bietet nur vorübergehende Linderung . Die Lösung besteht in einer gezielten Faszienlösung des Psoas-Muskels. Indem wir die Hüfte mobilisieren, schonen wir die Wirbelsäule.
Bei RSM lehren wir Entspannungstechniken , die die thixotrope Natur der Faszien respektieren. Wir üben keinen Druck auf das Gewebe aus; wir gehen sanft vor und warten, bis der Körper nachgibt. Dieser Ansatz gewährleistet, dass wir den Patienten nicht nur entspannen, sondern seine Biomechanik dauerhaft verbessern. Durch die gezielte Anwendung der myofaszialen Entspannung ebnen wir den Weg zu einem beweglichen, funktionalen und schmerzfreien Leben.
Beckenrotationsmuster und deren Auswirkungen auf den Piriformis-Muskel und den Ischiasnerv bei rechtsdominanten Athleten
Sportler, die ihre rechte Körperseite stark beanspruchen, wie etwa Rechtshänder im Golf, Tennis und bei Rotationssportarten, entwickeln häufig ein charakteristisches Muster muskulärer Verspannungen im Bereich des Beckens und der hinteren Hüfte. Diese Anpassungen sind kein Zufall, sondern resultieren aus wiederholten Bewegungsabläufen, die asymmetrische Belastungen auf die tiefen Hüftrotatoren, den Musculus piriformis sowie die darunter verlaufenden oder durch ihn hindurchziehenden Nervenstrukturen ausüben. Bei vielen rechtsdominanten Sportlern neigt das Becken während der Schwung- oder Schlagphase dazu, sich nach links zu drehen, wodurch die Belastung der rechten hinteren Muskelkette steigt, während die linke Seite als Stabilitätsanker und zur Richtungssteuerung dient.
Aus muskulärer Sicht kommt es häufig zu einer Überaktivität des rechten Musculus piriformis und des lateralen Anteils der rechten Hamstrings, da diese die schnelle Linksrotation des Beckens abbremsen müssen. Langfristig kann diese Belastung zu Steifheit oder lokaler Druckempfindlichkeit im tiefen Gesäßbereich führen. Auf der gegenüberliegenden Seite zeigt die linke Hüfte oft eine erhöhte Spannung im Tensor fasciae latae, im Gluteus medius und minimus, in der Adduktorengruppe sowie in den medialen Hamstrings. Diese Muskeln stabilisieren die Rotation und akkumulieren häufig Spannungen, da sie die Rotationsachse des Beckens kontrollieren.
Dieses Muster ist klinisch bedeutsam, da etwa zehn bis siebzehn Prozent der Allgemeinbevölkerung anatomische Variationen in der Beziehung zwischen Musculus piriformis und Ischiasnerv aufweisen. Bei einigen Personen verläuft ein Teil des Ischiasnervs oberhalb, unterhalb oder sogar durch den Musculus piriformis. In Kombination mit Rotationssportarten steigt bei Sportlern ab dem mittleren Lebensalter die Wahrscheinlichkeit von Kompressionen oder Reizungen. Verminderte Muskelelastizität, leichte Fibrosen der tiefen Hüftrotatoren sowie eine eingeschränkte Nervengleitfähigkeit tragen zu Symptomen wie Gesäßschmerzen, Beschwerden an der Oberschenkelrückseite oder Druckempfindlichkeit im Sitzbeinbereich bei.
Die Untersuchung sollte systematisch erfolgen. Die FAIR-Position – Hüftflexion, Adduktion und Innenrotation – gilt weiterhin als eine der effektivsten Methoden, den Musculus piriformis zu aktivieren und Reizungsmuster zu erkennen. Dabei ist es wichtig, die Hüfte in einem Winkel von etwa 60 Grad zu halten, da dieser Winkel die tiefen Außenrotatoren maximal belastet. Die Schmerzlokalisation des Sportlers liefert wertvolle diagnostische Hinweise: Tiefe Schmerzen in der Nähe des Sitzbeins oder der lateralen Oberschenkelmuskulatur können auf eine Beteiligung des Nervus cluneus inferior hinweisen. Beschwerden im medialen Oberschenkelbereich oder Symptome näher an der Innenseite des Oberschenkels deuten häufiger auf eine Spannung des Nervus cutaneus femoris posterior hin. Meldet der Sportler isolierten tiefen Gesäßdruck, liegt wahrscheinlich eine reine Piriformis-Verspannung vor.
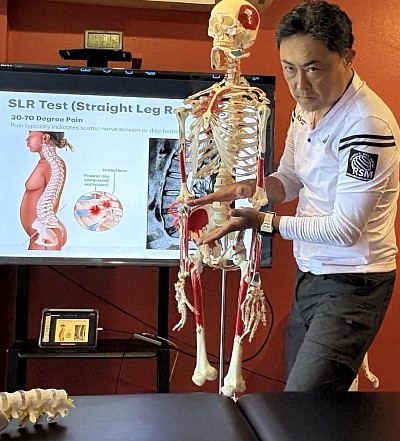
Im nächsten Schritt wird die Nervenmobilität beurteilt. Die Streckung des Knies aus der Testposition erhöht die Spannung entlang des Nervus tibialis und des tiefen Nervus fibularis. Bewegungseinschränkungen in diesem Bereich können Symptome in der Wade oder sogar in der Nähe des Musculus peroneus longus hervorrufen und deuten somit eher auf eine verminderte Nervengleitfähigkeit als auf eine muskuläre Schmerzursache hin. Die Übung „Gerades Beinheben“ und deren Variationen helfen zu differenzieren, ob die Beschwerden vom Nerv oder vom umliegenden Weichgewebe ausgehen.
Verbessern sich die Symptome durch myofasziale Entspannung, Triggerpunkttherapie oder neurale Gleittechniken, liegt meist eine funktionelle Ursache vor. Anhaltende Beschwerden trotz adäquater manueller Therapie können jedoch auf eine zugrunde liegende strukturelle Ursache hinweisen, wie etwa eine anatomische Variante des Ischiasnervs oder eine echte tiefe Gesäßmuskelkompression. In solchen Fällen ist eine Überweisung an einen Facharzt angezeigt. Ultraschallgesteuerte Injektionen – unter Bildgebung und nicht blind durchgeführt – gelten heute als klinischer Standard, wenn konservative Maßnahmen nicht ausreichen. Sie bieten sowohl diagnostische Klarheit als auch therapeutischen Nutzen, ohne die Risiken ungesteuerter Injektionen in die tiefe Hüftmuskulatur.
Dieser integrative Ansatz, der Bewegungsanalyse, Weichteilbeurteilung und neuronale Untersuchung kombiniert, bietet einen verlässlichen Rahmen zum Verständnis und zur Behandlung von Schmerzen im hinteren Hüftbereich bei rechtsdominanten Rotationssportlern. Er berücksichtigt sowohl die Komplexität der Beckenmechanik als auch individuelle Unterschiede, die die Symptome beeinflussen, und ermöglicht es Ärzten und Therapeuten, Sportler zu sichereren und effizienteren Bewegungsmustern zu führen.
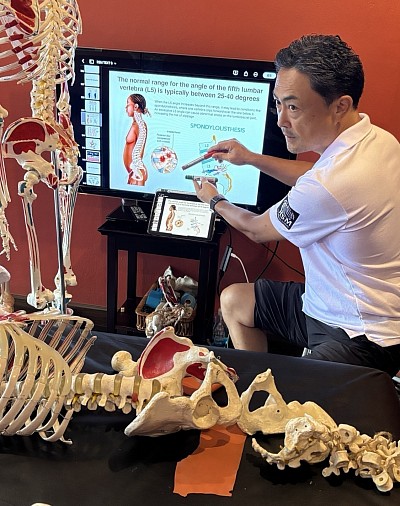
Sichere manuelle Therapiestrategien bei lumbaler Spondylolisthesis und Symptomen im Zusammenhang mit Überstreckung
Die lumbale Spondylolisthesis ist eine Erkrankung, bei der sich die Symptome häufig bei Streckung verstärken. Sportler und Trainer, die in jungen Jahren schwere Gewichte gehoben, Krafttraining unterrichtet oder die Lendenwirbelsäule wiederholt belastet haben, zeigen dieses Muster häufig. Viele von ihnen fühlten sich in ihren Zwanzigern und Dreißigern „stark“, obwohl bereits erste Anzeichen von Instabilität vorlagen. Wenn diese Personen Mitte fünfzig sind und an Gewicht zunehmen, wird das instabile Bewegungssegment symptomatisch und die Erkrankung entwickelt sich zu einer ausgeprägten Spondylolisthesis. Dies habe ich in den letzten drei bis vier Jahren immer wieder beobachtet, insbesondere bei ehemaligen Gewichthebertrainern, die keine Hebetechniken mehr ausführen oder unterrichten können und nun auf die Entwicklung manueller Therapiefähigkeiten angewiesen sind, um ihre Karriere fortzusetzen.
Bei der extensionssensitiven Spondylolisthesis führt das Vorwärtsgleiten des Wirbelkörpers zu erhöhten Scherkräften im betroffenen Segment, meist L4–L5 oder L5–S1. Bereits eine geringfügige Zunahme der Lordose kann brennende, ausstrahlende Beschwerden, ein Druckgefühl im Bereich des lumbosakralen Übergangs oder Reizungen hervorrufen, die bis in die Gesäßregion oder das Bein ausstrahlen. Diese Patienten kommen oft bereits in Schonhaltung, und selbst geringfügige Extensionsbewegungen lösen ihre Schmerzen aus.
Für diese Patientengruppe ist die richtige Lagerung der erste Behandlungsschritt. Ein Kissen unter dem Brustkorb verstärkt die Lordose und verschlimmert die Symptome nahezu immer. Ein Kissen unter dem Bauch bewirkt das Gegenteil: Es bringt die Lendenwirbelsäule in eine neutrale oder leicht gebeugte Position und reduziert die vorderen Scherkräfte im Bereich des verschobenen Segments. Werden beide Knie sanft zum Brustkorb gezogen und langsam Zug ausgeübt, erfahren viele Patienten sofortige Linderung – nicht durch Krafteinwirkung, sondern weil sich der Spinalkanal gerade so weit öffnet, dass die gereizte Nervenwurzel beruhigt wird.
Die manuelle Therapie muss die mechanische Instabilität berücksichtigen. Tiefengewebsdruck direkt über den Lendenwirbelgelenken oder auf den Musculus multifidus ist in diesem Stadium selten hilfreich und kann zu weiterer Muskelverspannung führen. Gezielte, selektive Behandlung ist effektiver. Triggerpunkttechniken können sicher auf symptomatische myofasziale Regionen um die Lendenwirbelsäule, den Gesäßkomplex und die laterale Hüfte angewendet werden, ohne das instabile Segment selbst zu belasten. Kontrollierter manueller Kontakt reduziert die periphere Spannung und schont gleichzeitig die tiefer liegenden Stabilisatoren, auf die der Patient weiterhin angewiesen ist.
Das Verständnis der Segmentebene ist entscheidend. Im klinischen Beispiel deuten die Verengung und das Vorwärtsgleiten am ehesten auf das Segment L4–L5 hin, wobei die individuelle Anatomie variieren kann. Unabhängig von der genauen Ebene bleibt das Prinzip gleich: Eine Flexionsbelastung lindert die Symptome, während eine Extension die Nervenreizung verstärkt und in frühen Stadien vermieden werden sollte.
In meiner klinischen Arbeit wird zunehmend deutlich, wie häufig ehemalige Trainer diesem Muster folgen. Viele von ihnen haben jahrzehntelang schwere Lasten gehoben, dann das Training reduziert, an Gewicht zugenommen und sind nun nicht mehr in der Lage, Gewichthebertechniken vorzuführen oder zu vermitteln. Sie wenden sich der Massage und der klinischen Körpertherapie zu, da dies ihren Lebensunterhalt sichert. Diese Therapeuten müssen nicht nur ihre eigene Wirbelsäule schützen, sondern auch die gleichen Risikofaktoren bei ihren Klienten erkennen. Spondylolisthesis ist unter ehemaligen Kraftsportlern nicht selten, und das Verständnis sicherer manueller Techniken ist für ihren Beruf unerlässlich.
Eine sorgfältige Kombination aus beugeorientierter Lagerung, symptomorientierter manueller Therapie und präziser Palpation bietet eine praktische und sichere Methode zur Behandlung dieser Erkrankung. Sobald sich die Symptome stabilisiert haben, kann mit einem schrittweisen Krafttraining und kontrolliertem Bewegungstraining begonnen werden. Die Priorität in der frühen Behandlungsphase liegt stets auf dem Schutz des instabilen Segments und der Vermeidung von Strategien, die die Streckbelastung erhöhen.
Dies ist keine theoretische Annahme, sondern ein Muster, das ich in meiner langjährigen Tätigkeit in der Sportmedizin immer wieder beobachtet habe. Athleten und Trainer, die in jungen Jahren eine Wirbelsäuleninstabilität entwickelten und später an Gewicht zunahmen, zeigen häufig die vorhersehbarsten, durch Überstreckung verschlimmerten Symptome. Ihr klinisches Bild, ihr Ansprechen auf manuelle Therapie und ihr Genesungsverlauf folgen derselben Logik. Mein Ziel ist es, ein Rahmenkonzept anzubieten, das Therapeuten mit ein bis zwei Jahren Berufserfahrung sicher anwenden können und das gleichzeitig die Erfahrungen erfahrener Therapeuten in der Praxis widerspiegelt.
Referenzen
1) Kalichman, L., & Hunter, D. (2008). Lumbale Spondylolisthesis: Eine systematische Literaturübersicht. Spine Journal.
2) Murtagh, R. (2008). Diagnose und konservative Behandlung der Spondylolisthesis. American Journal of Physical Medicine & Rehabilitation.
Sportmedizinischer Ansatz bei Schmerzen der oberen Extremitäten und Funktionsstörungen der Bewegungskette
Erkrankungen der oberen Extremitäten wie das Pronator-teres-Syndrom, das Karpaltunnelsyndrom und die Tendovaginitis de Quervain sind nicht isoliert zu betrachten. In der Sportmedizin entstehen diese Beschwerden durch Störungen entlang der gesamten Bewegungskette: Schulterrotation, Pronationsmechanik des Unterarms, Kontrolle der Handgelenksabweichung, Sehnengleitfähigkeit, Nervenspannung und Gelenkzentralisierung. Verliert auch nur ein Glied dieser Kette an Beweglichkeit oder Ausrichtung, kompensiert der Sportler, wodurch sich die Überlastung an der schwächsten Stelle des Systems manifestiert.
In der fortgeschrittenen Diagnostik fokussieren wir uns zunächst auf die essentielle Bewegungstrias: Glenohumeral-Innenrotation, Unterarmpronation sowie die Kopplung von Handgelenksflexion und Ulnardeviation. Diese Bewegungen müssen bei Wurfbewegungen, Tennisschlägen, Golfschwüngen und schnellen Armbewegungen synchronisiert ablaufen. Ist die Glenohumeral-Innenrotation eingeschränkt, wird der Unterarm, insbesondere der Musculus pronator teres, übermäßig beansprucht. Bei eingeschränkter Handgelenksbeweglichkeit – vor allem in Flexion und Ulnardeviation – erzeugt der Körper Kraft durch kompensatorische Unterarmpronation anstelle des Schulter-Rumpf-Systems. Langfristig führt dies zu Fibrose, veränderter Sehnengleitfähigkeit, Nervenspannung und Gelenkfehlstellungen, die sich schließlich als Schmerzen äußern.
Die Gelenkzentralisierung spielt eine entscheidende Rolle für Leistungsfähigkeit und Verletzungsprävention. Wenn das Glenohumeralgelenk, Ellenbogengelenk, Radiokarpalgelenk oder Daumensattelgelenk aus seiner idealen Position gerät, müssen die umliegenden Gewebe eine unnatürliche Belastung aufnehmen. Ohne Zentralisierung kann die Bewegungskette Energie nicht effizient übertragen, und der Körper reagiert mit kompensatorischen Rekrutierungsmustern. Diese Muster identifizieren wir routinemäßig an der RSM International Academy im Rahmen unserer Ausbildung in Sportmedizinischer Massage und Triggerpunkttherapie.
Bei der Tendovaginitis de Quervain verhindert der Verlust der Gleitfähigkeit im ersten dorsalen Kompartiment die reibungslose Bewegung des Musculus abductor pollicis longus (APL) und des Musculus extensor pollicis brevis (EPB) unter dem Retinaculum extensorum. Die Sehnenscheide verdickt sich, das Retinaculum verliert an Elastizität, und das Daumensattelgelenk verschiebt sich häufig leicht aus seiner zentrierten Position. Diese Fehlstellung erhöht die Reibung, verstärkt die mechanische Belastung und verursacht die typischen radialseitigen Handgelenkschmerzen, die häufig bei Masseuren, Pflegekräften und weiblichen Therapeuten zwischen 40 und 50 Jahren auftreten. In vielen Fällen liegt die Ursache nicht in einer Entzündung, sondern in einer gestörten myofaszialen und sehnenbedingten Gleitfähigkeit sowie einer beeinträchtigten Gelenkzentrierung.
Meine klinische Erfahrung zeigt, dass eine gezielte fünf- bis achtminütige Intervention – bestehend aus der Wiederherstellung der Retinakulumbeweglichkeit, Verbesserung der Sehnenscheidenelastizität, Lösung von Verklebungen des Musculus abductor pollicis longus (APL) und des Musculus extensor pollicis brevis (EPB) mittels Querfasertechniken sowie, falls indiziert, präziser hochfrequenter Mobilisierung mit geringer Amplitude am Daumensattelgelenk – die Schmerzen deutlich lindern kann. Diese schnelle Reaktion belegt die mechanische Ursache der Funktionsstörung und unterstreicht die Bedeutung der Wiederherstellung von Gleitfähigkeit und zentraler Positionierung.
Das Pronator-teres-Syndrom folgt einer ähnlichen Logik. Bei eingeschränkter Glenohumeral-Innenrotation oder übermäßiger Belastung des Unterarms durch Pronation zur Krafterzeugung wird der Musculus pronator teres chronisch überlastet. Zwischen seinen beiden Köpfen bildet sich Fibrose, und der Nervus medianus verliert seine Gleitfähigkeit. Die Nervenspannung steigt, die Unterarmmechanik verschlechtert sich, und die Handgelenksmuskulatur arbeitet übermäßig, um dies zu kompensieren. An der RSM International Academy erlernen Therapeuten den Pronator-teres-Provokationstest, der durch Widerstand gegen Pronation bei variierender Ellbogenbeugung eine Nervenkompression am Musculus pronator teres identifiziert. So lässt sich diese Kompression von einer distalen Kompression im Karpaltunnel unterscheiden, was eine präzise Behandlung anstelle einer allgemeinen Unterarmtherapie ermöglicht.
Eine präzise Beurteilung ist zentraler Bestandteil der RSM-Methodik. Der Finkelstein-Test gilt weiterhin als zuverlässigste Provokationsmethode bei Morbus de Quervain, während der Pronator-teres-Provokationstest eine proximale Kompression des Nervus medianus isoliert. Die Untersuchung beschränkt sich jedoch nicht auf die Schmerzstelle. Studierende werden darin geschult, die Glenohumeral-Innenrotation, den Skapularhythmus, die neurale Gleitbewegung im Plexus brachialis, die Kopplung von Handgelenksflexion und Ulnardeviation sowie die Ausrichtung des Daumensattelgelenks zu untersuchen. Nur durch die Verknüpfung dieser Elemente kann ein Therapeut die wahre Ursache identifizieren, anstatt oberflächliche Symptome zu behandeln.
Die Behandlung an der RSM International Academy integriert Triggerpunkttherapie, Sportmedizinische Massage, Gelenkmobilisation (HVLA/LVLA), myofasziale Entspannung und Nervenmobilisation zu einem ganzheitlichen System. Triggerpunkte im Musculus pronator teres, Musculus flexor carpi radialis, Musculus brachioradialis und der Daumenmuskulatur werden nicht isoliert, sondern in Kombination mit Gelenkkorrekturen und der Wiederherstellung der Nervenbeweglichkeit behandelt. Unser Ansatz betrachtet Schmerz als Folge einer gestörten Bewegungskette, nicht als primäres Ziel.
Athleten, denen es an zentraler Körperhaltung und korrekten Bewegungsmustern mangelt, überlasten mit der Zeit die Handgelenks- und Daumenstrukturen. Fehlt es dem Handgelenk an Beweglichkeit – insbesondere an Beugung oder Ulnardeviation –, kompensiert der Körper dies durch übermäßige Pronation bei Schlägen oder Schwüngen. Diese Kompensation belastet den Musculus pronator teres, verkürzt den Musculus abductor pollicis longus (APL) und den Musculus extensor pollicis brevis (EPB), erhöht die Belastung des Retinakulums und führt letztlich zu Nerven- und Sehnenproblemen. Die Korrektur dieser Bewegungsfehler stellt eine effiziente Lastverteilung wieder her und ermöglicht es Athleten, kraftvoll, schnell und über lange Zeit Höchstleistungen zu erbringen.
Die Ausbildung bei RSM zielt darauf ab, Therapeuten das große Ganze zu vermitteln. Durch die Kombination sportmedizinischer Prinzipien mit manueller Therapie bereiten unsere Programme Therapeuten darauf vor, die wahre Ursache von Funktionsstörungen zu erkennen, die korrekte Ausrichtung wiederherzustellen und alle Gewebe zu mobilisieren, um im Alltag relevante Ergebnisse zu erzielen.
Hinweis: Dieser Artikel dient ausschließlich Informationszwecken. Anhaltende Taubheitsgefühle, Schwäche oder nächtliche Schmerzen sollten von einem Arzt untersucht werden.
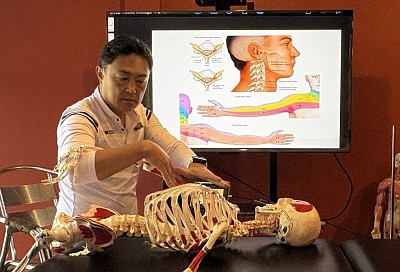
Sportmassage-Befundungstechniken: Klinische Präzision meistern
In der manuellen Therapie ist die technische Fertigkeit bei der Ausführung der Griffe nur die halbe Miete; die tatsächliche klinische Wirksamkeit beruht auf einer strukturierten Untersuchung, die auf Biomechanik, funktioneller Anatomie und dem Verhalten der Bewegungskette basiert. An der RSM International Academy lernen Therapeuten, dass die Präzision der Sportmassage durch eine orthopädische Untersuchung, die über ein einfaches Anamneseformular hinausgeht, deutlich gesteigert wird.
Obwohl die Forschung zum Einfluss manueller Therapie auf die Bewegungsmechanik noch im Aufbau ist, zeigen klinische Praxis und Bewegungsanalyse übereinstimmend, dass das Verständnis der Gelenkmechanik und der Gewebereaktion vor der Behandlung die Relevanz und Genauigkeit manueller Interventionen verbessert. Dieser evidenzbasierte Ansatz etabliert einen professionellen Standard, bei dem jede Sitzung gezielt und auf die spezifischen Leistungsanforderungen des Klienten abgestimmt ist.
Subjektive Bewertung: Das Interview
Die Beurteilung beginnt mit der Untersuchungsphase. Während Anfänger vielleicht einfach fragen: „Wo tut es weh?“, nutzt der fortgeschrittene Therapeut strukturierte Fragen, um den Verletzungsmechanismus zu verstehen. Handelt es sich um einen akuten, subakuten oder chronischen Zustand? Diese Klassifizierung bestimmt die Behandlungsintensität; beispielsweise ist tiefe Friktion in der akuten Entzündungsphase kontraindiziert. Um ein genaues Schmerzprofil zu erstellen, wenden Therapeuten das OPQRST-Schema an (Beginn, Auslöser, Qualität, Region, Stärke, Zeitpunkt).
An der RSM International Academy umfasst dieser Prozess auch die Identifizierung von Schmerzvermeidungshaltungen und Schonhaltungen sowie das Erkennen, wie Klienten unbewusst ihre Körperhaltung verändern, um Schmerzen zu entgehen. Dies hilft zu bestimmen, welche Bewegungen in der Bewegungskette Symptome auslösen und welche Gelenke übermäßig belastet werden. Durch die Integration dieser Beobachtungen wird das Gespräch mehr als eine Checkliste – es wird zu einer klinisch aussagekräftigen Analyse, die eine präzise und gezielte manuelle Therapie ermöglicht. Objektive und visuelle Analyse
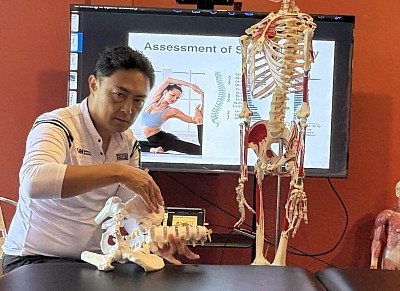
Nach der Anamnese erfolgt die objektive Beobachtung mithilfe der „Lotlinienmethode“. Die visuelle Analyse identifiziert Ungleichgewichte in der Bewegungskette, die zu Funktionsstörungen beitragen.
- Vorderansicht: Prüfen Sie auf Knievalgus oder Beinlängendifferenzen.
- Seitliche Ansicht : Entscheidend für die Beurteilung der Wirbelsäule. Achten Sie auf eine Vorwärtsneigung des Kopfes (FHP) oder eine anteriore Beckenkippung, da diese Aufschluss darüber gibt, ob die Hüftbeuger oder die hintere Oberschenkelmuskulatur gedehnt werden müssen.
- Ansicht von hinten : Beachten Sie die Position des Schulterblatts und die Ausrichtung der Achillessehne.
Funktionelle Beurteilung: Bewegungsumfang (ROM)
Die statische Körperhaltung liefert uns eine Art Karte, aber der Körper ist für Bewegung geschaffen. Die funktionelle Beurteilung testet die Integrität spezifischer Gewebe:
- Aktive Beweglichkeit (AROM) : Der Patient bewegt das Gelenk ohne fremde Hilfe. Schmerzen in diesem Bereich deuten auf Muskelverspannungen oder Gelenkprobleme hin.
- Passive Bewegungsübung (PROM) : Der Therapeut bewegt die entspannte Extremität. Ist die aktive Bewegungsübung schmerzhaft, die passive jedoch schmerzfrei, liegt die Ursache wahrscheinlich im Muskelgewebe (kontraktiles Gewebe). Ist auch die passive Bewegungsübung schmerzhaft, könnte die Ursache im Gelenk (Bänder/Gelenkkapsel) liegen.
- Widerstands-ROM (RROM ): Testen der isometrischen Kraft zur Identifizierung von Läsionen in der Muskel-Sehnen-Einheit.
Palpation und spezielle Tests
Während visuelle und funktionelle Tests Daten liefern, liegt die wahre Stärke des Massagetherapeuten in der Palpation. Klinische Palpation erfordert die Differenzierung von Gewebezuständen – die Unterscheidung zwischen Hypertonie (verspannter Muskulatur), Fibrose (Narbengewebe) und Ödem (Schwellung).
Um sich wirklich auf Sportmedizin zu spezialisieren, müssen Sie auch mit „Spezialtests“ vertraut sein. Diese provokativen Untersuchungen belasten bestimmte Strukturen, um Pathologien zu identifizieren. Beispiele hierfür sind:
- Der Empty Can Test : Bewertet die Supraspinatussehne auf Rotatorenmanschettenrisse.
- Der Thomas-Test : Er dient zur Unterscheidung von Spannungen zwischen dem Iliopsoas, dem Rectus femoris und dem TFL.
- Ober-Test: Erkennt Verspannungen im Tractus iliotibialis, was für Läufer mit Knieschmerzen entscheidend ist.
Die richtige Sportmassage verbessert Leistung und Regeneration
Moderne Techniken zur Sportmassage-Diagnostik ermöglichen Ihnen eine sichere Behandlung komplexer Probleme des Bewegungsapparates. Indem Sie die Diagnoseergebnisse direkt in Ihren Behandlungsplan einfließen lassen – beispielsweise die Lösung einer fibrotischen Verklebung des Tensor fasciae latae (TFL) zur Linderung von Schmerzen an der Knieaußenseite –, stellen Sie sicher, dass Ihre Therapie zielgerichtet und wirksam ist.
Für den Therapeuten bedeutet dieser Weg, sich von der Intuition zu lösen und einen systematischen, evidenzbasierten Ansatz zu verfolgen. Durch die Integration einer detaillierten Anamnese, funktioneller Bewegungsprüfungen und spezifischer orthopädischer Untersuchungen bieten Sie einen höheren Behandlungsstandard, der zu einer schnelleren Genesung und besseren Behandlungsergebnissen für Ihre Patienten führt.
- Hironori Ikeda, MSc Sportmedizin
Spezialist für manuelle Therapie und neuromyofasziale Entspannung
Referenz
1) HL Davis et al. (2020). Einfluss von Sportmassagen auf Leistung und Regeneration. PMC.
2) B Liza et al. (2023). Wirksamkeit der manuellen Massagetherapie bei Schmerzen, Bewegungsumfang und Schulterfunktion (pdf).
Der Unterschied zwischen Sportmassage und Tiefengewebsmassage
Für Menschen mit chronischen Schmerzen, eingeschränkter Beweglichkeit oder einem begrenzten Bewegungsumfang kann die Terminologie in Rehabilitation und Wellness schnell verwirrend sein. Sportmassage und Tiefengewebsmassage scheinen auf den ersten Blick ähnlich, da beide körperliche Beschwerden lindern sollen. Tatsächlich unterscheiden sich ihre Ziele und physiologischen Schwerpunkte jedoch deutlich. Die Tiefengewebsmassage behandelt Haltungsabweichungen, chronische Verspannungen und tiefer liegende Muskel- und Bindegewebsschichten – eine Arbeit, die die Bewegungsqualität und die langfristige strukturelle Ausrichtung verbessert. Sportmassage hingegen ist eng mit dem Leistungsmanagement im Sport , der Leistungsoptimierung und der Erhaltung optimaler Bewegungsabläufe bei aktiven Menschen verbunden.
An der RSM International Academy legen wir großen Wert darauf, zu verstehen, wann und warum welche Behandlungsmethode angewendet werden sollte. Tiefengewebstechniken zur Korrektur von Fehlstellungen und zur Lösung von Verklebungen sind nicht dasselbe wie Sportmassagen zur Unterstützung der Regeneration, zur Steuerung der Trainingsbelastung oder zur Erhaltung einer funktionellen Biomechanik. Ob Sie als Patient eine Behandlung suchen oder sich als Therapeut weiterbilden – die Kenntnis dieses Unterschieds führt zu einer präziseren Behandlung von Verletzungen und nachhaltigeren Verbesserungen der Bewegungsabläufe und der gesamten Körpermechanik.
Was ist Tiefengewebsmassage?
Die Tiefengewebsmassage ist ein strukturell-integrativer Ansatz und wird in der RSM-Methode auch zur Wiederherstellung der Gelenkzentrierung und zur Verbesserung der Ausrichtung der Bewegungskette eingesetzt. Obwohl sie oft fälschlicherweise für eine „sehr harte Massage“ gehalten wird, beruht die effektive Tiefengewebsmassage auf Präzision, der Behandlung myofaszialer Schichten und dem Verständnis, wie tiefer liegende Strukturen Haltung und Bewegung beeinflussen – nicht auf Kraft. Ziel ist es, chronische Verspannungen, Haltungsabweichungen und Fehlstellungen innerhalb der Bewegungskette durch die gezielte Behandlung der tieferen Muskel- und Bindegewebsschichten zu lösen und gleichzeitig die allgemeine Bewegungsqualität zu verbessern.
In unserem Kurs für Tiefengewebsmassage wendet der Therapeut langsame, gezielte Streichungen an, um von den oberflächlichen in die tieferen myofaszialen Schichten vorzudringen. Dabei konzentriert er sich auf die Gleitfähigkeit der Muskeln , die intermuskuläre Beweglichkeit und die Lösung von Verspannungsmustern, ohne dabei schützende Anspannungen hervorzurufen. Anhaltender Druck mit Knöcheln, Ellbogen und Unterarmen hilft, Verklebungen und Narbengewebe zu lösen. Gleichzeitig wird großer Wert auf die Positionierung des Therapeuten, die Richtung des ausgeübten Drucks und die erforderlichen Techniken gelegt, um tiefer liegende Strukturen zu erreichen. Im RSM-System löst die Tiefengewebsmassage nicht nur chronische Verspannungen – wie Nackensteife, Rückenschmerzen oder eine nach vorne geneigte Kopfhaltung –, sondern verbessert auch die Gelenkzentrierung und optimiert die Ausrichtung der Bewegungskette . Dies führt zu effizienteren und schmerzfreien Bewegungen.
Was ist Sportmassage?
Der RSM-Sportmassagekurs vermittelt eine zielgerichtete und dynamische Methode, die auf Biomechanik und sportbedingten Verletzungen basiert und für alle geeignet ist, die ihren Körper dauerhaft belasten. Dieser Ansatz legt Wert auf sportartspezifisches Konditionsmanagement und konzentriert sich auf den Erhalt der Gelenkbeweglichkeit , der Gewebeelastizität und der korrekten Ausrichtung der Bewegungskette während des gesamten Trainingszyklus. Die Techniken werden dem jeweiligen Zweck angepasst: Vorbereitende Maßnahmen aktivieren das neuromuskuläre System, nachbereitende Maßnahmen beseitigen Stoffwechselprodukte, und die Erhaltungsmaßnahmen sichern die Bewegungseffizienz und Leistungsfähigkeit.
Ein Schlüsselelement der RSM-Methode ist die Integration aktiver Komponenten wie Dehnung, Gelenkmobilisation und Muskelenergietechniken. Diese Techniken dienen der Verbesserung der Funktion der Bewegungskette , der Unterstützung der Gelenkmechanik, der Wiederherstellung der Gewebeelastizität und der Aufrechterhaltung der Leistungsfähigkeit des Körpers unter körperlicher Belastung. Ziel ist nicht nur Entspannung, sondern der Erhalt des Körpers als funktionsfähiges System, das zu dauerhafter Leistungsfähigkeit fähig ist.
Wesentliche Unterschiede in Absicht und Massagetechniken
Der Unterschied zwischen den beiden liegt in der Zielsetzung der Sitzung.
- Geschwindigkeit und Rhythmus : Tiefengewebsmassage ist langsam. Um in die tieferen Körperschichten vorzudringen, muss der Therapeut warten, bis sich das Gewebe entspannt. Sportmassagen hingegen variieren im Tempo und sind oft zügig, um die Durchblutung und die Reaktion des Nervensystems anzuregen.
- Der Fokus : Tiefengewebsmassage ist problemorientiert in Bezug auf chronische Schmerzen und die Körperstruktur. Sie fragt: „Wie beeinflusst Ihre Körperhaltung Ihre Schmerzen?“ Sportmassage ist ergebnisorientiert. Sie fragt: „Wie beeinflusst diese Muskelverspannung Ihren Laufstil oder Ihre Kniebeuge?“
- Passiv vs. Aktiv : Bei der Tiefengewebsmassage ist der Klient in der Regel passiv. Bei der Sportmassage ist der Klient oft aktiv und bewegt Gliedmaßen gegen Widerstand, um das Nervensystem zu aktivieren.
Was brauchen Sie: Sportmassage oder Tiefengewebsmassage?
Wenn Sie langfristige Haltungsprobleme beheben, chronische Rückenschmerzen durch langes Sitzen lindern oder altes Narbengewebe auflösen möchten, ist eine Tiefengewebsmassage die richtige Wahl. Sie löst die Verspannungen, die den Körper aus dem Gleichgewicht bringen.
Wenn Sie sich nach dem Training erholen, Ihre Flexibilität für eine bestimmte Sportart verbessern oder Verletzungen beim Training vorbeugen möchten, ist Sportmassage die beste Wahl. Sie konzentriert sich darauf, das Weichgewebe elastisch und reaktionsfähig zu halten.
Der RSM-Ansatz für angehende Massagetherapeuten
Letztendlich erfordert die effektivste Behandlung oft eine Kombination beider Ansätze. Ein an der RSM International Academy ausgebildeter Massagetherapeut lernt, diese Stile anhand klinischer Befunde zu integrieren. Wir vermitteln unseren Studenten, dass keine der beiden Methoden ohne ein tiefes Verständnis der funktionellen Anatomie und der klinischen Palpation effektiv angewendet werden kann. Indem wir die Lücke zwischen diesen Techniken mithilfe sportmedizinischer Prinzipien schließen, stellen wir sicher, dass jede Massage ein Schritt zu mehr Gesundheit, besserer Haltung und gesteigerter Leistungsfähigkeit ist.
- Hironori Ikeda, MSc Sportmedizin
Spezialist für manuelle Therapie und neuromyofasziale Entspannung
Referenzen
1) Dakić, M., Toskić, L., Ilić, V., Durić, S., Dopsaj, M. & Šimenko, V. (2023). Die Auswirkungen der Massagetherapie auf die sportliche Leistungsfähigkeit: Eine systematische Übersichtsarbeit. Sports (Basel). [PMC]
2) Jones, TA (2004). Rolfing oder Strukturelle Integration: Eine Übersicht der Evidenz. Journal of Bodywork & Movement Therapies. [PubMed]
Clunealneuralgie oder Piriformis-Syndrom? Wie lassen sich Schmerzen im Iliosakralgelenk, tiefes Gesäßmuskelsyndrom und Ischias unterscheiden?
In der klinischen Sportmedizin ist nicht jeder Gesäßschmerz auf Ischias zurückzuführen. Eine relativ häufig übersehene Ursache ist die Clunealneuralgie, insbesondere die Kompression des mittleren Gesäßnervs unterhalb oder durch das lange hintere Iliosakralband (LPSL). Dies führt oft zu einem oberflächlichen brennenden oder stechenden Gefühl im Bereich des hinteren Darmbeinkamms und des oberen Gesäßes, das einer Iliosakralgelenksdysfunktion oder einer lumbalen Radikulopathie ähnelt, jedoch keiner typischen dermatomalen Verteilung folgt.
Um die Clunealneuralgie vom Piriformis-Syndrom und dem tiefen Gesäßmuskelsyndrom abzugrenzen, differenziere ich zunächst zwischen oberflächlichen Hautschmerzen und tiefen neuromuskulären Schmerzen. Die Palpation entlang der Spina iliaca posterior superior (SIPS) und des Ligamentum scapulae laterale (LSFL) löst häufig Symptome einer Kompression des mittleren Clunealnervs aus. Im Gegensatz dazu ruft tiefer Druck auf die Incisura ischiadica major und entlang der kurzen Außenrotatoren ein tieferes Dehnungs- oder Ausstrahlungsmuster hervor, das mit einer Beteiligung des Ischiasnervs oder des Nervus cutaneus femoris posterior vereinbar ist. Der FABER-Test (Patrick-Test) hilft festzustellen, ob das Iliosakralgelenk selbst die primäre Schmerzursache ist oder ob die Symptome auf eine Reizung periartikulärer Bänder oder Nerven zurückzuführen sind.
Anatomisch verlaufen der obere Gesäßnerv und die zugehörigen Gefäße oberhalb des Musculus piriformis durch das Foramen suprapiriforme, während der Ischiasnerv, der untere Gesäßnerv und der hintere Oberschenkelhautnerv unterhalb durch das Foramen infrapiriforme verlaufen. Variationen im Verlauf des Ischiasnervs oder des hinteren Oberschenkelhautnervs, wie z. B. eine Aufspaltung oder Durchdringung des Musculus piriformis, erklären, warum manche Sportler atypische tiefe Gesäßschmerzen aufweisen, die nicht den üblichen Mustern entsprechen. Palpationsmarkierungen wie die Linie zwischen Spina iliaca posterior superior (SIPS) und Trochanter major sowie die Incisura ischiadica major sind hilfreich, jedoch ist es wichtig, die überlappenden oberen Fasern des Musculus gluteus maximus und des Musculus gluteus medius nicht mit dem Musculus piriformis selbst zu verwechseln.
Sobald die primäre Schmerzursache identifiziert ist, wird die Behandlung präziser. Bei der Clunealneuralgie liegt der Fokus auf der genauen Palpation des Ligamentum pterygoideum laterale (LPSL), der Lösung oberflächlicher Faszienverklebungen und der Reduzierung von Reizungen im Bereich des Nervenverlaufs. Beim Piriformis-Syndrom und dem tiefen Gesäßmuskelsyndrom tragen die querfaserige Weichteilmobilisation, die aktive Mobilisation des Musculus piriformis und der tiefen Außenrotatoren sowie Nervengleittechniken für den Ischiasnerv und den Nervus cutaneus femoris posterior dazu bei, die Beweglichkeit im Bereich der Incisura ischiadica major wiederherzustellen. Dieser anatomisch und schichtspezifisch angewandte Ansatz erzielt durchweg bessere Ergebnisse als eine allgemeine Tiefengewebsmassage.
Wenn Sie die Palpationstechniken, die Schmerzdifferenzierung und die klinischen Behandlungsstrategien eingehender studieren möchten, können Sie dies in unseren Triggerpunkttherapie- und Tiefengewebsmassageprogrammen an der RSM International Academy tun.
- Hironori Ikeda, MSc Sportmedizin
Spezialist für manuelle Therapie und neuromyofasziale Entspannung
Referenzen
1) Anderson D. Eine umfassende Übersicht über die Clunealneuralgie als Ursache von Rückenschmerzen. 2022.
2) Martin HD, Reddy M, Gómez-Hoyos J. Tiefes Glutealsyndrom: Anatomie, Bildgebung und Behandlung von Ischiasnervenkompressionen im subglutealen Raum. 2015.
Dominanz des Fersenauftritts, Verspannungen der hinteren Gesäßmuskulatur und die Bedeutung des oberen Clunialnervs
Klienten, die stark mit den Fersen aufsetzen, weisen häufig deutliche Verspannungen in den hinteren Fasern des Musculus gluteus medius und den oberen Fasern des Musculus gluteus maximus auf. Therapeuten beobachten dieses Muster immer wieder, insbesondere bei Personen, deren Beckenkontrolle stark von diesen Muskeln abhängt, um den beim Fersenauftritt entstehenden Stoß abzufedern. Mit der Zeit verspannen sich diese Muskeln, wodurch die Gleitfähigkeit der Faszien abnimmt und anhaltende Steifheit sowie Triggerpunkte im oberen und seitlichen Gesäßbereich entstehen.
Ein wichtiger, aber häufig übersehener Faktor bei diesem Muster ist der obere Gesäßnerv. Er entspringt den dorsalen Ästen der Lendenwirbel L1 bis L3, verläuft durch die Fascia thoracolumbalis, kreuzt den Musculus quadratus lumborum und den Musculus multifidus und zieht über den Darmbeinkamm in der Nähe der Spina iliaca posterior superior (SIPS), bevor er in die obere Gesäßregion eintritt. Dieser Bereich entlang des Darmbeinkamms ist besonders anfällig für Kompressionen. Bei einer Nerveneinschränkung können sich Beschwerden und ausstrahlende Spannungen in der oberen Gesäßregion verschlimmern, insbesondere bei bereits überbeanspruchter Muskulatur.
Personen mit einer leichten Trendelenburg-artigen Beckensenkung beim Gehen weisen häufig nicht nur Muskelverspannungen, sondern auch eine eingeschränkte Nervenbeweglichkeit in diesem Bereich auf. Dadurch wird das Becken bei jedem Schritt instabiler, nicht nur aufgrund von Muskelschwäche, sondern durch eine Kombination aus Nervenkompression und Faszienverspannungen im Bereich der hinteren Hüfte. Sportler, die Laufen, Golf oder Rotationssportarten betreiben, entwickeln dieses Muster häufig.
An der RSM International Academy studieren Therapeuten diese Wechselwirkungen zwischen Gesäßmuskulatur und Nervengewebe detailliert mithilfe von Triggerpunkttherapie und Tiefengewebsmassage . Der Ansatz umfasst die tiefe Lösung von Verspannungen im hinteren mittleren Gesäßmuskel, die gezielte Behandlung von Triggerpunkten im oberen Gesäßmuskel sowie Techniken zur Wiederherstellung der Beweglichkeit des oberen Gesäßnervs nahe des Darmbeinkamms. Die Verbesserung der Gleitfähigkeit der tiefen Faszienschichten in dieser Region trägt nachweislich zur Linderung von Rückenschmerzen und Schmerzen im oberen Gesäßbereich bei und macht sie zu einer äußerst wirksamen Behandlungszone.
- Hironori Ikeda , MSc Sportmedizin
Spezialist für manuelle Therapie und neuromyofasziale Entspannung
Referenzen
1) Maigne JY, Doursounian L. Kompressionsneuropathie der oberen Gesäßnerven. Spine. 1997;22(10):1156–1159.
2) Lu J, Ebraheim NA, Huntoon M, et al. Anatomische Betrachtungen des Nervus cluneus superior im Bereich des hinteren Darmbeinkamms. Clin Anat. 2000;13(3):139–143.
Funktionsstörung der kinetischen Kette als versteckter Auslöser von Unterarmschmerzen
Unterarmschmerzen, insbesondere das Pronator-teres-Syndrom und das Karpaltunnelsyndrom, werden häufig fälschlicherweise als lokalisierte Unterarmerkrankung interpretiert. Aus sportmedizinischer Sicht entstehen diese Symptome jedoch meist durch Störungen in der Bewegungskette zwischen Schultergelenk, Unterarm und Handgelenk. Die grundlegende Biomechanik der oberen Extremität lässt sich in zwei primäre Bewegungsbahnen unterteilen:
1. Innenrotation des Schulterblatts → Pronation des Unterarms → Ulnardeviation des Handgelenks
2. Außenrotation des Schulterblatts → Supination des Unterarms → Radiale Abweichung des Handgelenks
Bei Bewegungseinschränkungen oder neuromuskulären Funktionsstörungen an irgendeiner Stelle dieser Bahnen kontrahieren tiefe Unterarmmuskeln wie der Pronator teres, der Flexor digitorum superficialis und der Flexor digitorum profundus übermäßig als Kompensationsmechanismus. Dieses Muster erhöht die Wahrscheinlichkeit einer Medianus-Gleitfunktionsstörung signifikant – ein Mechanismus, der in der sportmedizinischen Literatur durchgängig bestätigt wird.
Ein besonders häufiger klinischer Befund ist die eingeschränkte Außenrotationsfähigkeit der Rotatorenmanschette, insbesondere des Musculus infraspinatus und des Musculus teres minor. Bewegungen, die normalerweise durch die Außenrotation des Glenohumeralgelenks (GH) kompensiert werden, werden stattdessen in eine übermäßige Pronation des Unterarms umgeleitet, was zu einer chronischen Überaktivierung des Musculus pronator teres und der tiefen Flexoren führt. Dieses Kompensationsmuster – eingeschränkte Außenrotation des GH → erhöhter Flexorentonus des Unterarms → Beeinträchtigung der neuronalen Mobilität – ist einer der am besten reproduzierbaren Mechanismen in der klinischen Praxis.
Dieses Phänomen ist in verschiedenen Sportarten deutlich zu beobachten.
Judo-Grifftechniken erfordern wiederholtes Ziehen und Drehen bei fixiertem Handgelenk, wodurch die Pronationsbelastung deutlich erhöht wird. Kampfsportarten beinhalten kontinuierliches Greifen und Rotationsbeschleunigen, was zu chronischer Ermüdung des tiefen Flexor-Pronator-Komplexes führt. Yoga-Handstände fixieren das Handgelenk unter Belastung und erhöhen die isometrische Spannung im Unterarm. Baseball-Pitching, der Golfschwung und Tennis-Vorhandschläge beinhalten allesamt eine ausgeprägte Pronation in Kombination mit Ulnardeviation, wodurch eine Steifheit des Musculus pronator teres bei Sportlern weit verbreitet ist.
Gemeinsames Merkmal all dieser Aktivitäten ist die mechanische Blockierung des Handgelenks, während sich die kompensatorische Belastung auf den Unterarm konzentriert . Dies führt zu fortschreitenden myofaszialen Verklebungen und einer Verschlechterung der Beweglichkeit des Nervus medianus. Eine alleinige lokale Behandlung erzielt selten eine dauerhafte Besserung, da sie die komplexe Struktur der Bewegungskette der oberen Extremität außer Acht lässt.
An der RSM International Academy unter der Leitung von Hironori Ikeda konzentriert sich die klinische Beurteilung auf die kinetische Kette Schulter-Unterarm-Handgelenk. Die Akademie legt Wert auf eine umfassende Beurteilung der Einschränkung der Außenrotation des Glenohumeralgelenks, der Kontrolle der Skapulabewegung, der Wiederherstellung der Medianusnervenmobilität durch Nervengleittechniken, der dynamischen myofaszialen Lösung tiefer Faszienstrukturen sowie auf hochqualifizierte Palpationsfähigkeiten, die für die Differenzierung von Faserorientierung, Fasziendichte und Nervenbahnen unerlässlich sind. Das Palpationstraining ist direkt in die funktionelle Anatomie integriert, um die präzise Identifizierung des Musculus pronator teres, des Musculus flexor digitorum superficialis (FDS) und des Musculus flexor digitorum profundus (FDP) zu ermöglichen.
Mit der Verbesserung der Außenrotation des Glenohumeralgelenks nimmt die kompensatorische Aktivierung des Unterarms auf natürliche Weise ab, wodurch die Hypertonie auch bei Tätigkeiten, die eine Fixierung des Handgelenks erfordern, reduziert wird. Dies stellt die Wiederherstellung der natürlichen Bewegungskette dar und führt zu stabilen und lang anhaltenden klinischen Ergebnissen.
Diese Konzepte und Techniken werden systematisch im Rahmen der
1) Sportmassagekurs
2) Kurs für therapeutische Massage
3) Dynamischer Myofaszialer Entspannungskurs an der RSM International Academy.
Jeder Kurs basiert auf dem sportmedizinischen Prinzip, dass die obere Extremität als ein einziges funktionelles Bewegungssystem und nicht als isolierte anatomische Segmente beurteilt werden muss.
Unterarmschmerzen, neurologische Symptome und Schulterfunktionsstörungen scheinen zwar zunächst nicht miteinander zusammenzuhängen, doch betrachtet man sie entlang der Bewegungskette, bilden sie ein zusammenhängendes System. Diese Betrachtungsweise der gesamten Bewegungskette ist der präziseste, reproduzierbarste und klinisch valideste Ansatz in der Sportmedizin.
- Hironori Ikeda, MSc Sports Medicine
Manual Therapy & Neuro-Myofascial Release Specialist
References
1) Ludewig PM, Reynolds JF. The Association of Shoulder Dysfunction with Upper Extremity Nerve Entrapment Syndromes: A Kinematic Perspective. Journal of Orthopaedic & Sports Physical Therapy.
2) Werner SL, Fleisig GS, Dillman CJ, Andrews JR. Biomechanics of the Elbow and Forearm During Sports Activities. Clinical Sports Medicine.
Patellarsehnen-Impingement und Wiederherstellung der kinetischen Gleitkette: Klinischer Ansatz bei chronischen vorderen Knieschmerzen
In der klinischen Praxis hat vorderer Knieschmerz selten eine einzelne Ursache. Wenn eine sorgfältige Behandlung der Patellarsehne oder der Quadrizepssehne nur geringe Besserung bringt, liegt die eigentliche Ursache häufig hinter der Kniescheibe – im infrapatellaren Fettkörper (Hoffa-Fettpolster).
Dieses Fettpolster dient als Polsterung für das Knie, kann jedoch durch wiederholte Kompression zwischen dem unteren Pol der Kniescheibe und dem vorderen Schienbein Fibrosen und Verwachsungen entwickeln, was als Patellafettpolster-Impingement bezeichnet wird. Chronische Fälle oder solche nach Meniskusverletzungen zeigen oft dieses Muster, begleitet von eingeschränkter Gleitfähigkeit der Kniescheibe in vertikaler Richtung und tiefen vorderen Knieschmerzen.
Meine initiale klinische Untersuchung ist einfach, aber sehr aussagekräftig. Während der Daumen den unteren Rand der Kniescheibe stabilisiert und der Zeigefinger den oberen Rand stützt, mobilisiere ich die Kniescheibe sanft in alle Richtungen – nach oben, unten und in kreisenden Bewegungen – um die Gewebeelastizität und den fibrotischen Widerstand zu beurteilen.
Bei einem kratzenden Reibungsgefühl oder deutlichen Beschwerden setze ich Mikromobilisation in Kombination mit tiefer Querfriktion ein, während das Knie leicht gebeugt bleibt (15–20°). Ziel ist es, das Fettpolster während der Beugung nach hinten zu verlagern und ein reibungsloses Gleiten nach vorne bei der Streckung zu ermöglichen. Mit der Gewebslockerung wird die Bewegung der Kniescheibe geschmeidiger, und Patienten berichten häufig von einer deutlichen Linderung des tiefen Druckgefühls hinter dem Knie.
Ein wesentlicher Faktor ist die Korrektur der seitlichen Zugspannung, die das Problem aufrechterhält. Bei den meisten chronischen Kniescheibenschmerzen bildet eine übermäßige Spannung im Musculus tensor fasciae latae (TFL), im Tractus iliotibialis (ITB) und im Musculus vastus lateralis eine dominante laterale Kettenbewegung, die die Kniescheibe nach außen zieht.
Zur Lösung dieser Blockade führe ich zunächst eine longitudinale Faszienfreilegung entlang der Verbindung zwischen Musculus rectus femoris und Musculus vastus intermedius durch, gefolgt von einer quer verlaufenden Faszienfreilegung im distalen Drittel. Anschließend stelle ich die Beweglichkeit des Recessus suprapatellaris mittels ASTR (Active Soft Tissue Release) wieder her. Sobald diese Schichten wieder gleiten können, verbessert sich die Patellaführung, und die kinetische Gleitkette reorganisiert sich auf natürliche Weise.
Im Anschluss überprüfe ich die Funktion des Musculus popliteus, der am Schraubmechanismus des Knies beteiligt ist. Durch sanfte Aktivierung dieses Muskels bei leichter Beugung kann die Rotationsstabilität im Endbereich wiederhergestellt und die Patellaführung zentriert werden. Die Korrektur der lateralen Abweichung reduziert nicht nur die Schmerzen, sondern stellt auch das strukturelle Gleichgewicht im Patellofemoralgelenk wieder her.
In vielen meiner klinischen Fälle zeigen Patienten nach etwa vier bis fünf Sitzungen (ca. zwei Wochen) eine deutliche Besserung: Die Schmerzen beim Treppensteigen verringern sich von 6 auf 2 auf der NPRS-Skala, und die Beuge- und Streckbewegung wird wieder flüssig.
Dies ist keine einfache „Muskellockerung“, sondern die Wiederherstellung der kinetischen Gleitkette zwischen Quadrizeps, Kniescheibe, Fettpolster und Synovialmembran – ein integriertes dynamisches System, das die Patellafemoralführung und die tiefe Kniemechanik steuert. Das infrapatellare Fettpolster ist nicht nur ein weiches Polster, sondern ein biomechanischer Regulator der vorderen Kniebewegung. Die Anerkennung seiner Rolle verändert grundlegend die Behandlung chronischer vorderer Knieschmerzen.
An der RSM International Academy wird dieses biomechanische Verständnis des Patellafettpolsters sowohl im Kurs für Tiefengewebsmassage als auch im Programm für therapeutische Massage systematisch vermittelt – durch eine Kombination aus struktureller Beurteilung, Mobilisation und Faszienlösung.
Die Studierenden lernen nicht nur Techniken auswendig, sondern auch, welche Muskelschicht in welcher Reihenfolge und in welche Richtung mobilisiert werden muss. Dieses logische, evidenzbasierte Vorgehen ist die Essenz der sportmedizinischen manuellen Therapie, die RSM weltweit fördert.
- Hironori Ikeda, MSc Sports Medicine
Manual Therapy & Neuro-Myofascial Release Specialist
References
1)Dye, S.F. (2005). The pathophysiology of patellofemoral pain: A tissue homeostasis perspective. Clinical Orthopaedics and Related Research, 436, 100–110.
2)Stecco, C., Gagey, O., Macchi, V., Porzionato, A., & De Caro, R. (2014). The infrapatellar fat pad and its role in knee biomechanics and pain. Journal of Anatomy, 224(2), 147–155.
Neurophysiologie von HVLA und LVLA – Mechanismen und schrittweises Vorgehen
Im Kurs „Orthopädische Massage zur Verbesserung der Wirbelsäulenbeweglichkeit und Atmung“ an der RSM International Academy werden HVLA- (High-Velocity Low-Amplitude) und LVLA- (Low-Velocity Low-Amplitude) Gelenkmanipulationen gelehrt, um Schmerzen zu lindern, die Körperhaltung zu verbessern, die funktionelle Wiederherstellung zu fördern und die sportliche Leistung zu steigern – mit besonderem Fokus auf Sicherheit und neuromuskuläre Rehabilitation.
Zur Optimierung der Gelenkbeweglichkeit beurteilt der Therapeut zunächst Fehlstellungen, die durch Muskelverspannungen, Triggerpunkte und fasziale Einschränkungen verursacht werden, während er während der Massage palpierend vorgeht und die Bewegungskette durch angeleitete Dehnübungen beobachtet, um Bewegungsstörungen zu erkennen.
HVLA wird niemals abrupt angewendet. Die Behandlung beginnt mit oberflächlicher myofaszialer Entspannung und aktiver Weichteilfreisetzung, gefolgt von tiefgreifender Weichteilmobilisation rund um das Gelenk zur Spannungsreduktion. Anschließend stellt die LVLA-Gelenkmobilisation die physiologische Beweglichkeit wieder her und fördert die Gelenkzentralisierung.
Diese Abfolge stimuliert Kapselmechanorezeptoren (Typ I & II) und verbessert dadurch die neuronale Gleitfähigkeit, die Gelenkpositionswahrnehmung sowie die Koordination. LVLA unterstützt insbesondere die Haltungssteuerung und sensorische Reintegration. RSM folgt dem Prinzip „Release → LVLA → Minimal HVLA“.
- Hironori Ikeda, MSc Sportmedizin
Spezialist für manuelle Therapie und neuro-myofasziale Entspannung
RSM International Academy
Referenzen
1) Bialosky JE et al. (2009). Manual Therapy, 14(5), 531–538. [PubMed ID 19539559]
2) Pickar JG. (2002). Spine Journal, 2(5), 357–371. [PubMed ID 14589477]
Reed WR et al. (2020). Clinical Biomechanics, 73, 86–92. [PubMed ID 31958668]
3) Sterling M, Jull G. (2001). Manual Therapy, 6(3), 139–148. [PubMed ID 11414774]
Klinische Anwendung von HVLA und LVLA – Sicherheit und Evidenz
An der RSM International Academy haben Sicherheit und Patientenspezifität bei der Wahl zwischen HVLA und LVLA oberste Priorität.
Bei älteren oder adipösen Patienten mit Knochenspornen kann HVLA Mikrofragmente lösen und Nerven reizen. Daher verwendet RSM ein Protokoll, das auf myofaszialer Entspannung, Tiefengewebsmassage und LVLA-dominierter Mobilisierung basiert.
HVLA wird niemals an der Halswirbelsäule angewandt. Stattdessen erfolgt die Korrektur der Ausrichtung durch Tiefengewebstechniken, myofasziale Entspannung und handtuchunterstützte LVLA-Traktion zur sicheren Wiederherstellung der Beweglichkeit.
In gemeinsam mit der Medizinischen Fakultät der Universität Chiang Mai durchgeführten Sitzungen zur Gelenkmanipulation tauschten Professoren klinische Beispiele aus:
„Bei Anwendung von HVLA an osteophytären Segmenten können kleine Knochenfragmente wandern und Nerven komprimieren – schwer im MRT zu erkennen und chirurgisch nur sehr schwer zu entfernen.“
Auf Grundlage dieser klinischen Erkenntnisse folgt RSM strikt dem stufenweisen Protokoll „Freisetzung → LVLA → Minimale HVLA“.
Dieser Ansatz führt auf natürliche Weise zu Schmerzlinderung, Wiederherstellung des Bewegungsumfangs und neuromuskulärer Rehabilitation,
verbessert die postoperative Rehabilitation und die sportliche Leistungsfähigkeit bei minimalem Muskelkater nach der Behandlung und nachhaltigen Ergebnissen.
- Hironori Ikeda, MSc Sportmedizin
Spezialist für manuelle Therapie und neuro-myofasziale Entspannung
Referenzen
1) Puentedura EJ, Louw A. (2012). Physical Therapy, 92(7): 1097–1110. [PubMed ID 22654195]
2) Gorrell LM, Beffa R, Christensen MG. (2019). J Manipulative Physiol Ther, 42(1): 25–33. [PubMed ID 30509569]
3) Bialosky JE et al. (2018). J Orthop Sports Phys Ther, 48(9): 656–664. [PubMed ID 30126184]
Synchronisation der Körperachsen und des Körperschwerpunkts durch Training mit dem Balanceball
Das Wesen des sportmedizinisch fundierten Leistungstrainings liegt in der Beherrschung der Synchronisation zwischen dem Körperschwerpunkt (COG) und der Mittelachse instabiler Unterlagen wie Balance- oder BOSU-Bällen. Dieser Prozess definiert die wahre Körperhaltung: Durch die Ausrichtung der Bewegungskette am schwankenden Schwerpunkt des Balls erreichen die Trainierenden Stabilität durch Bewegung, nicht durch Stillstand. Es handelt sich um einen Prozess der neuromuskulären Kalibrierung, bei dem jede Muskelgruppe ihren genauen Beitrag zum Gleichgewicht des gesamten Körpers erlernt.
Im Rahmen des dynamischen Haltungsanalyse-Konzepts der RSM International Academy wird dieser Synchronisationsprozess durch Bewegungsübergänge – von statisch zu dynamisch und umgekehrt – neu geschult. Durch die Verfeinerung der propriozeptiven Sensibilität und der Verteilung der Faszienspannung entwickeln die Trainierenden ein bewusstes Körperachsenbewusstsein. Dies verbessert die Kontrolle bei sportspezifischen Bewegungen, reduziert kompensatorische Muster und steigert die motorische Effizienz.
Sowohl im klinischen als auch im sportlichen Bereich ist diese Synchronisation unerlässlich – nicht nur für die Haltungskorrektur, sondern auch für Schmerzmanagement und Rehabilitation. Sobald die Bewegungskette funktionell integriert ist, erreicht der Athlet sowohl mechanische Effizienz als auch flüssige Bewegungsabläufe – Kennzeichen einer hochprofessionellen Sportmedizin.
- Hironori Ikeda, MSc Sportmedizin
Spezialist für Neurodynamik und Sportbiomechanik
Referenzen:
Willardson, J.M. (2007). Core stability training: applications to sports conditioning programs. Journal of Strength and Conditioning Research, 21(3), 979–985.
Panjabi, M.M. (1992). The stabilizing system of the spine. Part I: Function, dysfunction, adaptation, and enhancement. Journal of Spinal Disorders, 5(4), 383–389.